不顕性誤嚥の見分け方|むせない誤嚥を 10 分で拾う流れ
不顕性誤嚥(ふけんせいごえん)は、むせや強い咳が目立たないまま、唾液や水分、食物の一部が気道へ流れ込む状態です。見逃しやすい一方で、ベッドサイドでも「疑い」を拾うことはできます。本記事では、RSST → MWST → 咳テスト( CRT ) を 10 分で回す実務用フローとして整理し、どこで止めるか、陽性なら次に何をするかまで一気に判断できる形にまとめます。
先に結論を言うと、不顕性誤嚥は「むせないから陰性」ではありません。反復嚥下・少量飲水・咳反射 を束ねて総合判定し、陽性なら VFSS / FEES へつなぐのが基本です。記事後半には、そのまま現場で使える A4 記録シート PDF も付けています。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
評価・記録・再評価が職場でそろいにくいときは、学び方の土台も整えておくと実務が安定します。
PT キャリアガイドを見る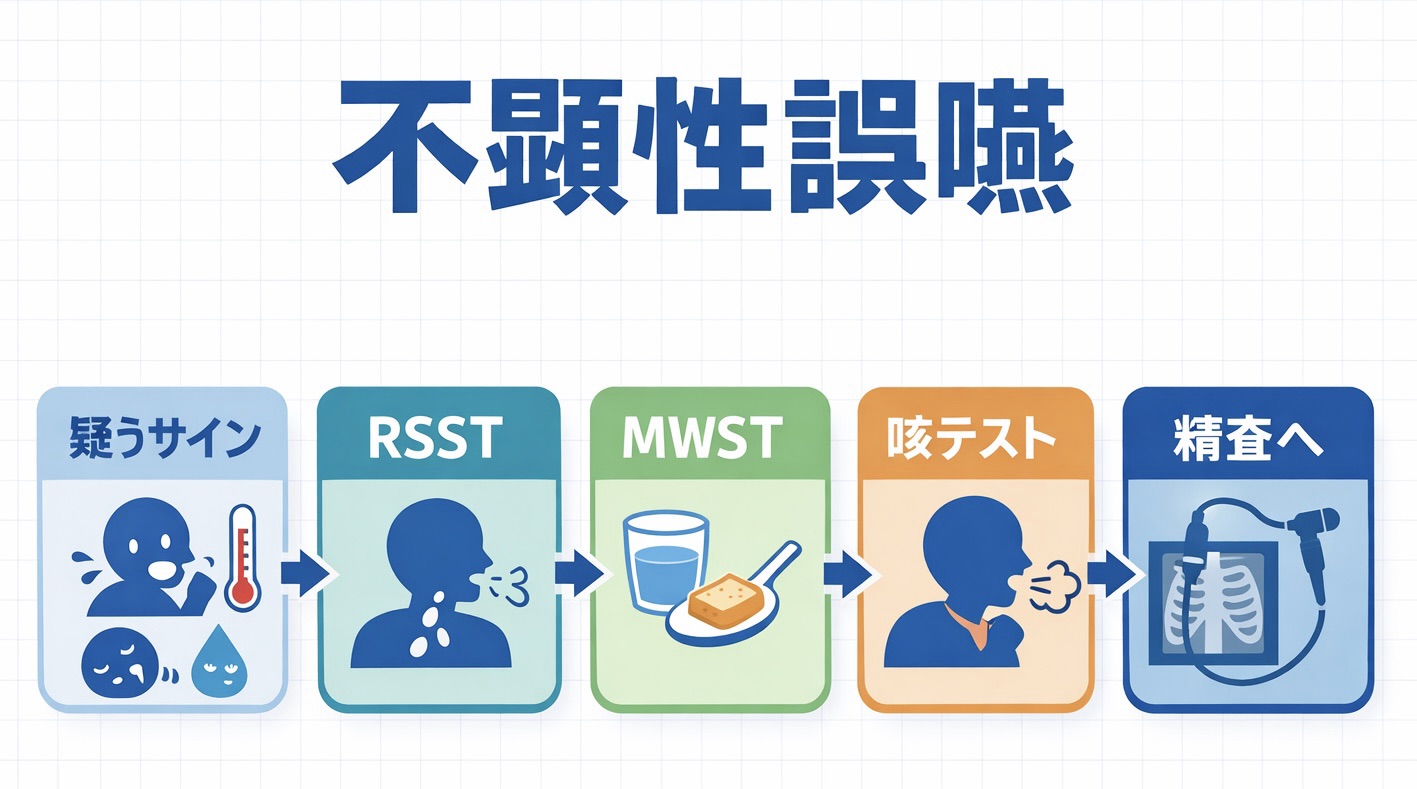
このページで決まること
対象は、嚥下障害が疑われる成人の入院・外来・在宅場面です。とくに「むせが少ないのに肺炎を繰り返す」「湿性咳嗽や痰が続く」「食後に SpO2 が下がる」「微熱や活気低下が続く」といった場面では、不顕性誤嚥のスクリーニングを疑う価値があります。
ここで決めるのは、今その場で試行してよいか、何をどの順に見るか、陽性なら何を共有するか の 3 点です。確定診断や経口可否の最終決定は VFSS / FEES の役割であり、本記事は「見分け方」と「初期対応」に絞って整理します。
| 区分 | 内容 |
|---|---|
| 答えること | RSST ・ MWST ・ CRT をどう並べるか、どこで中止するか、陽性時に何を共有するか |
| 答えないこと | VFSS / FEES の詳細手順、食形態の最終決定、各検査の完全マニュアル |
不顕性誤嚥の 10 分スクリーニング手順
不顕性誤嚥を疑う場面では、RSST で反復嚥下の入口をみて、MWST で少量飲水時の安全域をみて、CRT で咳反射の残り具合をみる、という順番にすると迷いにくくなります。各テストは単独では取りこぼしがあるため、「いずれか陽性なら次へつなぐ」という束ね方が前提です。
実際の運用は、次の 4 ステップで十分です。
- RSST:30 秒での反復嚥下回数をみます。惹起性や連続性が弱い場合は、その後の飲水試行を慎重にします。
- MWST:少量水で、むせ、湿性嗄声、呼吸変化、 SpO2 低下、努力感の増加を確認します。量や姿勢は施設 SOP を優先します。
- CRT:施設で採用する 30 秒法か 1 分法のどちらか 1 系に統一して実施し、咳反射の有無や遅れをみます。
- 総合判定:1 つでも陽性、または臨床徴候が強ければ、経口継続を急がず ST ・医師へ共有し、VFSS / FEES を検討します。
ポイントは、全陰性でも終わりにしないことです。肺炎反復、湿性咳嗽、発熱、痰増加、薬剤変更、倦怠感などがある場合は「陰性でも追う」と決めて再評価期限を先に置いておくと、見逃しが減ります。
現場の詰まりどころ|よくある失敗と回避策
迷いやすいのは、「むせないのに本当に疑うのか」「MWST と WST を混同していないか」「陰性で終わらせていないか」の 3 点です。全体像から先に整理したい方は 嚥下評価の実務フロー もあわせて確認してみてください。
病棟内での共有がぶれやすい部分を表にすると、申し送りと再評価が安定しやすくなります。
| よくある失敗 | なぜ起きる? | 回避策(最短) | 記録ポイント |
|---|---|---|---|
| 「むせなし=陰性」と判断する | 不顕性誤嚥の前提を忘れやすい | 単独判定をやめ、RSST ・ MWST ・ CRT を束ねて総合判定する | 湿性嗄声、呼吸変化、 SpO2 低下、咳の遅れ |
| MWST の量・姿勢が人でばらつく | 施設 SOP が曖昧で、WST と混同しやすい | 少量・姿勢・練習回数・中止基準を先に固定する | 量、姿勢、補助具、実施回数、途中中止の理由 |
| CRT を 30 秒法 / 1 分法で混在運用する | 判定基準が異なり、申し送りが崩れる | 院内は 1 系に統一し、「実施不可」「評価不能」も定義する | 採用基準、反応までの秒数または咳回数、実施可否 |
| 全陰性でフォローを切る | 偽陰性や日内変動の前提が抜ける | 臨床徴候があれば再評価期限を置く | 再評価日、観察項目、共有先 |
禁忌と中止基準
不顕性誤嚥のスクリーニングは簡便ですが、誰にでも機械的に行ってよいわけではありません。急性増悪中の喘息や COPD、重度低酸素血症、呼吸困難の増悪、循環不安定、強い気道過敏が疑われる場面では、咳テストを含む誘発刺激が負担になることがあります。
中止の目安は、強い呼吸苦、 SpO2 の低下、顔色不良、著明な疲労、咳込みの持続、回復しない不快感 です。実施前にバイタル・吸引・酸素・回復体制を確認し、「無理に最後までやらない」を徹底します。評価より安全が優先です。
| 場面 | 中止 / 慎重判断の目安 | その場の対応 |
|---|---|---|
| 実施前 | 呼吸・循環が不安定、覚醒不良、指示理解困難が強い | 試行を延期し、体調調整と主治医相談を優先 |
| MWST 中 | むせの持続、湿性嗄声の増悪、呼吸苦、 SpO2 低下 | 飲水中止、体位調整、口腔内確認、申し送り |
| CRT 中 | 強い不快感、持続する咳込み、低酸素、喘鳴 | 刺激中止、回復待機、必要時は医師へ報告 |
咳テスト( CRT )の位置づけ
CRT は、不顕性誤嚥を疑うときの「咳反射の残り具合」をみる検査です。ここで大事なのは、30 秒法と 1 分法のどちらが優れているかを議論することではなく、院内でどちらを採用して記録をそろえるか を決めることです。
本記事では individual の手順解説までは踏み込みません。役割だけ押さえるなら、次の表で十分です。
| 項目 | 30 秒法 | 1 分法 |
|---|---|---|
| みるもの | 30 秒以内に咳が出るか | 1 分間で何回咳が出るか |
| 陰性の目安 | 30 秒以内に 1 回でも咳あり | 1 分で 5 回以上の咳あり |
| 記録の要点 | 潜時、実施可否、途中中止理由 | 咳回数、実施可否、途中中止理由 |
| 運用メモ | 潜時で共有しやすい | 回数で共有しやすい |
記録の残し方
不顕性誤嚥の記録は、「陽性 / 陰性」だけでは足りません。どの条件で、何が、どのタイミングで起きたかを残しておくと、後日の VFSS / FEES や病棟カンファレンスで役立ちます。
とくに、全陰性でも臨床徴候が強いケースは「陰性だが経過観察継続」と書ける形にしておくと、フォロー切れを防ぎやすくなります。
| 日付 | RSST | MWST | CRT | 総合判定 | 次アクション |
|---|---|---|---|---|---|
| YYYY-MM-DD | 4 回 / 30 秒 | むせなし、湿性嗄声なし、 SpO2 変化なし | 30 秒法:25 秒で咳あり | 陰性だが経過観察 | 食後の痰・微熱を追い、48 〜 72 時間で再評価 |
| YYYY-MM-DD | 2 回 / 30 秒 | 湿性嗄声あり、呼吸変化あり | 実施見合わせ | 陽性 | 経口見直し、ST 相談、VFSS / FEES 検討 |
PDF ダウンロード
現場ですぐ使えるように、不顕性誤嚥の 5 分フロー記録シートを用意しました。申し送りや再評価の型をそろえたいときに使いやすい 1 枚です。
プレビューを開く
陽性時の初期対応
陽性時は、単に「誤嚥疑いあり」と送るだけでは不十分です。口腔、姿勢、食形態、観察項目、精査依頼をセットで共有すると、次の職種が動きやすくなります。
申し送りは、次の 4 点が入っていれば十分です。
| 項目 | その場で決めること | 共有文例 |
|---|---|---|
| 口腔・姿勢 | 口腔ケア強化、半座位 / 側臥位、休息姿勢 | 「本日は口腔ケア強化と半座位保持で経過をみます」 |
| 経口条件 | 中止、一時保留、食形態の見直し | 「経口は一時保留し、再評価まで安全域を優先します」 |
| 観察項目 | SpO2 、体温、咳嗽、痰、湿性嗄声 | 「食後の咳・痰・微熱を重点観察してください」 |
| 次の依頼 | ST 相談、医師報告、VFSS / FEES 検討 | 「不顕性誤嚥疑いとして ST 相談と精査検討を依頼します」 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
むせがなければ、不顕性誤嚥は否定できますか?
できません。むせが目立たないこと自体が不顕性誤嚥の特徴です。だからこそ、RSST ・ MWST ・ CRT を単独で見ず、複数所見を束ねて判断します。
RSST だけでスクリーニングを終えてもよいですか?
入口としては有用ですが、RSST だけでは不十分です。反復嚥下のしやすさは見えても、少量飲水時の変化や咳反射までは分からないため、MWST や CRT と組み合わせて解釈します。
MWST が陰性でも、CRT が陽性なら次に進めるべきですか?
進めます。少量飲水で大きな変化がなくても、咳反射が弱ければ不顕性誤嚥の見逃しはありえます。陰性を重ねて安心するより、陽性 1 つで精査方向へ寄せるほうが安全です。
VFSS / FEES はどのタイミングで考えますか?
1 つでも陽性所見がある、または全陰性でも肺炎反復・湿性咳嗽・発熱・痰増加などの臨床徴候が続くときです。経口可否の最終判断や病態の可視化が必要な場面では、ベッドサイド評価だけで完結させません。
次の一手
関連テーマを同じ順番でそろえると、職種間共有と再評価が安定します。
参考文献
- 日本摂食嚥下リハビリテーション学会 医療検討委員会. 摂食嚥下障害の評価 2019. PDF
- Sato M, Tohara H, Iida T, et al. Simplified cough test for screening silent aspiration. Arch Phys Med Rehabil. 2012;93(11):1982-1986. DOI
- Wakasugi Y, Tohara H, Nakane A, et al. Usefulness of a handheld nebulizer in cough test to screen for silent aspiration. Odontology. 2014;102(1):76-80. DOI
- Guillén-Solà A, Chiarella SC, Martínez-Orfila J, et al. Usefulness of citric cough test for screening of silent aspiration in subacute stroke patients: a prospective study. Arch Phys Med Rehabil. 2015;96(7):1277-1283. DOI
- Sun WJ, Chen WY, Jin Y, Liu WJ. Diagnostic accuracy of screening tools for silent aspiration in patients with dysphagia: a systematic review and meta-analysis. Front Neurol. 2025;16:1576869. DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



