TUG は「 3 m ・声かけ・開始停止」を固定すると運用が安定します
TUG テストは、椅子からの起立 → 3 m 歩行 → 方向転換 → 着座までを一連で見られる、臨床で出番の多い移動評価です。迷いやすいのは「普段の速さか」「どこで計測を始めて止めるか」「何秒をどう解釈するか」の 3 点です。
本記事では、やり方・ 3 m 標準化・声かけ文例・通常速度と fast の使い分け・カットオフ・図解・記録テンプレ・記録シート PDFまでを、現場でそのまま使える形に絞って整理します。比較や総論に広げすぎず、「今日から同じ条件で測れる」ことを最優先にまとめました。
TUG とは( 30 秒で要点 )
TUG は、起立・歩行・方向転換・着座を 1 セットで評価できるため、単なる歩行速度だけでは拾いにくいダイナミックバランス、方向転換時の安定性、立ち座りの滑らかさまで確認しやすい検査です。
臨床では、転倒リスクのスクリーニング、退院前後の移動能力の目安、介入前後の経時変化の確認に使いやすい一方で、椅子・距離・声かけ・開始停止がズレると比較しにくくなります。まずは条件固定を優先すると、記録と再評価が安定します。
最初に決める:通常速度( usual )と fast の使い分け
現場の “ 詰まりどころ ” は、速度条件と開始・停止の取り方が人によってズレることです。カットオフや経時比較を使いたいなら、最初に施設内のルールを固定しておく方が安全です。
| 項目 | 通常速度( usual ) | fast(最大安全速度) | 使いどころ |
|---|---|---|---|
| 声かけ | 「普段の速さで歩いてください」 | 「できるだけ速く(安全に)歩いてください」 | 転倒リスクのスクリーニングは usual が基本 |
| 開始 | 合図 “ Go ” で開始 | 合図 “ Go ” で開始 | 開始条件を変えない |
| 停止 | 着座完了で停止 | 着座完了で停止 | 停止条件も同一にする |
| 回数 | 練習 1 回 + 本測定 1〜2 回 | 練習 1 回 + 本測定 1〜2 回 | 最短値か平均かを施設で統一 |
| 閾値の使いやすさ | 文献との互換性が高い | 閾値の互換性が落ちやすい | 閾値を使うなら usual を優先 |
準備物と測定環境
- 椅子:背もたれありの標準椅子( arm chair )。座面高は施設標準で固定します。
- 距離:椅子の前脚、または座面前縁から目印まで 3 m 。どちらを基準にするかは施設で統一します。
- 計測機器:ストップウォッチ。
- 目印:コーンや床テープ。方向転換時に接触しにくい位置に置きます。
- 安全対策:見守り者を配置し、必要時は歩行ベルトを使用します。転倒回避を優先します。
やり方(標準化手順・声かけ文例)
まずは 通常速度( usual ) で固定し、fast は目的があるときだけ追加すると、解釈がブレにくくなります。実施の流れは、椅子から立ち上がる → 3 m 先の目印まで歩く → 方向転換する → 椅子へ戻って着座する の順です。
測定のポイントは、合図 “ Go ” で開始し、着座完了で停止することです。下の図版の 5 点を先にそろえておくと、同じ患者の再評価やスタッフ間の共有がしやすくなります。
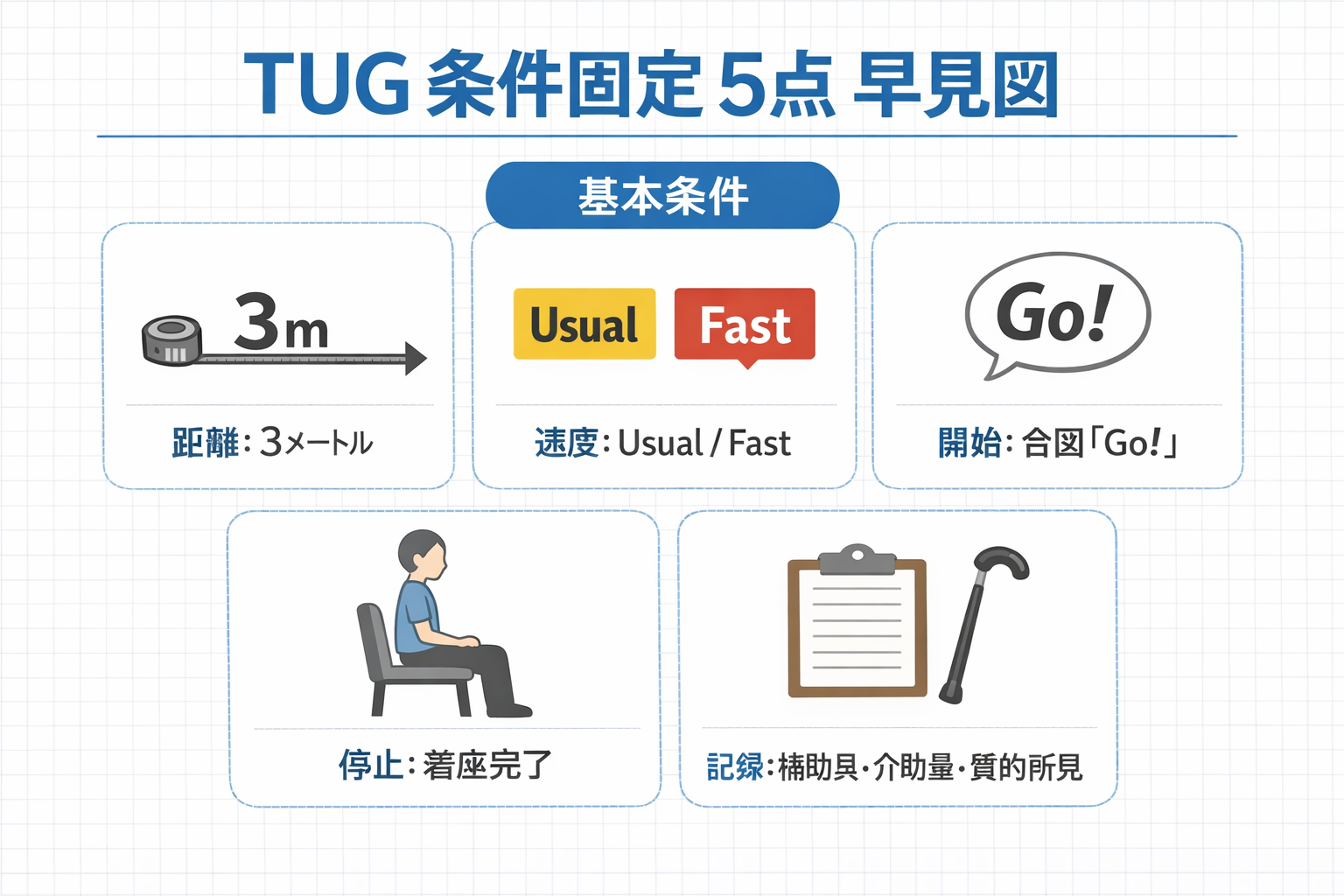
標準化ステップ(番号つき 5 手順)
- 開始肢位:椅子に深く座り、背もたれに接触。両足底は床。補助具は普段どおり使用可とし、使用物品を記録します。
- 声かけ( usual ):「合図で立ち上がり、普段の速さで前の目印を回って、椅子に座るまで戻ってください。」
- 計測開始:合図 “ Go ” の瞬間で開始します。
- 方向転換:コーンの回り方は自由ですが、接触や衝突を避ける距離を確保します。
- 計測停止:殿部が座面に接触し、着座が完了した時点で停止します。練習 1 回後、本測定は 1〜2 回行い、最短値か平均かを記録に明記します。
fast で行う場合の声かけ(例)
介入効果の確認やパフォーマンス評価で fast を使う場合は、声かけだけ変更し、開始・停止条件は同じにします。
- 例:「合図で立ち上がり、できるだけ速く(安全に)前の目印を回って、椅子に座るまで戻ってください。」
- 記録例:
TUG-fast( 3 m )と明記します。
安全・中止基準(例)
- ふらつき増悪、明らかな失調、胸痛、強い息切れ、めまい、冷汗、 SpO2 低下などがあれば直ちに中止します。
- 転倒しそうなときは、計測よりも介助介入を優先します。その試行は参考値として扱います。
- 再検時は、靴、補助具、座面高、開始合図、声かけ、回数、採用ルールを同一にします。
カットオフ値と解釈
TUG の秒数は便利ですが、対象と条件が一致するときだけ使いやすい指標です。実務では「何秒だったか」だけでなく、方向転換時のふらつき、歩幅低下、着座時の勢いなどの質的所見も一緒に残すと、次の介入につながりやすくなります。
| 目的 | 目安 | 対象(代表) | 解釈のポイント |
|---|---|---|---|
| 転倒リスクのスクリーニング | 12 s 以上 | 高齢者( STEADI ) | 通常速度、 “ Go ” 開始、着座完了停止の条件で使いやすい |
| 転倒リスク(地域在住) | 13.5 s 以上 | 地域在住高齢者 | 研究条件との一致を確認して使う |
| 移動自立度の目安 | 20 s 超/30 s 超 | 虚弱高齢者など | ADL 、介助量、環境と合わせて総合判断する |
注) TUG は単独で転倒リスクを決め切るより、ほかの評価や臨床所見と合わせて使う方が安全です。 usual / fast、椅子条件、開始停止が違うと、閾値の互換性は落ちます。
年齢別の参考値(健常の目安)
実務では、カットオフよりも同一条件での経時変化が役立つ場面が多くあります。参考として、健常高齢者では年齢が上がるほど TUG が延長しやすいことが報告されています。
| 年齢 | 平均( 95% CI ) | 使い方 |
|---|---|---|
| 60–69 歳 | 8.1 s( 7.1–9.0 ) | 同年代の大まかな目安として使う |
| 70–79 歳 | 9.2 s( 8.2–10.2 ) | 条件一致時に参考にする |
| 80–99 歳 | 11.3 s( 10.0–12.7 ) | 年齢による延長を前提に解釈する |
派生版の使い分け( TUG-manual / TUG-cognitive )
派生版は、通常の TUG で全体像をつかんだあとに、どこで崩れているかを追加で見たいときに使いやすいです。課題内容を記録に残すことが大切です。
| 種類 | 何をみたいときに使うか | 記録のポイント |
|---|---|---|
| TUG-manual | 上肢がふさがると崩れるか、物品保持で安定性が落ちるかを見たいとき | コップの内容量や持ち方を明記する |
| TUG-cognitive | 二重課題で歩行速度や方向転換が崩れるかを見たいとき | 課題内容(曜日逆唱、暗算など)を明記する |
| 共通注意 | 通常 TUG と同じ 3 m、開始停止、椅子条件でそろえる | TUG-cog(曜日逆唱) のように残す |
現場の詰まりどころ|先に 3 点だけ揃える
TUG がブレる原因は、検査そのものより運用ルールの未固定にあることが多いです。迷ったら、まず次の 3 点だけ戻すと立て直しやすくなります。
よくある失敗(ここだけ直すと再評価が安定)
| 論点 | OK(推奨) | NG(ズレる) | 対策 |
|---|---|---|---|
| 速度の指示 | usual と fast を先に決めて固定する | その日で「普段」「できるだけ速く」が混在する | TUG-usual / TUG-fast を記録に明記する |
| 開始タイミング | 合図 “ Go ” で開始する | 殿部離床や足が出た瞬間で開始する | 開始条件を施設で統一する |
| 停止タイミング | 着座完了で停止する | 椅子に触れた時点や方向転換終了で停止する | 停止条件も固定する |
| 3 m の基準 | 椅子側と目印側の基準点を毎回同じにする | 日によって前脚基準と座面前縁基準が混在する | 床テープやメモで固定する |
| 介助が入った場合 | 安全優先で介助し、参考値として残す | 介助ありの値をそのまま通常試行と比較する | 見守り、接触、支持の介助量も併記する |
記録・報告テンプレ(コピー可)
タイムだけでなく、補助具、介助量、方向転換時のふらつき、着座時の安定性まで一緒に残すと、次回比較しやすくなります。
TUG-usual( 3 m ):練習 1 回,本測定 2 回,最短 10.8 s。補助具なし。見守りのみ。方向転換は安定。転倒なし。
TUG-fast( 3 m ):本測定 2 回,最短 9.4 s。方向転換でふらつき軽度。着座時やや勢いあり。
TUG-manual:最短 12.6 s(紙コップ 200 mL 水,こぼれなし)。
TUG-cognitive:最短 14.9 s(曜日逆唱)。二重課題干渉あり,歩行速度低下。
TUG 記録シート PDF
usual / fast / manual / cognitive を同じ型で残したいときは、以下の記録シートを使うと条件固定と再評価がしやすくなります。記事の内容に合わせて、測定前に固定する項目、各試行のタイム、補助具、介助量、質的所見、再評価メモを 1 枚で整理できる構成です。
TUG 記録シート PDF のプレビューを開く
FAQ(よくある質問)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
12 秒と 13.5 秒は、どちらを使えばよいですか?
どちらも有名ですが、前提が違います。 STEADI では 12 s 以上 が高齢者の転倒リスク評価の目安として示され、地域在住高齢者の研究では 13.5 s 以上 がよく引用されます。まずは usual、 3 m 、 “ Go ” 開始、着座完了停止で条件をそろえ、そのうえで対象に近い値を参考にしてください。秒数だけで決めず、質的所見も合わせて判断します。
練習回数と測定回数は?
学習効果をならすため、練習 1 回を入れると実務で安定しやすいです。本測定は 1〜2 回で統一し、最短値採用か平均採用かを施設で決めておくと比較しやすくなります。
補助具は使えますか?
使用可です。 T 字杖、四点杖、歩行器など、普段どおりの条件で実施し、種類を記録します。再検時も同じ補助具、同じ靴でそろえます。
肘掛けは使ってよいですか?
標準椅子( arm chair )を使う運用が一般的です。大切なのは、手の位置を施設でそろえることです。肘掛け使用か大腿上かを固定し、記録にも残します。
fast はいつ使うとよいですか?
介入効果の確認や、通常速度では見えにくいパフォーマンス差を確認したいときに使いやすいです。ただし、文献の閾値は usual 前提が多いため、転倒リスクのスクリーニングは usual を基本にし、fast は追加情報として扱うのが安全です。
次の一手
TUG を測ったあとに迷いやすいのは、「次に何を追加で見るか」です。全体像と追加評価の 2 本だけ押さえておくと、運用がつながりやすくなります。
参考文献
- Centers for Disease Control and Prevention. Timed Up & Go (TUG) Assessment (STEADI). 2017. PDF
- Podsiadlo D, Richardson S. The timed “Up & Go”: a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc. 1991;39(2):142-148. doi:10.1111/j.1532-5415.1991.tb01616.x
- Shumway-Cook A, Brauer S, Woollacott M. Predicting the probability for falls in community-dwelling older adults using the Timed Up & Go Test. Phys Ther. 2000;80(9):896-903. doi:10.1093/ptj/80.9.896
- Bohannon RW. Reference values for the timed up and go test: a descriptive meta-analysis. J Geriatr Phys Ther. 2006;29(2):64-68. doi:10.1519/00139143-200608000-00004
- Barry E, Galvin R, Keogh C, Horgan F, Fahey T. Is the Timed Up and Go test a useful predictor of risk of falls in community dwelling older adults: a systematic review and meta-analysis. BMC Geriatr. 2014;14(1):14. doi:10.1186/1471-2318-14-14
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



