FSST( Four Square Step Test )の評価方法|手順・無効条件・カットオフ
Four Square Step Test( FSST )は、床に作った 4 区画を「前後・左右」に素早くステップし、所要時間から動的バランス能力と敏捷性( agility )をみるテストです。方向転換と障害物またぎを含むため、静的バランス検査だけでは拾いにくい「つまずきへの立て直し」や「外乱への素早い対応」を反映しやすいのが特徴です。
本ページでは、臨床で迷いがちなセッティング/手順/無効条件(再測定ルール)/安全管理を先に整理し、つづけてカットオフの読み方と介入への落とし込みまでを 1 本の流れでまとめます。
FSST 記録シート( A4 PDF )
FSST は「条件のブレ」でタイムが動きやすい評価です。再評価で比較できるように、固定すべき条件(開始位置・順序・両足接地・補助具・無効条件)を 1 枚にまとめた A4 記録シートを用意しました。
プレビューを表示する
- 練習 1 回 → 本番 2 回の記録を残し、採用(速い方)を明確にします。
- 接触/順序逸脱/転倒回避介助などは無効として理由を残し、可能なら休憩して再測定します。
- 補助具・介助量・床条件(靴/床材)などは「同条件で再現」できる粒度で記録します。
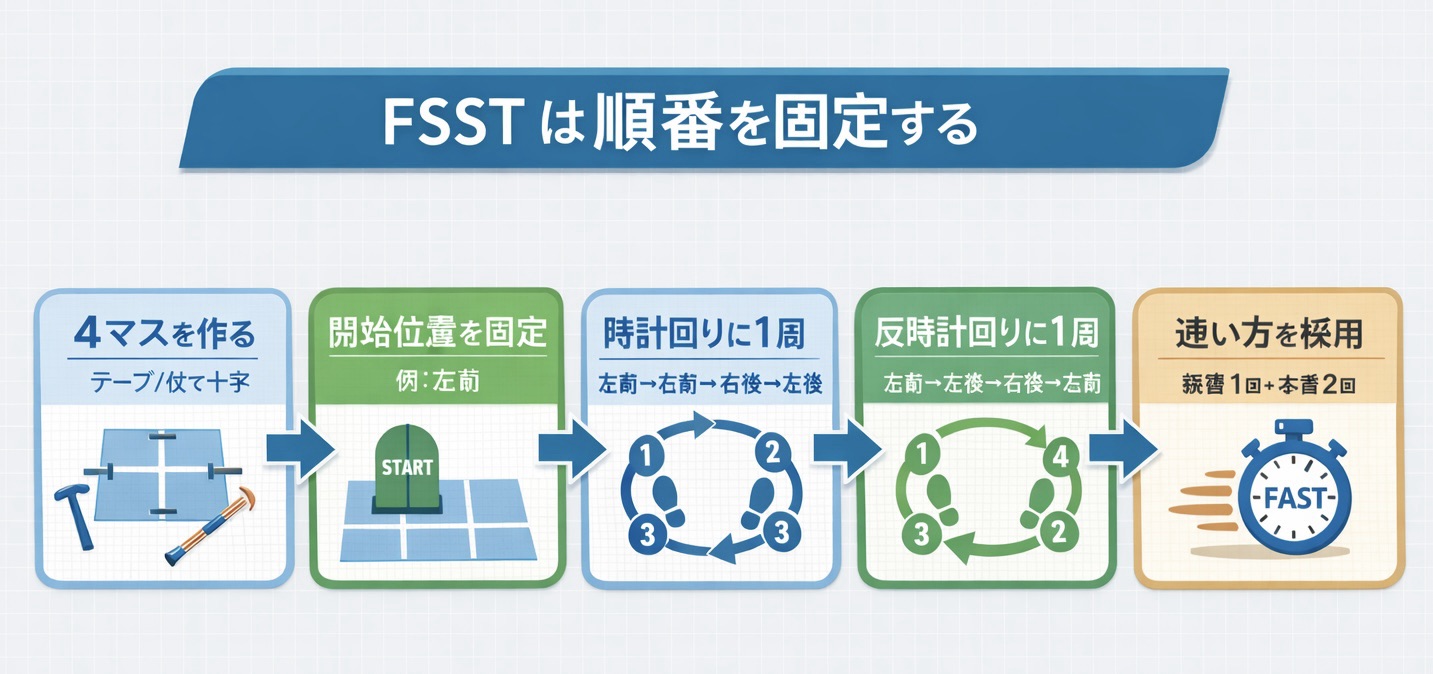
FSST の評価方法(やり方)|最短で押さえる 5 つの要点
FSST は「コースがずれていた」「両足接地があいまい」「杖に触れても続けた」などの小さなブレで、タイムが簡単に変わります。まずは同じ条件で再現できる測定を作ると、経時変化や介入効果が読みやすくなります。
ポイントは、①コース(区画)②開始位置③ルール(両足接地)④回数(練習→本番)⑤無効条件(再測定)を、最初に固定することです。
| 項目 | 結論(これだけは固定) | よくあるブレ |
|---|---|---|
| コース | 十字のラインで 4 区画を作る(段差は低く・同条件で統一) | マスの大きさが毎回違う/杖が動く |
| 開始位置 | スタート区画を固定(例:左前)し、順序を統一 | 開始マスが変わる/順序が曖昧 |
| ルール | 各マスで両足接地、できるだけ順番通りに移動 | 片足だけで抜ける/順序が飛ぶ |
| 測定回数 | 練習 1 回 → 本番 2 回、速い方を採用 | 練習なしで本番/遅い方を採用 |
| 無効条件 | 杖に触れる・倒す、順序逸脱、転倒回避介助が入ったら再測定 | 触れても継続して記録してしまう |
準備・セッティング
- 床に 4 本の杖(またはテープ)を十字に配置し、同じ大きさの 4 区画を作ります。
- 段差(杖の高さなど)はできるだけ低く、毎回同じ条件で統一します(目安:およそ 2〜 2.5 cm 程度)。
- 補助具(杖・ T 字杖・歩行器など)は「普段どおり」を基本にし、記録に明記します。
測定手順(チェックリスト)
- 開始区画を固定します(例:左前)。
- 時計回りに 1 周 → つづけて反時計回りに 1 周し、開始区画に戻るまでの時間を測ります。
- 各区画では両足をしっかり接地し、できるだけ順番通りに移動します。
- 練習を 1 回行い、本番を 2 回実施して速い方のタイムを記録します。
説明のテンプレ(声かけ)
- 「杖(テープ)に触れないように、できるだけ速く、順番通りに動いてください」
- 「各マスで両足をしっかりつけてください」
- 「不安があれば止まって大丈夫です(安全を優先します)」
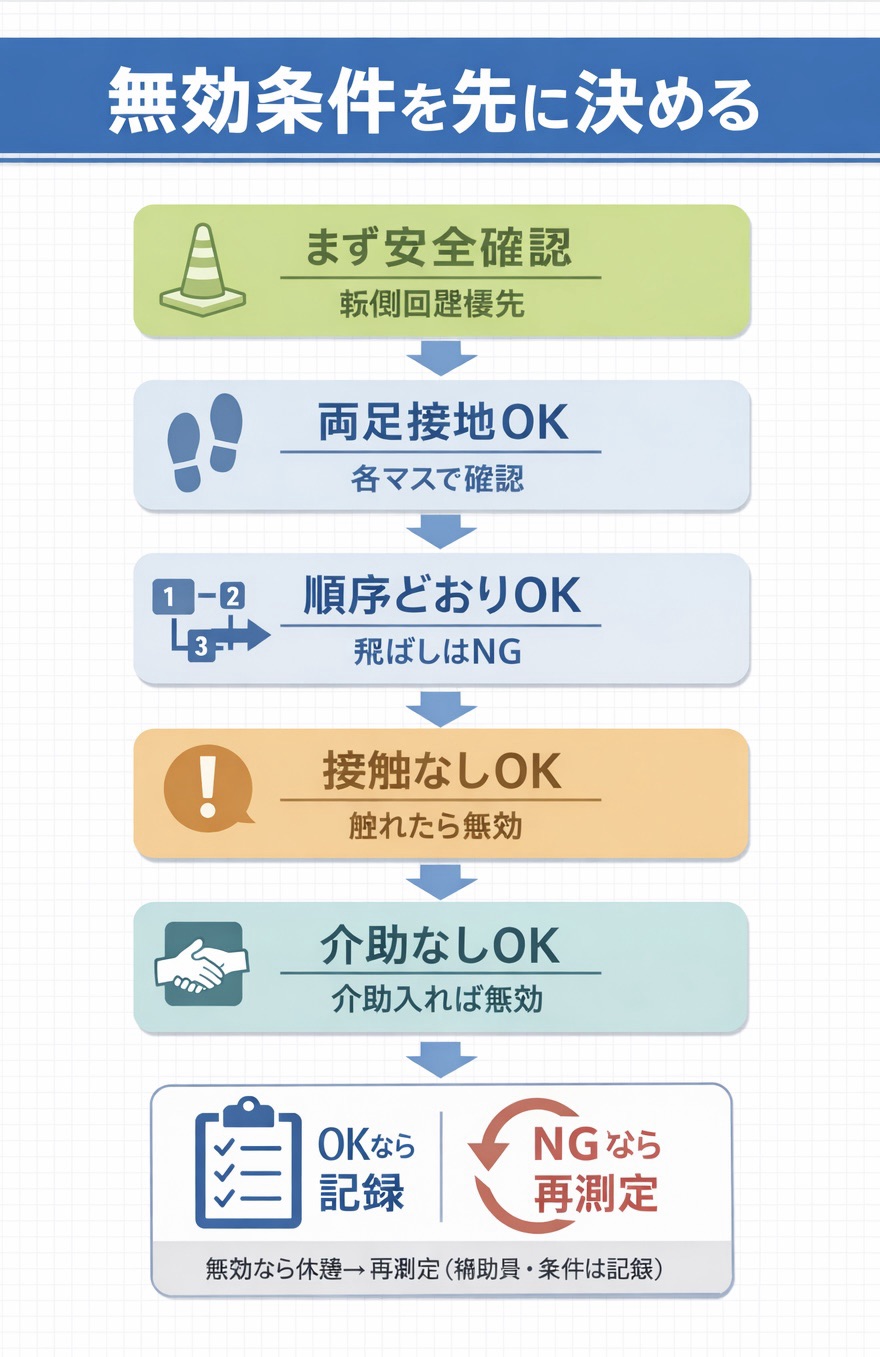
安全管理と中止基準(臨床での現実解)
| 観察ポイント | 中止・変更の目安 | その場での対応 |
|---|---|---|
| ふらつき・バランス喪失 | 転倒回避介助が必要/著明な失調 | 介助量を上げて「評価の継続」より安全優先、条件を記録 |
| 疼痛・強い不安 | 動作が止まる/痛みで代償が増える | 休憩・中止、別指標へ切替を検討 |
| 杖に触れる・倒す | ルール逸脱(無効) | その試行は無効として再測定(疲労に注意して休憩) |
カットオフ値と臨床的意義|「 1 本で決めない」ための読み方
FSST は「方向転換」「またぎ」「多方向ステップ」をまとめて評価できる一方、結果は歩行補助具、怖さ(恐怖心)、注意配分、疲労などの影響を受けます。カットオフは便利ですが、単独で転倒リスクを断定しないのが安全です。
まずは「同一条件での再現性(同じセット、同じ説明、同じ補助具)」を担保し、歩行速度やバランス尺度と合わせてリスク層別化に使うと、判断がぶれにくくなります。
| 対象 | 目的 | 目安 | ポイント |
|---|---|---|---|
| 地域在住の高齢者( 65 歳以上) | 複数回転倒リスクの目安 | > 15 秒 | まずは「同条件での再測定」を優先し、他指標と併用 |
| 前庭障害( vestibular disorders )を含む成人 | 方向転換の困難さのスクリーニング | > 12 秒 | めまい・怖さで遅くなることがあるため、休憩と説明を統一 |
| 脳卒中(急性期〜回復期) | 移動課題の難しさの把握 | 「時間」だけでなく失敗( unsuccessful trial )の有無も重要 | 安全確保のうえ、段階づけ(補助具・介助)を記録する |
よくある失敗と「再測定ルール」|現場の詰まりどころ
| よくあるミス | 何が起きる? | 対策(現実的な落としどころ) | 記録ポイント |
|---|---|---|---|
| 各マスで両足接地が曖昧 | タイムが短く出やすい | 「両足を置いてから次へ」を声かけで固定 | ルール遵守の可否 |
| 杖に触れても続行 | 本来は無効試行になりうる | 「触れたら無効、休憩して再測定」を最初に共有 | 無効理由(接触・順序逸脱・介助) |
| 開始区画・順序が毎回違う | 比較ができない | 開始位置(例:左前)と順序を紙 1 枚で固定 | 開始区画/順序の統一 |
| 疲労で 2 回目が極端に遅い | 「機能」より疲労を測ってしまう | 十分な休憩、呼吸苦・痛みを確認してから実施 | 休憩時間/主観( Borg など) |
信頼性・妥当性(ざっくり把握)
FSST は、複数集団で信頼性・妥当性が検討されており、方向転換と多方向ステップを含む「動的バランス」テストとして位置づけられています。原著やレビューでは、高い再現性( test-retest reliability )が報告されています。
ただし、対象集団や測定条件で難易度が変わりやすい点が特徴です。とくに脳卒中では失敗試行が一定割合で生じるため、「時間」だけでなくできた/できない、介助量、補助具まで記録すると臨床での解釈が安定します。
リハビリテーションへの応用|評価を介入に直結させる
- 課題指向型:方向転換、またぎ、側方ステップを分解し、段階づけ(速度→正確性→複合課題)で練習する
- 二重課題:会話・計算などの認知負荷を追加し、注意配分の変化を観察する(安全最優先)
- 環境調整:通路幅、家具配置、段差や敷居など「つまずきポイント」を具体化して指導につなげる
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
本番は何回やって、どの値を採用しますか?
一般的には、練習 1 回のあとに本番を 2 回行い、速い方のタイムを採用します。疲労しやすい対象では休憩を十分に取り、条件(補助具・介助量)を必ず記録します。
杖(ライン)に触れたらどう扱いますか?
杖に触れる・倒す、順序逸脱、転倒回避の介助が入るなどは、原則として無効試行として扱い、休憩して再測定します。臨床では安全を優先し、再測定できない場合は「無効理由」を残して評価の解釈に反映します。
「向きを変えないで」と言うべきですか?
FSST は方向転換を含む課題なので、厳密に「向きを固定」しすぎるよりも、順序・両足接地・安全を優先して条件を統一する方が実務的です。説明は毎回同じ文言に揃えると比較しやすくなります。
カットオフ( 15 秒など)はそのまま使っていいですか?
カットオフは便利ですが、対象集団や条件で変動します。まずはセッティングと説明を統一し、転倒歴などと組み合わせて層別化に使うのが安全です。
まとめ
FSST( Four Square Step Test )は、多方向ステップと障害物またぎを組み合わせて「敏捷性」と「動的バランス」を短時間でみる評価です。臨床ではセット・説明・採用ルール(練習 1 回+本番 2 回、速い方)を固定し、無効条件(接触・順序逸脱・介助)を明確にすると、評価がぶれにくくなります。
再評価で比較するために、固定条件と無効理由まで残せるFSST 記録シート( A4 PDF )も活用してください。
次の一手(続けて読む)
- 全体像を整える:運動機能(歩行・バランス)評価ハブ
- 評価の選び方を固める:バランス評価の使い分け
参考文献
- 藤原 求美,山口 実果,手塚 康貴,太田 忠信.Four Square Step Test の信頼性と妥当性について.理学療法学.2006;33(6):330-333.DOI: 10.15063/rigaku.KJ00004382990
- Dite W, Temple VA. A clinical test of stepping and change of direction to identify multiple falling older adults. Arch Phys Med Rehabil. 2002;83(11):1566-1571.DOI: 10.1053/apmr.2002.35469 / PubMed: 12422325
- Blennerhassett JM, Jayalath VM. The Four Square Step Test is a feasible and valid clinical test of dynamic standing balance for use in ambulant people poststroke. Arch Phys Med Rehabil. 2008;89(11):2156-2161.DOI: 10.1016/j.apmr.2008.07.010 / PubMed: 18996240
- Whitney SL, Marchetti GF, Morris LO, Sparto PJ. The reliability and validity of the Four Square Step Test for people with balance deficits secondary to a vestibular disorder. Arch Phys Med Rehabil. 2007;88(1):99-104.DOI: 10.1016/j.apmr.2006.10.027 / PubMed: 17141644
- Moore M, Barker K. The validity and reliability of the Four Square Step Test in different adult populations: a systematic review. Syst Rev. 2017;6:187.DOI: 10.1186/s13643-017-0577-5 / PubMed: 28810834
- 菅田 伊左夫,原田 和宏,堀川 智慧,渡辺 友紀,鈴木 智佳,赤羽 貴子,田中 美波,内藤 裕二.地域在住虚弱高齢者の 6 ヵ月後の転倒発生に対する Four Square Step Test の予測妥当性の検討.理学療法科学.2016;31(4):615-620.DOI: 10.1589/rika.31.615
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



