- 足関節の整形外科テスト|骨折除外→捻挫の最小セットと使い分け
- 5 分フロー|骨折 → 断裂 → DVT 文脈 → 捻挫 → しびれ
- 最小セット早見表|まずはこれだけ(痛みが強い日は減らす)
- 痛みパターン×疑う病態|どのテストを追加するか
- 骨折を疑うとき: Ottawa Ankle Rules(まずここ)
- 外側靱帯損傷を疑う:前方引き出し・内反ストレス
- ハイアンクル(シンデスモーシス)を疑う:圧痛 → 外旋ストレス → Squeeze
- アキレス腱断裂を疑う: Thompson( Simmonds )
- 足底のしびれ・灼熱痛:足根管症候群( Tinel )
- DVT を疑う文脈: Homans 徴候に依存しない(安全管理の固定)
- 足関節の整形外科テスト記録シート PDF
- 現場の詰まりどころ|迷ったら「ここ」だけ固定する
- よくある失敗|やりがちポイントを先に潰す
- 回避の手順(チェック)|この順で “型” をそろえる
- よくある質問
- 次の一手|全体像 → 条件固定の順で回す
- 参考文献
- 著者情報
足関節の整形外科テスト|骨折除外→捻挫の最小セットと使い分け
足関節の整形外科テストは、痛みの原因を “当てる” ための道具ではなく、外してはいけない病態(骨折・アキレス腱断裂・ DVT 文脈)を先に外しつつ、外側靱帯/内側靱帯/ハイアンクル/神経絞扼の仮説を絞るための実務ツールです。現場でブレやすいのは、検査名よりも「どの順で、どこまでやるか」です。
本記事は、① 5 分フロー→② 最小セット早見表→③ 痛みパターン別の使い分け→④ 記録シート PDF →⑤ よくある失敗と回避手順の順に、足関節外傷を “同じ型” で回せるよう整理します。結論はシンプルで、骨折除外 → 断裂除外 → DVT 文脈の確認 → 捻挫の鑑別の順に固定すると、やり過ぎと見落としが同時に減ります。
同ジャンルで回遊:まずはハブ → 標準フロー → 関連指標の順に見ると、足関節の評価がブレにくくなります。
5 分フロー|骨折 → 断裂 → DVT 文脈 → 捻挫 → しびれ
結論として、足関節は「先に危険を外す」→「痛みの場所と受傷機転で仮説を立てる」→「必要最小限の確認をする」の順に固定すると、再評価が安定します。急性期で腫脹・疼痛が強いほど、ストレステストは最小限にし、必要なら画像相談を優先します。
順番は、① 骨折除外( Ottawa )→② アキレス腱断裂( Thompson )→③ DVT を疑う所見の確認→④ 捻挫(外側/内側/ハイアンクル)→⑤ 足底のしびれ(足根管)です。まず “外してはいけない” を潰してから、局所の鑑別へ進みます。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
足関節評価の順番や安全判断に自信が持てないときは、学び方と環境の整え方も合わせて確認しておくとブレが減ります。 PT キャリアガイドを見る

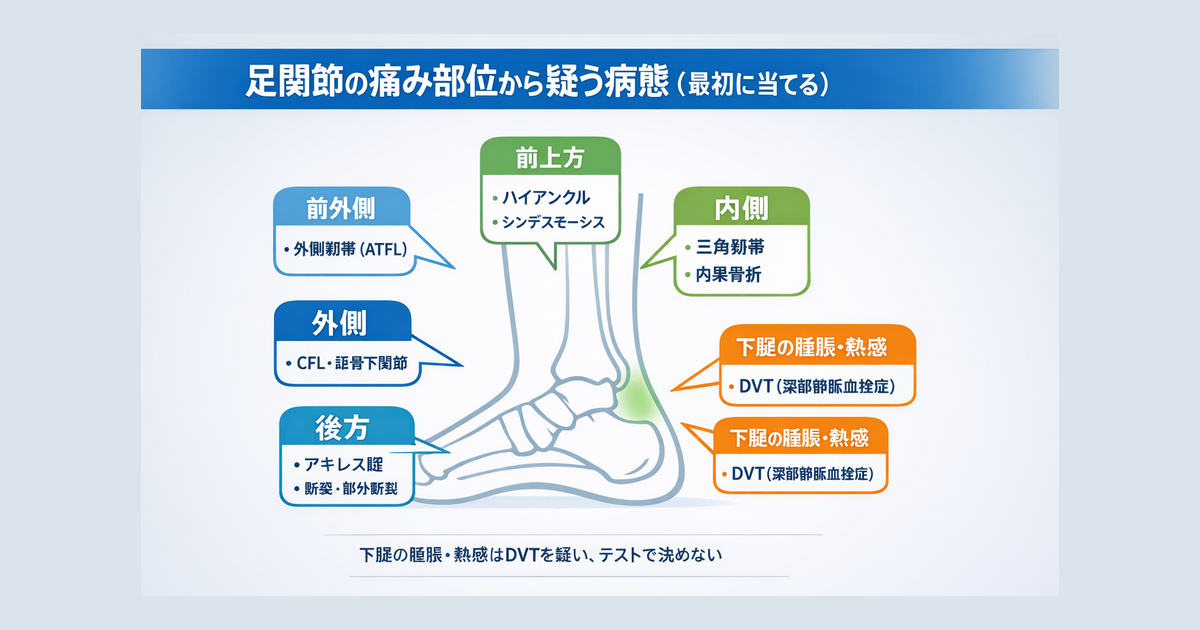
最小セット早見表|まずはこれだけ(痛みが強い日は減らす)
テストは増やすほど、痛み・防御収縮・恐怖が混ざって所見が壊れやすくなります。まずは “除外 → 鑑別” の順で最小セットを固定します。
※表は横にスクロールできます。
| 最初に見る | 代表テスト/確認 | 狙い | 記録の型(例) | 注意 |
|---|---|---|---|---|
| 骨折の除外 | Ottawa Ankle Rules | 画像検査が必要な可能性の整理 | 圧痛部位+荷重 4 歩の可否 | 強い疼痛・変形は無理に荷重させない |
| 腱断裂の除外 | Thompson(Simmonds) | アキレス腱断裂の疑い | 下腿圧迫で足部底屈:あり/なし | 断裂疑いは強いストレッチや歩行負荷を避ける |
| 外側靱帯 | 前方引き出し/内反ストレス | ATFL・CFL の疼痛と不安定性 | 移動量+終末感+疼痛部位 | 急性期は力を上げすぎない |
| ハイアンクル | 圧痛+外旋ストレス+ Squeeze | シンデスモーシス損傷の疑い | 遠位脛腓間の痛み再現:あり/なし | 単独テストで決めず、組み合わせで読む |
| 内側靱帯 | 外反ストレス(必要時) | 三角靱帯の疼痛・不安定性 | 疼痛部位(内果前後)+不安感 | 外傷直後は多靱帯損傷も疑う |
| 神経絞扼 | Tinel(足根管)+感覚 | 足底のしびれ・灼熱痛の確認 | 放散域(母趾側/小趾側) | 末梢神経障害も鑑別する |
痛みパターン×疑う病態|どのテストを追加するか
足関節は、痛みの場所と受傷機転で当たりがつきます。テストは “仮説を確認する 1〜3 個” に絞ると、再評価が安定します。
※表は横にスクロールできます。
| 主な痛み | まず疑う | 追加するテスト | 見落とし注意 | 次アクション |
|---|---|---|---|---|
| 外果前方〜前外側 | 外側靱帯(ATFL) | 前方引き出し/内反ストレス | ハイアンクル併発 | 腫脹が強い日は痛み誘発を最小に |
| 脛腓間(前上方) | シンデスモーシス | 圧痛+外旋ストレス+ Squeeze | 近位腓骨を含む骨折 | 単独で決めず、荷重時痛と合わせて読む |
| 内果周囲 | 三角靱帯 | 外反ストレス(必要最小限) | 内果骨折 | Ottawa で画像相談を先に考える |
| 踵〜下腿後面 | アキレス腱 | Thompson(Simmonds) | 部分断裂・腱周囲炎 | 断裂疑いはストレッチと強負荷を避ける |
| 足底(内側)のしびれ | 足根管症候群 | Tinel +感覚(足底) | 末梢神経障害 | 歩行・立位・夜間での増悪も確認 |
| 下腿腫脹・熱感 | DVT | “テスト”ではなく視診・触診・呼吸症状 | 肺塞栓 | 疑いが強ければ負荷中止して報告 |
骨折を疑うとき: Ottawa Ankle Rules(まずここ)
足関節外傷では、まず骨折の可能性を下げることが優先です。 Ottawa Ankle Rules は、急性外傷で画像検査の必要性を整理するための代表的な臨床ルールで、テストを増やす前に “外してはいけない” を先に確認できます。
足関節では、内果・外果の後縁〜尖端の骨圧痛と 4 歩荷重の可否をまずそろえます。足部痛が主なら、第 5 中足骨基部や舟状骨の圧痛も同時に確認すると、足部骨折の見落としを減らせます。
外側靱帯損傷を疑う:前方引き出し・内反ストレス
足関節捻挫の多くは外側靱帯損傷で、典型は底屈+内反です。ここでは「陽性/陰性」だけで終わらせず、距骨の移動量・終末感・疼痛部位をセットで記録し、再評価できる形にします。
急性期は腫脹と防御で偽陰性・偽陽性が増えます。痛みが強い日は “ 1 回で十分か” を先に考え、やり切るより安全を優先してください。
ハイアンクル(シンデスモーシス)を疑う:圧痛 → 外旋ストレス → Squeeze
脛腓間部の痛みや、捻ったあとに「前上方がズキッとする」訴えでは、シンデスモーシス損傷を疑います。ここで大事なのは、単独テストで決めないことです。
まず遠位脛腓間の圧痛を確認し、そのうえで外旋ストレスや Squeeze を必要最小限で追加します。重要なのは、痛みがどこに出たか(遠位脛腓間か、別部位か)をはっきり残すことです。
アキレス腱断裂を疑う: Thompson( Simmonds )
歩行時の “蹴り出しが抜ける” 感覚や、下腿後面の急な痛み・腫脹がある場合は、アキレス腱断裂(部分断裂を含む)を疑います。 Thompson テストは、下腿を圧迫したときの足部底屈反応で確認します。
断裂疑いがある状況では、強いストレッチやカーフレイズなどの負荷を先に入れず、医師の評価と画像相談を優先します。
足底のしびれ・灼熱痛:足根管症候群( Tinel )
内果後方〜足底のしびれや灼熱痛では、足根管部での絞扼を疑います。 Tinel 徴候は叩打で放散するかをみますが、当日の症状や圧迫条件で反応が揺れやすい点に注意が必要です。
母趾側/小趾側の感覚、歩行や立位での増悪、夜間症状の有無を合わせて整理すると、多職種共有がしやすくなります。
DVT を疑う文脈: Homans 徴候に依存しない(安全管理の固定)
下腿の腫脹・熱感・発赤、一側性の強いふくらはぎ痛、呼吸困難や胸痛がある場合は、 DVT /肺塞栓の可能性を常に考えます。 Homans 徴候は古典的ですが、これだけで判断する運用は避け、疑った時点で負荷を中止して報告することを優先します。
理学療法場面では、一側性腫脹・圧痛・リスク因子・呼吸症状を整理し、医師へ共有して、必要な検査( D-dimer /超音波など)につなげる流れを固定しておくと安全です。
足関節の整形外科テスト記録シート PDF
足関節の評価は、検査名を知っていても「何を除外したか」「どの所見を残したか」が人によってズレやすい領域です。骨折除外、断裂、ハイアンクル、外側靱帯、しびれの確認を同じ順で残せるように、A4 1 枚の記録シートを用意しました。
急性期の初回評価や、担当交代時の引き継ぎ、再評価時の比較に使いやすい構成です。まずは PDF を開いて、今の職場の記録の型にそのまま乗せられるか確認してみてください。
記録シートのプレビューを開く
現場の詰まりどころ|迷ったら「ここ」だけ固定する
足関節は、情報が多いぶん “テストを増やす方向” に迷いが出やすい領域です。詰まったら、次の 3 本だけに戻ります。
よくある失敗|やりがちポイントを先に潰す
※表は横にスクロールできます。
| 失敗 | なぜ起きる | 回避策 | 記録のコツ |
|---|---|---|---|
| 痛いのにストレステストを増やす | 確定したくなる/手順が先行する | Ottawa → 断裂 → DVT 文脈の順で “除外” を優先 | 「何を除外したか」を 1 行で残す |
| 陽性/陰性だけ書いて再評価がズレる | 所見が抽象的 | 移動量・終末感・痛み部位をセット化する | 「どこが、どう痛く、どれだけ動いたか」を固定 |
| ハイアンクルを外側靱帯だけで片づける | 外果周囲の痛みに引っ張られる | 脛腓間の圧痛と荷重時痛を必ず確認する | 痛みが “前上方” かを明記する |
| 外果だけ見て足部骨折を見落とす | 足関節の話に意識が寄る | 足部痛が主なら第 5 中足骨基部・舟状骨も触る | 足関節/足部のどちらが主座かを分けて書く |
| DVT 疑いで無理に背屈する | Homans を “やるもの” と誤解する | テストより中止基準と報告の型を固定する | 腫脹・熱感・呼吸症状を時系列で残す |
回避の手順(チェック)|この順で “型” をそろえる
迷ったら、追加テストより先に次のチェックを順番に行います。
- 骨折の可能性:圧痛ポイント+荷重( Ottawa )
- 腱断裂の可能性: Thompson(疑いが強ければ負荷を止める)
- DVT を疑う所見:腫脹・熱感・呼吸症状(疑えば中止して報告)
- 捻挫の鑑別:外側靱帯/内側/ハイアンクル(最小セット)
- しびれ:足根管+感覚(放散域を記録)
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
痛みが強い急性期でも、前方引き出しや内反ストレスはやるべきですか?
急性期で腫脹・疼痛が強い場合は、まず骨折や重篤所見の除外を優先し、ストレステストは必要最小限にします。テストを増やすより、圧痛部位、腫脹、荷重の可否、歩行の破綻など “安全管理に直結する情報” をそろえるほうが意思決定に役立ちます。
ハイアンクル(シンデスモーシス)を疑う決め手はありますか?
単独のテストで確定は難しいため、遠位脛腓間の圧痛、荷重での悪化、外旋ストレスや Squeeze で “どこに” 痛みが再現したかを組み合わせて解釈します。所見は「遠位脛腓間に一致するか」を具体的に残すと再評価が安定します。
Ottawa Ankle Rules は PT でも使っていいですか?
画像検査の必要性を整理するための臨床ルールであり、現場の情報整理に役立ちます。ただし、診断や検査オーダーは施設の方針と医師の判断が前提です。強い疼痛・変形・神経血管症状がある場合は、ルール以前に安全側へ倒して医師へ報告します。
Homans 徴候はやった方がいいですか?
DVT の診断目的で Homans 徴候に依存する運用はおすすめしません。疑いがある時点で運動負荷を中止し、腫脹・熱感・圧痛・呼吸症状などを整理して医師に報告し、必要な検査につなげることを優先します。
次の一手|全体像 → 条件固定の順で回す
足関節の整形外科テストは、検査名を覚えることより、どの順で危険を外し、どこで止めるかを共有できる形にしておくことが重要です。次は、全体像と条件固定をそろえておくと運用が安定します。
- 全体像を確認する:整形外科的テスト一覧(部位別ハブ)で位置づけを確認
- 条件固定を整える:関節可動域( ROM )検査のやり方|条件固定・記録・中止基準
参考文献
- Stiell IG, Greenberg GH, McKnight RD, et al. A study to develop clinical decision rules for the use of radiography in acute ankle injuries. Ann Emerg Med. 1992;21(4):384-390. doi: 10.1016/S0196-0644(05)82656-3
- Gomes YE, Chau M, Banwell HA, Causby RS. Diagnostic accuracy of the Ottawa ankle rule to exclude fractures in acute ankle injuries in adults: a systematic review and meta-analysis. BMC Musculoskelet Disord. 2022;23(1):885. doi: 10.1186/s12891-022-05831-7
- Sman AD, Hiller CE, Rae K, et al. Diagnostic accuracy of clinical tests for ankle syndesmosis injury. Br J Sports Med. 2015;49(5):323-329. doi: 10.1136/bjsports-2013-092787
- Reiman MP, Burgi C, Strube E, et al. The utility of clinical measures for the diagnosis of Achilles tendon injuries: a systematic review with meta-analysis. J Athl Train. 2014;49(6):820-829. doi: 10.4085/1062-6050-49.3.36
- Wells PS, Hirsh J, Anderson DR, et al. Accuracy of clinical assessment of deep-vein thrombosis. Lancet. 1995;345(8961):1326-1330. doi: 10.1016/S0140-6736(95)92535-X
- Ambesh P, Obiagwu C, Shetty V. Homan’s sign for deep vein thrombosis: A grain of salt? Indian Heart J. 2017;69(3):418-419. doi: 10.1016/j.ihj.2017.01.013
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



