- リスクマネジメント委員会と施設基準|正式名称・議題・議事録の型
- 施設基準上の位置づけ|正式名称・開催頻度・決めること
- 5 分で分かる|会議を「報告会」で終わらせない最短フロー
- インシデント集計から「重点リスク」を決める手順
- 指標( KPI )の作り方|「減ったか」だけで詰まらない
- 年次評価で何を残すか|「 1 枚サマリー 」から逆算する
- 現場の詰まりどころ|先に “ 迷う場所 ” へショートカットする
- よくある失敗|「報告会」で止まる委員会のパターン
- 回避の手順/チェック|会議前・会議中・会議後に “ やること ” を固定
- A4 PDF(印刷用)|委員会の自己点検+重点リスク計画シート
- よくある質問
- 次の一手|全体像を押さえる→運用担当の役割まで固める
- 参考文献
- 著者情報
リスクマネジメント委員会と施設基準|正式名称・議題・議事録の型
結論からいうと、リスクマネジメント委員会を回す鍵は、正式名称との対応、毎回決める議題、議事録に残す 4 点を固定することです。インシデントを集計して終わりにせず、重点リスク、対策、 KPI 、年次評価まで 1 本の流れにすると、委員会が “ 報告会 ” で止まりにくくなります。
この記事は、病院・有床診療所で委員会実務を担う PT ・ OT ・ ST や担当者向けに、正式名称、開催頻度、重点リスクの決め方、 KPI 、議事録の型、 A4 PDF までを整理したページです。個別事故の法的判断や医療事故調査制度の詳細ではなく、委員会で何を決め、何を残すかに絞ってまとめます。
このテーマの全体像へ最短で戻る(同ジャンル回遊の三段)
- サブ導線(親):医療安全委員会の施設基準と運用(総論)
- サブ導線(各論):医療安全管理者の配置義務化|病院リハ部門がやること
施設基準上の位置づけ|正式名称・開催頻度・決めること
まず揃えたいのは名前です。院内で「リスクマネジメント委員会」と呼んでいても、制度上の正式な軸は医療安全管理委員会です。名称が施設ごとに異なっても、実際に見られるのは「安全管理の体制をどう回し、何を記録に残しているか」です。
そのため、条文や指針では正式名称で確認しつつ、院内運用では “ リスクマネジメント委員会 ” を実務上の会議名として整理すると迷いが減ります。会議で必要なのは、重大事例の共有だけではなく、改善策、周知、見直し、年次評価までつなぐことです。
スマホでは表を横スクロールできます。
| 見る項目 | 制度上の押さえどころ | 実務に落とすときの意味 |
|---|---|---|
| 名称 | 医療安全管理委員会を軸に確認する | 院内で「リスクマネジメント委員会」と呼ぶ場合は、議事録や規程で対応関係を分かるようにする |
| 開催頻度 | 月 1 回程度+重大事案時は適宜 | 定例会議の固定アジェンダと、臨時開催の基準を分けておく |
| 会議の役割 | 原因分析、改善策の立案・実施、周知、見直し | 「共有して終わり」ではなく、担当・期限・成果物まで決める |
| 残すもの | 委員会資料、議事録、改善の実施状況、関連記録 | 集計表、重点リスク一覧、 ToDo 、 KPI メモ、年次評価 1 枚を固定する |
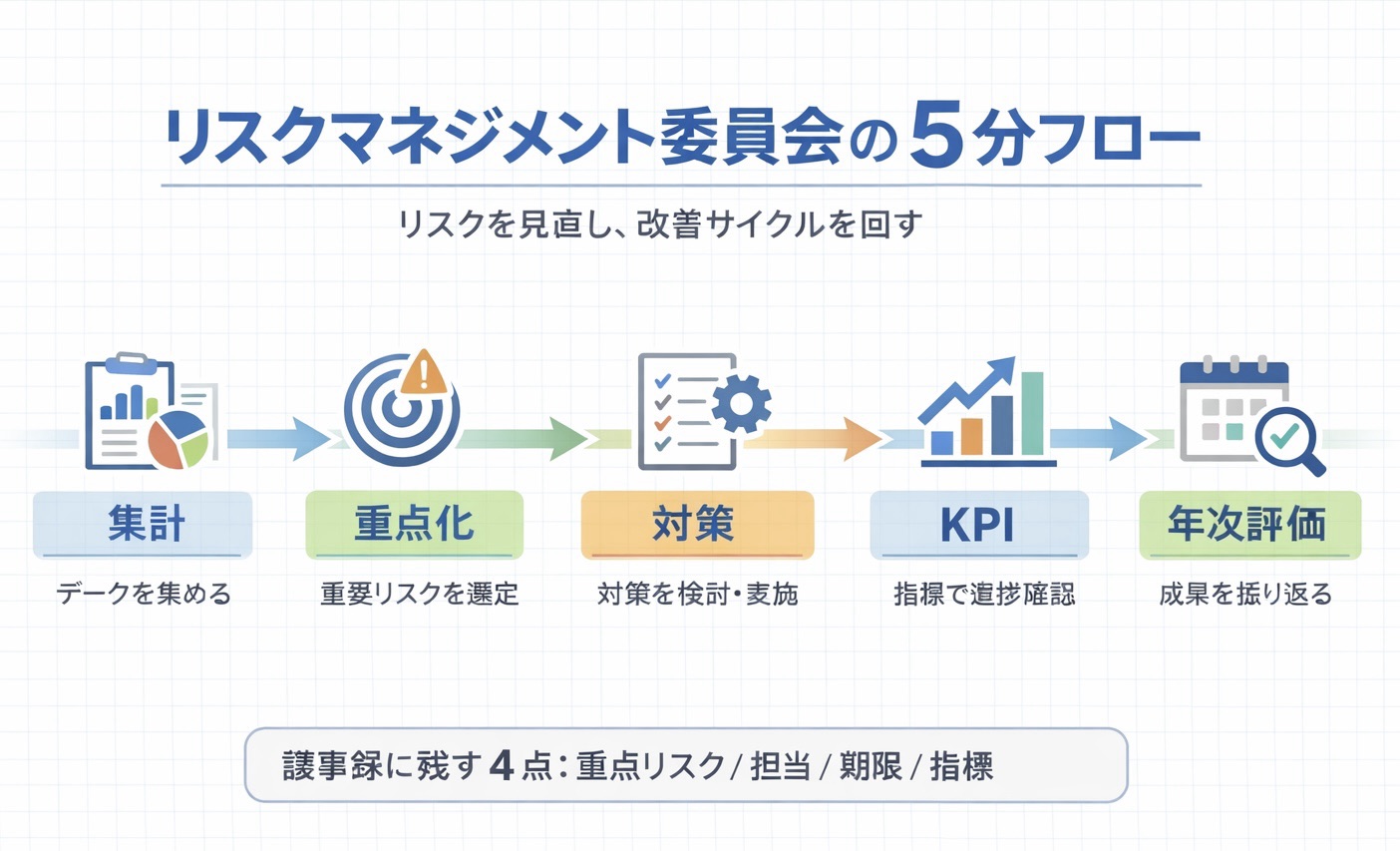
5 分で分かる|会議を「報告会」で終わらせない最短フロー
迷いが出やすいのは、「この会議で何を決めるか」が曖昧なときです。委員会の役割を①集計→②重点化→③対策→④評価→⑤現場還元に固定すると、議事録と宿題がそろいやすくなります。
- 集計:インシデント/ヒヤリハットを、種類・場所・時間帯・重症度・職種で分けて偏りを見る
- 重点化:頻度 × 影響度、再発性、外部要請、介入可能性から重点リスクを 3〜5 個に絞る
- 対策:リスクごとに、やること、担当、期限、使う様式を決める
- 評価:結果指標とプロセス指標を併用し、途中経過を追えるようにする
- 現場還元:部署へ戻す方法(カンファ、申し送り、掲示、研修)まで固定する
| 項目 | その場で決めること | 議事録に残す書き方 |
|---|---|---|
| 重点リスク | 今月/今期に優先するリスクは何か | 「重点 1:転倒、重点 2:誤嚥、重点 3:ライン関連」など優先順つきで書く |
| 対策 | 何を、どの部署が、いつまでに行うか | 担当部署、責任者、期限、使う手順書やチェックリストを 1 行で残す |
| 指標 | 何で進捗を見るか | 結果指標 1 つ+プロセス指標 1 つをセットで書く |
| 次回宿題 | 次回までに持ち寄る資料や確認事項 | 「集計更新」「遵守率再測定」「手順改訂案持参」など行動に落とす |
インシデント集計から「重点リスク」を決める手順
重点化で失敗しやすいのは、重大事例だけで判断することです。実務では、ヒヤリハットを含めた傾向を見ないと、先回りの対策が作れません。軽微な事例の偏りは、重大事故の手前にある “ 早期サイン ” になりやすいからです。
| 観点 | 見るポイント | 例 |
|---|---|---|
| 頻度 | 件数が多い/増加傾向 | 夜間や離床場面の転倒が増えている |
| 影響度 | 重症度が高い/転帰が重い | 誤嚥性肺炎、重大な外傷、治療継続への影響 |
| 再発性 | 同じ場所・同じ時間帯・同じ流れで繰り返す | 食後の臥位、移乗介助、ライン自己抜去など |
| 外部要請 | 通知、監査、医療安全情報、院内重点課題 | 転倒転落、誤認、薬剤、ライン関連の注意喚起 |
| 介入可能性 | 評価、環境、手順、教育で減らせるか | リスク評価票、初期対応フロー、観察ポイントの統一 |
指標( KPI )の作り方|「減ったか」だけで詰まらない
件数だけを追うと、「報告しない方がよい」という逆インセンティブが起きます。結果指標に加えて、実施率・遵守率などのプロセス指標を併用すると、委員会の議論が “ 件数の増減 ” だけで止まりにくくなります。
| 重点リスク | 結果指標 | プロセス指標 | 見方のポイント |
|---|---|---|---|
| 転倒・転落 | 転倒件数、重症転倒件数 | 転倒リスク評価実施率、初期対応フロー遵守率 | 件数だけでなく、評価と初動が回っているかを見る |
| 誤嚥・食事場面 | 誤嚥性肺炎件数、窒息事例数 | 食事前評価実施率、食形態見直し実施率 | 食前・食後の観察と共有が実行されたかで追う |
| ライン・チューブ関連 | 自己抜去件数、再挿入件数 | 固定方法点検率、申し送り記載率 | 環境調整と申し送りの質を数字にする |
| 患者誤認 | 誤認事例数、ニアミス件数 | 2 点確認実施率、監査実施率 | “ 守るべき動作 ” の実施率を先に見る |
年次評価で何を残すか|「 1 枚サマリー 」から逆算する
年度末に揉めやすいのは、途中経過が追えていないからです。重点リスクごとに、対策、 KPI 、達成度、未達理由、次年度案を 1 枚で見えるようにすると、次年度計画へつなぎやすくなります。
| 項目 | 書く内容 | 詰まりやすい点 |
|---|---|---|
| 重点リスク | 年度で優先した 3〜5 項目 | 途中で重点が増えすぎると比較できない |
| 実施した対策 | 導入した手順、教育、ラウンド、様式 | 「周知した」で終わると再現しにくい |
| KPI | 結果指標とプロセス指標の推移 | 件数のみだと改善の説明が弱くなる |
| 未達理由 | 人員、時間帯、教育、手順未整備など | 個人要因だけで片づけない |
| 次年度案 | 続けること、やめること、追加すること | ToDo と担当がないと翌年に残らない |
現場の詰まりどころ|先に “ 迷う場所 ” へショートカットする
このゾーンは “ 読ませる ” パートです。最初に、詰まりやすい場所へ飛べる導線だけ固定します。
よくある失敗|「報告会」で止まる委員会のパターン
| NG(起きがち) | なぜ詰まる? | OK(最小修正) |
|---|---|---|
| 集計だけで終わる | 重点化されず、現場の行動に落ちない | 重点リスクを 3〜5 個に絞り、担当と期限を決める |
| “ 件数 ” だけ追う | 報告抑制が起き、改善が見えない | プロセス指標(実施率・遵守率)を併用する |
| ToDo が曖昧 | 誰も動かず、次回も同じ議題になる | 議事録に「担当・期限・成果物(様式)」を必ず書く |
| 現場へ戻らない | 委員会が “ 会議室の出来事 ” になる | 部署内の共有導線(カンファ/申し送り/掲示)を固定する |
回避の手順/チェック|会議前・会議中・会議後に “ やること ” を固定
縮小して詰め込むより、「順番」と「成果物」を固定すると崩れません。以下のチェックで、委員会を “ 回る型 ” に寄せます。
| タイミング | チェック | 残すもの |
|---|---|---|
| 会議前 | 集計期間と分類軸が固定/重大事例を別枠で整理/重点候補を 3〜5 に絞る | 集計表、重点候補メモ |
| 会議中 | 重点を確定/対策を “ 行動 ” に落とす/担当・期限・様式を決める | ToDo(担当・期限)、手順書/チェックリスト案 |
| 会議後 | 部署へ持ち帰り共有/ KPI を測る導線を作る/次回までの宿題を回す | 共有記録、 KPI メモ、次回議題 |
A4 PDF(印刷用)|委員会の自己点検+重点リスク計画シート
本文の流れをそのまま院内で使えるよう、自己点検と重点リスク対策計画(年次評価)を 1 つにまとめた A4 PDF を用意しました。
PDF をこの場でプレビューする(タップで開く)
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
リスクマネジメント委員会は、施設基準上の正式名称ですか?
院内ではこの名前で呼ぶことがありますが、制度や規程を確認するときは医療安全管理委員会を軸に見ると整理しやすいです。実務では「同じ機能を担う会議体」として対応関係が分かるようにし、議事録や規程で名称のズレを埋めておくと監査や引き継ぎでも迷いにくくなります。
重点リスクは毎年いくつに絞るのが現実的ですか?
運用が回る目安は 3〜5 個です。多すぎると担当と期限が散り、議事録が “ 報告集 ” になりやすいです。頻度 × 影響度に、再発性と介入可能性を重ねると絞りやすくなります。
「件数が減らない」と言われたとき、どう説明すればいいですか?
件数だけだと、報告文化や集計条件の影響を強く受けます。結果指標に加えて、評価実施率や手順遵守率などのプロセス指標を併用し、「何ができるようになったか」を示すと議論が前に進みます。
PT ・ OT ・ ST は委員会に何を持っていくと役に立ちますか?
リハ職が出しやすいのは、転倒、誤嚥、移乗、離床、ライン・チューブ関連のように、動作・環境・時間帯で整理できる情報です。現場で変えられる要素(評価、動線、用具、観察、教育)を 1 枚にまとめて持ち込むと、対策が行動レベルまで落ちやすくなります。
次の一手|全体像を押さえる→運用担当の役割まで固める
- 全体像を押さえる:医療安全委員会の施設基準と運用(総論)
- すぐ実装する:医療安全管理者の配置義務化|病院リハ部門がやること
参考文献
- e-Gov 法令検索:医療法施行規則
- 厚生労働省:良質な医療を提供する体制の確立を図るための医療法等の一部を改正する法律の一部の施行について
- 厚生労働省:医療法施行規則の一部を改正する省令の公布等について(令和 8 年 3 月 19 日)
- 厚生労働省:医療安全管理について
- 厚生労働省:患者安全におけるインシデント報告・学習システムの位置づけについて
- 日本医療機能評価機構:医療安全情報
- 仲本広世, 佐藤克彦, 玉田裕. インシデントレポート数の増加ならびに医療安全文化の醸成に向けた当院の取り組み. 福島医学雑誌. 2024;74(3):59-65. doi:10.5387/fmedj.74.3_59
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



