フローボリューム曲線の見方|波形で何がわかるか
フローボリューム曲線は、呼気と吸気の流れを波形で確認できるため、スパイロメトリーの数値だけでは気づきにくい異常を補いやすい指標です。特に、閉塞性換気障害の凹み、拘束性を疑う小さいループ、上気道狭窄でみられる平坦化は、現場で押さえておきたいポイントです。
ただし、フローボリューム曲線は波形だけで診断を確定する検査ではありません。まずは良い検査かどうかを確認し、そのうえで FEV1 / FVC や FVC、症状、画像、必要なら肺気量検査と組み合わせて読むことが重要です。スパイロメトリー全体の流れから整理したい方は、スパイロメトリーの評価方法と解釈もあわせてご覧ください。
理学療法士のキャリアも整えておきたい方へ
臨床の学びを積み上げつつ、教育体制や評価文化が合う職場を整理したいときは、先に全体像を押さえると動きやすくなります。
フローボリューム曲線とは?呼吸評価で重要な理由
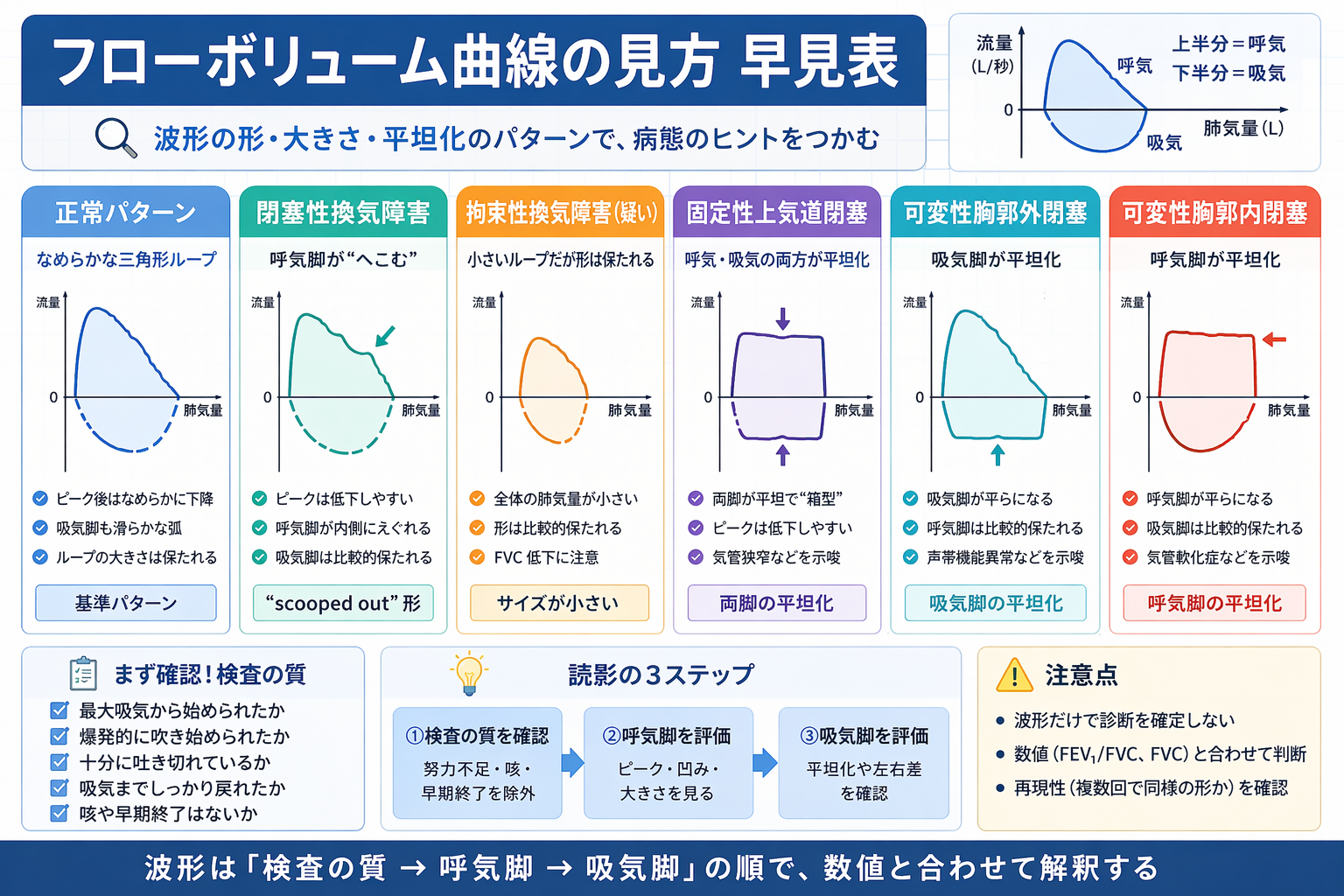
フローボリューム曲線は、横軸に肺気量、縦軸に気流をとって、最大努力で吐いたときと吸ったときの変化を描いた波形です。上半分が呼気、下半分が吸気を表し、ピークフローの高さ、その後の下がり方、吸気脚と呼気脚の形を見ることで、数値表だけでは見えにくい情報が整理しやすくなります。
特に有用なのは、大きな気道の狭窄や上気道閉塞を疑う場面です。数値が軽度でも、波形に不自然な平坦化があれば追加評価のきっかけになります。一方で、努力不足や咳でも波形は崩れるため、「形が変だから病気」と短絡しないことが大切です。
フローボリューム曲線は 3 ステップで読むと迷いにくい
フローボリューム曲線は、最初から細かい形を追うよりも、①検査の質 → ②呼気脚 → ③吸気脚の順で見ると安定します。いきなり「閉塞性っぽい」「平坦化している」と決めると、努力不足や途中終了を見落としやすくなります。
まずは爆発的に吹き始められているか、途中で止めていないか、咳が入っていないかを確認します。そのうえで、呼気脚の凹みや全体の大きさを見て、最後に吸気脚の平坦化がないかを見ると、上気道病変も拾いやすくなります。
| ステップ | 何を見るか | ポイント |
|---|---|---|
| 1 | 検査の質 | 努力不足、咳、早期終了がないかを先に確認します。 |
| 2 | 呼気脚 | ピークの高さ、凹み、全体の大きさを見ます。 |
| 3 | 吸気脚 | 平坦化や左右差を確認し、上気道閉塞を疑うか整理します。 |
最初に確認したいのは「良い検査かどうか」
フローボリューム曲線の誤読で多いのは、波形の形だけで結論を出すことです。たとえば、吹き始めが弱いとピークフローが低く見え、途中で呼気をやめるとループ全体が小さく見えます。吸気が十分でない場合も、曲線の形が不自然になります。
そのため、まずは最大吸気から始められているか、吹き始めにためらいがないか、十分に吐き切れているか、吸気まできちんと戻れているかを確認します。波形は「良い手技のうえで読む」のが大前提です。
| エラー | 波形への影響 | 誤読しやすい所見 |
|---|---|---|
| 吸い込み不足 | 全体が小さく見えやすい | 拘束性のように見えることがあります。 |
| 吹き始めのためらい | ピークが低くなる | 重い閉塞のように見えることがあります。 |
| 呼気の途中終了 | 終末部が短くなる | FVC 低下を過大評価しやすくなります。 |
| 咳 | 波形に乱れが入る | 局所的な異常や不自然な凹みに見えることがあります。 |
| 吸気不足 | 吸気脚が不十分になる | 吸気側の平坦化と誤解しやすくなります。 |
正常・閉塞性・拘束性でどこが違うか
正常では、呼気脚はピーク到達後になめらかに下降し、吸気脚も比較的きれいな弧を描きます。閉塞性換気障害では、呼気脚の下降部分が内側にえぐれるような凹みを示しやすく、いわゆる “scooped out” の形になります。
一方、拘束性を疑うときは、ループ全体が小さく見えても、形そのものは比較的保たれることがあります。ただし、ループが小さいだけで拘束性とは言えません。低い FVC をどう読むかは数値と一緒に整理する必要があり、必要に応じて肺気量検査で確認します。
| パターン | 呼気脚の特徴 | 全体の大きさ | まず考えること |
|---|---|---|---|
| 正常 | ピーク後になめらかに下降 | 保たれる | 明らかな異常波形は目立ちにくい状態です。 |
| 閉塞性 | 下降脚が凹む | 保たれることも小さくなることもあります。 | COPD、喘息などの気流制限を考えます。 |
| 拘束性疑い | 形は比較的保たれやすい | 全体が小さい | 肺容量低下を疑いますが、数値確認が必要です。 |
上気道狭窄を疑うフローボリューム曲線
フローボリューム曲線で特に重要なのが、吸気脚と呼気脚の平坦化です。上気道や中枢気道の問題では、呼気脚だけ・吸気脚だけ・両方が平坦になるパターンがあり、病変の位置や性質を考える手がかりになります。
典型的には、固定性上気道閉塞では呼気脚と吸気脚の両方が平坦化し、可変性胸郭外閉塞では吸気脚の平坦化、可変性胸郭内閉塞では呼気脚の平坦化が目立ちます。代表例として、固定性では気管狭窄、胸郭外では声帯機能異常、胸郭内では気管軟化症などが挙げられます。
| パターン | 波形の特徴 | 考えやすい病変 | 次に考えること |
|---|---|---|---|
| 固定性上気道閉塞 | 呼気脚・吸気脚の両方が平坦化 | 気管狭窄など | 画像や耳鼻科・呼吸器評価につなげます。 |
| 可変性胸郭外閉塞 | 吸気脚の平坦化 | 声帯機能異常など | 症状の時間帯や吸気時喘鳴も確認します。 |
| 可変性胸郭内閉塞 | 呼気脚の平坦化 | 気管軟化症など | 呼気時症状や追加検査で裏づけます。 |
よくある誤読|努力不足と上気道狭窄を混同しない
現場で多いのは、上気道狭窄の平坦化と努力不足による低いピークフローを混同することです。努力不足では、きれいな平坦化というより、始まりが弱い・全体が締まらない波形になりやすいです。反対に、上気道狭窄では、ある範囲で流量が頭打ちになるような平坦化が繰り返し出ます。
また、咳や吸気不足で 1 回だけ波形が崩れた場合は、異常所見と決めつけず、複数の努力で再現するかを確認します。フローボリューム曲線は、単発の形より再現性が大切です。
| よくある誤り | なぜ起きるか | 修正ポイント |
|---|---|---|
| 凹み=すべて COPD と考える | 波形だけで結論を急ぎやすいため | FEV1 / FVC や症状と合わせて判断します。 |
| 小さいループ=拘束性と決める | 吸い込み不足や早期終了を見落とすため | まず手技を確認し、必要なら肺気量検査へ進みます。 |
| 吸気脚の乱れ=上気道狭窄と考える | 吸気不足や単発エラーでも崩れるため | 複数回で同じ平坦化が再現するか確認します。 |
| 波形だけで診断を確定する | 視覚的にわかりやすいため | 数値、症状、画像、追加検査で裏づけます。 |
呼吸リハでどう活かすか
呼吸リハでフローボリューム曲線を見る目的は、呼吸器医のように厳密診断をすることではなく、波形から「何に注意して介入するか」を整理することです。たとえば閉塞性らしい凹みが強い場合は、呼気延長、ペーシング、息切れの出る場面を丁寧に拾いやすくなります。
また、吸気脚の平坦化が気になるときは、吸気時症状、喉頭違和感、会話時の息苦しさなどを追加で確認し、必要なら主治医へ情報共有しやすくなります。波形を単独で終わらせず、症状・運動時変化・酸素化につなげる視点が実践的です。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
フローボリューム曲線だけで上気道狭窄は診断できますか?
診断の確定はできません。平坦化は重要な手がかりですが、努力不足や単発のエラーでも似た形になることがあります。再現性を確認し、症状や画像、必要なら専門科評価で裏づけることが大切です。
閉塞性換気障害では、どこを最初に見ればよいですか?
まずは呼気脚の下降部分に内側への凹みがあるかを確認すると整理しやすいです。ただし、波形だけではなく FEV1 / FVC 低下があるかも一緒に見てください。
小さいループは拘束性と考えてよいですか?
小さいだけでは不十分です。吸い込み不足や呼気の途中終了でもループは小さく見えます。形が保たれているか、FVC が低いか、必要なら肺気量検査がどうかまで確認して判断します。
リハ職がフローボリューム曲線を覚える意味はありますか?
あります。波形を見ると、閉塞性らしさや上気道の違和感を早く拾いやすくなり、観察ポイントや情報共有の質が上がります。厳密診断ではなく、臨床の気づきを増やす目的で覚えると使いやすいです。
次の一手
まずは、スパイロメトリーの評価方法と解釈で全体の読み方を確認し、このページでフローボリューム曲線だけを深掘りする流れにすると整理しやすいです。
呼吸評価をまとめて見直したい方は、呼吸評価の基本もあわせて読むと、数値・波形・ベッドサイド所見のつながりが作りやすくなります。
参考文献
- Graham BL, Steenbruggen I, Miller MR, et al. Standardization of Spirometry 2019 Update. An Official American Thoracic Society and European Respiratory Society Technical Statement. Am J Respir Crit Care Med. 2019;200(8):e70-e88. DOI: 10.1164/rccm.201908-1590ST
- Stanojevic S, Kaminsky DA, Miller MR, et al. ERS/ATS technical standard on interpretive strategies for routine lung function tests. Eur Respir J. 2022;60(1):2101499. DOI: 10.1183/13993003.01499-2021
- Chhabra SK, Singh M. Spirometry update 2019: phase 4 forced maximal inspiration and new acceptability criteria. Breathe. 2025;21(3):250100. DOI: 10.1183/20734735.0100-2025
- Langan RC, Goodbred AJ. Office Spirometry: Indications and Interpretation. Am Fam Physician. 2020;101(6):362-368. 公式ページ
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下