呼吸理学療法の評価項目|順番と使い分け
本ページは、呼吸理学療法で使う評価項目を「何を先に見るか」「どこまでそろえれば判断できるか」の視点で整理する総論です。結論から言うと、呼吸評価は安全 → 症状 → 機能 → 運動 → 排痰の順番を固定すると、判断と申し送りが速くなります。
一方で、ここで深掘りしすぎない論点もあります。たとえば 6 MWT の細かな実施手順、息切れ尺度同士の詳細比較、ベッドサイド観察の完全手順は兄弟記事の役割です。このページでは、評価項目の選定と使い分け、条件固定、再評価の目安に絞ってまとめます。
評価の型は、個人の努力だけでなく学べる環境でも差が出ます
今の職場で教育体制がない、相談相手が少ない、教材や見本に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
PT キャリアガイドを見る評価の全体像( 5 分フロー )
このページの結論は、「全部測る」ではなく「順番を固定する」ことです。最初に危険サインを外し、次に患者が困っている症状を押さえ、そこから機能と運動耐容能を見て、最後に排痰戦略までつなげると、評価が処方に直結しやすくなります。
このページの独自価値:評価項目を列挙するだけでなく、順番・条件固定・再評価間隔まで同じページで決められる点です。
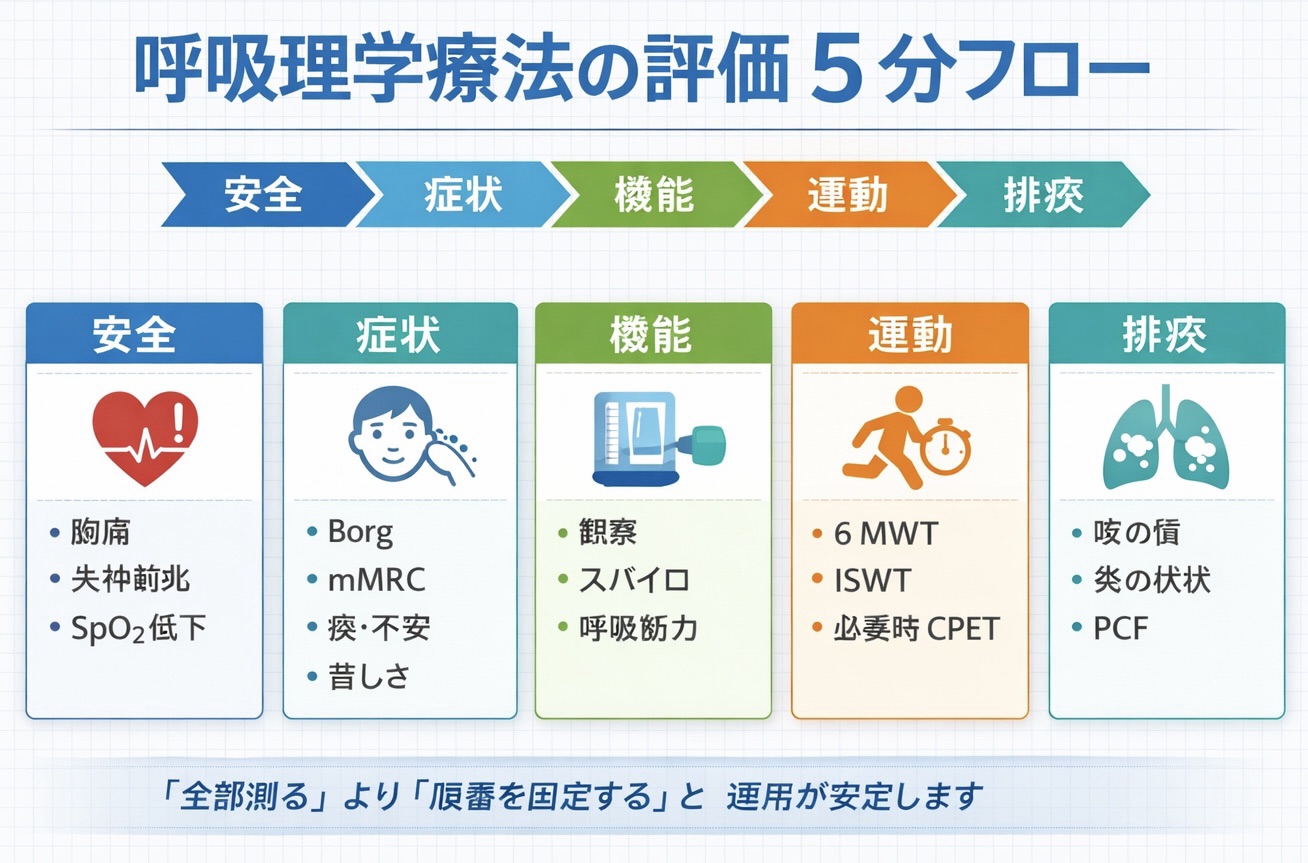
| 順番 | まず見ること | ここで決まること |
|---|---|---|
| 1. 安全 | 胸痛、失神前兆、著明な息切れ、 SpO₂ 低下、歩容破綻 | その場で止めるか、進めるか |
| 2. 症状 | Borg、 mMRC、痰、不安、苦しさの訴え | 何が一番の困りごとか |
| 3. 機能 | 観察、スパイロ、呼吸筋力 | 閉塞・拘束・筋力低下の方向性 |
| 4. 運動 | 6 MWT、必要時 ISWT / CPET | 負荷設定と再評価指標 |
| 5. 排痰 | 咳嗽の質、痰の性状、 PCF | 自力排痰か、補助併用か |
最小セット(まずそろえる):観察・フィジカル(呼吸数/リズム/副雑音/ SpO₂ 変動)+主観的呼吸困難( Borg CR10/ mMRC )+歩行テスト( 6 MWT など)+同じ書式の記録。
推奨(状況次第):スパイロ、呼吸筋力( MIP / MEP / SNIP )、咳嗽/排痰能力( PCF )。
状況依存(必要時):ISWT、 CPET、画像・採血など(主治医と連携)。
観察・フィジカル(必須)
呼吸数・吸気/呼気比・奇異呼吸、補助筋使用、口すぼめ呼吸、起座位依存、胸郭運動左右差、咳嗽の質、痰の性状(粘稠・量・喀出可否)を確認します。SpO₂ は安静だけでなく、会話・起立・短距離歩行での変化を拾うと、どこで破綻するかが見えやすくなります。
ポイントは、見た目の呼吸努力と患者の訴えを同じタイミングで記録することです。後段の Borg/ mMRC、歩行試験、 PCF と整合を取ると、単発の印象で判断しにくくなります。
スパイロメトリー(推奨):解釈と注意
FEV1・ FVC ・ FEV1/FVC を中心に、まずは閉塞/拘束/混合の“型”を押さえます。臨床では、値そのものより型の把握 → 症状・運動耐容能との統合が重要です。
一方で、努力不足・咳・リークがあると値は簡単に崩れます。測定前の実演、 1 回練習、同じ体位、反復採用を徹底しないと、前回比較がしにくくなります。
スパイロメトリーの基本的な読み方は、スパイロメトリーの評価方法と解釈で全体像を整理できます。波形を見分けたいときはフローボリューム曲線の見方、 VC や %VC の低値をどう読むかは肺活量・%肺活量の見方で補足すると、総論と各論の役割が分かれやすくなります。
- 運用 Tips:測定前に実演+ 1 回練習、体位は一定(端座位⇄立位の混在を避ける)、追跡は同一機器・同時間帯で。
呼吸筋力(推奨): MIP / MEP と SNIP の使い分け
MIP / MEP は努力依存で過小評価が起きやすく、漏れや頬の膨らみ、疲労の影響に注意します。SNIP は短く自然な努力で実施しやすく、 MIP が低く出たときに「本当に弱いのか、手技要因なのか」を整理しやすい指標です。
吸気筋の弱化は労作時呼吸困難や無気肺リスクと関連し、 IMT の適応検討にもつながります。ここでも数値単独ではなく、症状・ SpO₂ 変動・歩行試験と束ねて解釈するのが基本です。
- 手順メモ:MIP / MEP は密閉と休息を確保。 SNIP は一側鼻栓で鋭いスニッフを反復し、最良値を採用。
咳嗽・排痰能力(推奨):ピークカフフロー( PCF )
PCF は、「痰を自力で出せるか」「介助や機器を併用すべきか」を判断する材料です。とくにグレーゾーンでは、数値だけで決めず、体位・呼吸介助・介助咳嗽の前後差を見て方針を決めると臨床判断が速くなります。
運用では体位(端座位/車いす/臥位)、補助具、測定回数、休息の取り方を固定し、日内変動を踏まえて複数回の最良値で追跡します。
主観的呼吸困難(必須): mMRC / Borg / D-12
mMRC は ADL での息切れの層別化に強く、外来・在宅の追跡と相性が良いです。Borg CR10 は運動中の強度調整に直結し、セッション単位の運用に向きます。D-12 は身体的+情動的な側面を同時に捉えられるため、症状負担の全体像を見たいときに役立ちます。
いずれも同じタイミング・同じ説明で反復し、歩行試験や SpO₂ と合わせて解釈すると、介入の方向性がブレにくくなります。
運動耐容能(必須): 6 MWT / 推奨: ISWT / 必要時: CPET
6 MWT は「標準化」が価値です。コース・励まし・休止ルール・記録項目を固定すると、距離の変化がそのまま臨床判断に使えます。 SpO₂ は可能なら連続監視し、胸痛・失神前兆・著明な息切れ・歩容破綻などの症状を最優先で中止判断に使います。
ISWT は漸増負荷で処方に落とし込みやすく、CPET は限界因子(換気・循環・末梢)を特定したいときの選択肢です。 6 MWT の詳細手順まで書き始めると別記事と重なるため、このページでは「代表指標としてどう置くか」までに留めます。
記録テンプレ(例):6 MWD ○○ m / 最低 SpO₂ ○○ % / Borg 事前 x → 事後 y / 途中休止 ● 回 / 症状・歩容・痰の所見
クイック表(成人・運用の型)
※ スマホは横スクロール可。横スクロールで全列を確認できます。
| 項目(必須/推奨) | 目的・代表指標 | 注意点(中止判断の材料) | 再評価間隔の目安 | チェックポイント |
|---|---|---|---|---|
| 観察・フィジカル(必須) | 呼吸数/リズム、副雑音、 SpO₂ 変動、咳と痰 | 胸痛・失神前兆・著明な息切れ、 SpO₂ の急変、歩容破綻など | 毎セッション(導入期は都度) | 安静→会話→起立→歩行で段階確認。所見は時系列で保存。 |
| 主観的呼吸困難(必須) mMRC / Borg / D-12 | ADL 層別( mMRC )、運動強度調整( Borg )、症状負担の把握( D-12 ) | 説明のブレに注意。同一条件で評価。 | Borg:毎セッション、 mMRC / D-12:外来・在宅で 2–4 週ごと | 歩行試験・ SpO₂ とセットで解釈。記録は同じ書式で。 |
| 6 MWT(必須)/ ISWT(推奨) | 運動耐容能の把握・処方・経時変化 | 症状(胸痛・失神前兆・歩容破綻)を最優先。数値閾値は施設基準を優先。 | 導入後 4–8 週、その後 8–12 週ごと | コース・励まし・休止ルール固定。最低 SpO₂・距離・ Borg 前後を必ず記録。 |
| スパイロ(推奨) | 閉塞/拘束/混合の整理(治療・処方の前提) | 努力不足・咳・リークで誤る。休息を挟み反復する。 | 導入後 8–12 週、その後 3–6 か月ごと | 同一体位・同一説明で反復。結果は症状・歩行試験と統合。読み方の整理は 総論、波形、VC / %VC を参照。 |
| 呼吸筋力(推奨) MIP / MEP / SNIP | 吸気/呼気筋の弱化把握、介入適応の検討材料 | 努力依存・疲労・不快感に注意。休息を確保。 | 導入後 8–12 週、その後 3–6 か月ごと | 漏れ防止、反復、最良値採用。 SNIP は短い努力で実施しやすい。 |
| PCF(推奨) | 排痰の実行可能性判断(介助・機器併用の材料) | めまい・低酸素症状時は休止。複数回で最良値。 | 急性変化時は都度、安定期は 1–3 か月ごと | 体位・補助前後の再測で方針決定。痰量・疲労も併記。 |
| 必要時 CPET(状況依存) | 限界因子の特定(換気・循環・末梢) | 医療体制下で安全確保。症状増悪時は中止。 | 治療方針変更時や反応性判定で適宜 | 歩行テスト・スパイロ所見と整合を取り、処方へ反映。 |
呼吸評価の記録シート( PDF )
評価条件を毎回そろえるには、同じ書式で残すことが近道です。観察・症状・運動耐容能・排痰の所見を 1 枚でまとめたいときは、下の A4 記録シートを使ってください。
記事内で PDF をプレビューする
現場の詰まりどころ/よくある失敗
呼吸評価で詰まりやすいのは、「測れない」よりも条件が毎回ズレて比較できないことです。特に 6 MWT のコース・励まし・休止ルール、 Borg の説明文言、 PCF の体位がブレると、前回との差が臨床判断に使いにくくなります。
- 失敗 1:SpO₂ と Borg を別タイミングで取ってしまう → 同じ瞬間のセット記録に固定する
- 失敗 2:PCF を 1 回だけで決める → 体位と休息を固定して複数回、最良値で追跡する
- 失敗 3:スパイロの値だけで負荷を決める → 症状・歩行試験・ SpO₂と統合して処方へつなげる
迷ったら、先に クイック表 と FAQ を確認し、 6 MWT の条件固定は 6 分間歩行テストの実施手順 で別に型をそろえると、総論ページとの役割がブレにくくなります。
結果の活用:処方・体位・連携・記録
所見は SOAP で「どのデータが、どの判断につながったか」を残します。おすすめは、短期(毎回):Borg・ SpO₂ ・症状、中期(週〜月):6 MWD・ PCF・スパイロ/呼吸筋の 2 層で追う方法です。
PCF が低めならクリアランス(体位・介助・機器)を優先し、 Borg が高止まりならペーシングや説明・休息設計を見直し、呼吸筋が弱ければ IMT などの適応を検討します。必ず「次回、同じ条件で再測できる状態」を先に作ると、介入効果が読みやすくなります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
呼吸理学療法の評価項目は、最初に何をそろえれば十分ですか?
最初は 観察・フィジカル、 Borg または mMRC、歩行テスト、同じ書式の記録で十分です。ここで安全・症状・運動耐容能の大枠が決まります。スパイロ、呼吸筋力、 PCF は「方針をもう一段具体化したいとき」に足すと運用しやすいです。
6 MWT は何を固定すれば“比較できる結果”になりますか?
固定するのは ①コース(距離)②励まし(文言と頻度)③休止ルール④記録項目(最低 SpO₂・ Borg 前後・休止回数・症状)です。ここが揃うと、距離の変化が処方や生活指導に直結します。
Borg と mMRC と D-12 は、結局どれを使えばいいですか?
セッションの負荷調整なら Borg、生活の息切れの層別化なら mMRC、症状負担の全体像(身体+情動)を見たいなら D-12 が向きます。併用する場合も、説明を固定して同じタイミングで反復するとブレにくいです。
PCF が伸びないとき、どこから見直しますか?
まず 体位(端座位に寄せる)と 休息(疲労で下がる)、次に 吸気量(準備吸気)と 介助の有無を見直します。グレーゾーンは「介入前後で再測」して、補助法を固定していくと方針が決まりやすいです。
スパイロで“閉塞/拘束”が分かったら次に何をしますか?
次は「症状( Borg/ mMRC )」「運動耐容能( 6 MWT など )」「 SpO₂ 変動」を重ね、負荷設定とリスク(息切れ・低酸素・痰)に落とします。型は前提で、処方はあくまで統合判断で決めます。
次の一手(続けて読む)
参考文献
- Holland AE, Spruit MA, Troosters T, et al. An official European Respiratory Society/American Thoracic Society technical standard: field walking tests in chronic respiratory disease. Eur Respir J. 2014;44(6):1428-1446. DOI
- Graham BL, Steenbruggen I, Miller MR, et al. Standardization of Spirometry 2019 Update. Am J Respir Crit Care Med. 2019;200(8):e70-e88. DOI / PubMed
- Laveneziana P, Albuquerque A, Aliverti A, et al. ERS statement on respiratory muscle testing at rest and during exercise. Eur Respir J. 2019;53(6):1801214. DOI / PubMed
- Bestall JC, Paul EA, Garrod R, Garnham R, Jones PW, Wedzicha JA. Usefulness of the Medical Research Council (MRC) dyspnoea scale as a measure of disability in patients with chronic obstructive pulmonary disease. Thorax. 1999;54(7):581-586. DOI / PubMed
- Yorke J, Moosavi SH, Shuldham C, Jones PW. Quantification of dyspnoea using descriptors: Development and initial testing of the Dyspnoea-12. Thorax. 2010;65(1):21-26. DOI / PubMed
- 岩﨑円, ほか. 本邦における呼吸理学療法評価の実態調査. 日本呼吸ケア・リハビリテーション学会誌. 2025;34(3):253-259. DOI
- Brennan M, McDonnell MJ, Duignan N, Gargoum F, Rutherford RM. The use of cough peak flow in the assessment of respiratory function in clinical practice: A narrative literature review. Respir Med. 2022;193:106740. DOI / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



