- 股関節の整形外科テスト一覧|図解と記録用紙 PDF
- 記録用紙ダウンロード|股関節テストの所見を 1 枚で残す
- まずは 5 分フロー|安全 → 関節内 → 筋機能 → 短縮の順に絞る
- 主要テストの「陽性の定義」テンプレ( 3 行 )|痛み部位+可動域+代償で統一
- レッドフラッグ|骨折・脱臼を疑うときは「テストを重ねない」
- FADIR テスト|鼡径部痛(関節内)を最短で絞る
- FABER( Patrick )テスト|鼡径部痛か、殿部痛かで “別ルート” を切り分ける
- Trendelenburg テスト|中殿筋 “筋力” より、側方安定の “使い方” を見る
- Ober・Ely・Thomas|“骨盤固定” ができないと解釈がブレる
- 記録シートの使い方|所見を「次の一手」までつなげる
- 評価結果をリハに落とし込む|「所見→介入→再評価」を 1 行でつなぐ
- 現場の詰まりどころ|迷いを減らす「解決の三段」
- よくある失敗(ここを直すと回り始める)
- 回避の手順 / チェック(迷いが出たときの戻り先)
- よくある質問(FAQ)
- 次の一手|全体像に戻る → 記録の型をそろえる
- 参考文献
- 著者情報
股関節の整形外科テスト一覧|図解と記録用紙 PDF
このページは、股関節痛に対して最初に何をみるかを決めるための親記事です。答えるのは、どのテストを先に選ぶか、陽性をどう記録するか、所見を介入と再評価へどうつなぐかの 3 点です。あわせて、流れを一目で整理できる図版と、現場でそのまま使いやすいA4 記録シート PDFも掲載しています。
股関節の整形外科テストは、痛みの原因を確定する道具ではなく、外してはいけない病態を先に除外しつつ、関節内(鼡径部痛)/側方安定(立位・歩行の使い方)/短縮(骨盤固定)のどこに仮説を置くかを短時間で整理するためのツールです。テスト名を増やすより、痛みの場所+再現動作+ ROM( AROM / PROM )+歩容を 1 セットでそろえるほうが、介入と再評価に直結します。
全体像 → 標準手順 → 代表子記事の順にたどると、股関節評価がブレにくくなります。
記録用紙ダウンロード|股関節テストの所見を 1 枚で残す
股関節の整形外科テストは、実施しただけでは次の介入につながりにくく、痛み部位・角度帯・代償までそろえて記録してはじめて再評価に活きます。まずは下の記録用紙を使って、評価前に固定した条件、主要テストの所見、再評価メモを 1 枚で残せる形にしておくと、申し送りもブレにくくなります。
プレビューを表示する
まずは 5 分フロー|安全 → 関節内 → 筋機能 → 短縮の順に絞る
股関節痛で迷うときは、順番を固定するとブレません。最初に安全(レッドフラッグ)を除外し、次に鼡径部痛=関節内の可能性を FADIR / FABER で確認し、その後に Trendelenburg(側方安定)と短縮テスト(骨盤固定)で介入ターゲットを絞ります。
コツは、どのテストでも陽性の定義を「痛み部位+可動域+代償」の 3 行で残すことです。これだけで、申し送りと再評価の再現性が上がります。スマホでは表を横スクロールできます。
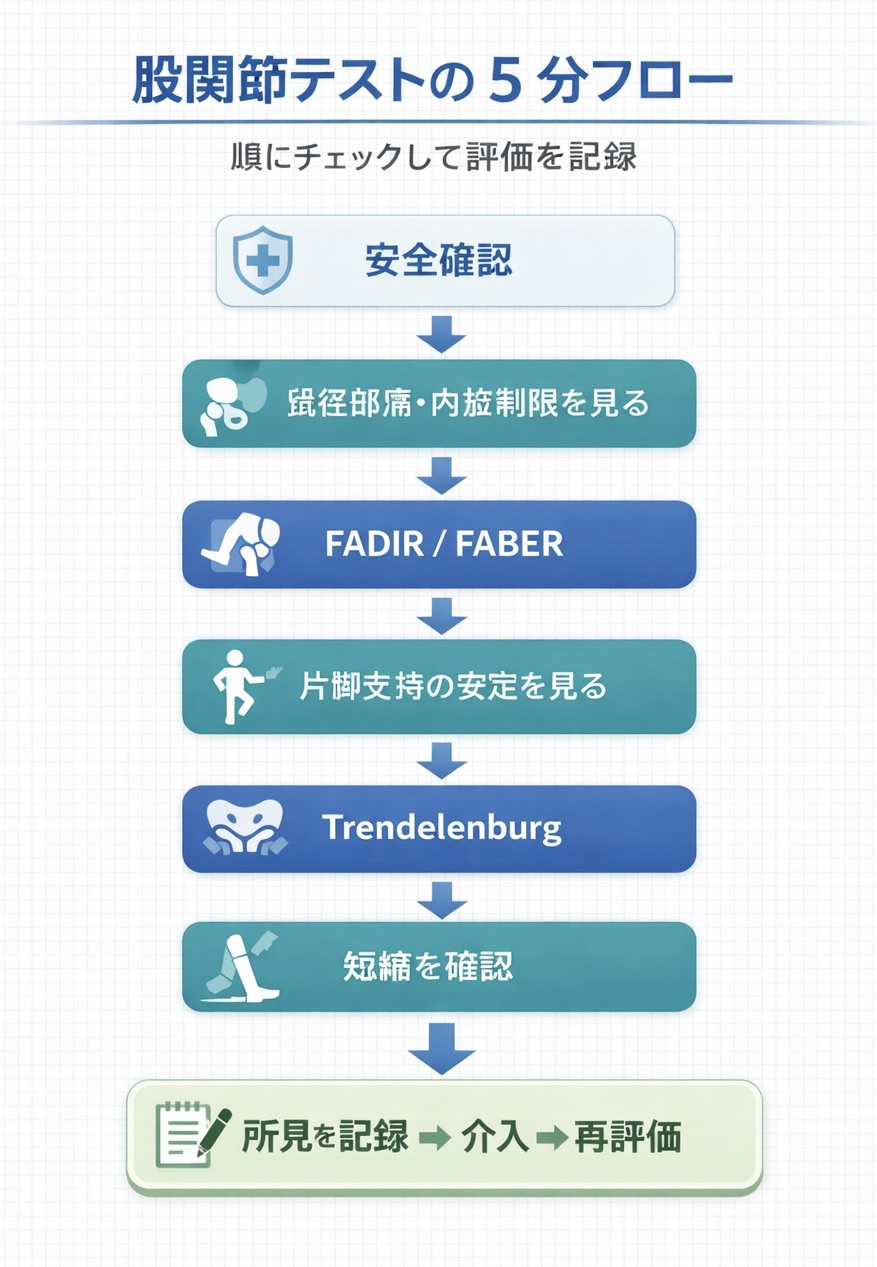
| 手順 | まず見ること | 使うテスト(目安) | 次の一手(解釈の方向) |
|---|---|---|---|
| 1 | レッドフラッグ(外傷歴/荷重不能/安静時痛/夜間痛/明らかな変形など) | テストを増やさず、安全確保を優先 | 医師報告・画像・負荷設計の見直しへ |
| 2 | 関節内(鼡径部痛)+内旋制限の有無 | FADIR / FABER | 鼡径部痛+内旋制限 → 関節内負荷を下げる設計へ |
| 3 | 側方安定(片脚支持の“使い方”) | Trendelenburg | 骨盤下制+代償 → 立位課題で再学習へ |
| 4 | 短縮(骨盤固定が崩れると解釈がブレる) | Thomas( Modified 含む)/ Ely / Ober | 固定条件をそろえて、姿勢制御から介入へ |
主要テストの「陽性の定義」テンプレ( 3 行 )|痛み部位+可動域+代償で統一
テスト結果の解釈がブレる最大の原因は、「陽性」が人によって違うことです。ここでは、主要テストの陽性を① 痛み部位(どこ)、② 可動域(どの角度帯)、③ 代償(何が起きた)の 3 行で統一します。記録も申し送りも、この型で固定してください。
本ページは使いどころと運用の型に絞ります。個別テストの細かな手順や固定の作法は、各子記事で確認する前提にすると、親記事と子記事の役割がブレません。
| テスト | ① 痛み部位(どこ) | ② 可動域(どの角度帯) | ③ 代償(何が起きた) |
|---|---|---|---|
| FADIR | 鼡径部(前方)痛の再現が中心 | 屈曲+内転+内旋で “詰まる” 角度帯 | 骨盤回旋/腰椎代償で見かけの ROM が増える |
| FABER | 鼡径部痛(関節内)/殿部痛( SIJ・腰椎ルート)を区別 | 膝の下がり(外転・外旋)と疼痛の出る位置 | 骨盤挙上・回旋で “下がったように見える” |
| Trendelenburg | 支持側の外側痛が誘発されるか(任意) | 片脚支持で骨盤下制が出るタイミング | 体幹側屈(デュシェンヌ)/支持脚の膝・足部で逃げる |
| Thomas( Modified ) | 前方の張り/鼡径部の詰まり感(参考) | 反対側下肢の挙上・伸展不足(見かけに注意) | 骨盤前傾/腰椎伸展で “伸びたように見える” |
レッドフラッグ|骨折・脱臼を疑うときは「テストを重ねない」
外傷後で荷重不能、強い安静時痛、夜間痛、明らかな変形・脚長差などがある場合は、整形外科テストを増やしても判断は前に進みません。まずは安全確保と医師報告、画像検査の優先を徹底します。
「痛いからテストを足す」ではなく、「危ないから止める」を先に固定すると、見落としが減ります。
FADIR テスト|鼡径部痛(関節内)を最短で絞る
FADIR は、屈曲・内転・内旋で股関節前方の組織にストレスをかけ、鼡径部痛の再現を狙います。親記事では “使いどころ” を押さえ、個別記事では肢位・固定・よくある誤りを深掘りする、という役割分担にすると回遊の軸が明確です。
使いどころは、鼡径部痛+内旋制限が目立つときです。ここで「関節内負荷を下げる」仮説を立て、次の介入と再評価に絞り込んでいきます。
FABER( Patrick )テスト|鼡径部痛か、殿部痛かで “別ルート” を切り分ける
FABER は、股関節の外転・外旋位で疼痛を誘発し、痛む場所で解釈を分けるのがポイントです。鼡径部痛が強い場合は関節内の関与を、殿部痛が中心なら仙腸関節や腰椎由来のルートも疑います。
最小の読み方は、まず「鼡径部が痛い」か「殿部側が痛い」かを言語化し、ROM(とくに内旋)や荷重での増悪とセットでそろえることです。
Trendelenburg テスト|中殿筋 “筋力” より、側方安定の “使い方” を見る
Trendelenburg は「中殿筋が弱いかどうか」だけを決めるテストではありません。片脚支持で、骨盤が下がる/体幹が側屈する/支持脚の膝・足部で逃げる、といった側方安定の戦略を観察して、立位・歩行課題の組み立てに落とし込みます。
観察の最小セットは、骨盤下制(反対側)+体幹側屈(支持側)+支持脚アライメント(膝・足部)です。これを 1 つの所見として残すと、再評価の再現性が上がります。
Ober・Ely・Thomas|“骨盤固定” ができないと解釈がブレる
筋短縮テストは、骨盤が動くと結果が簡単に変わります。Ober / Ely / Thomas は、まず骨盤前後傾・回旋を抑える条件をそろえ、次に「止まり方( end feel )」「代償」を見る順番にすると再現性が上がります。
再評価では角度そのものより、「同じ固定で、同じ角度帯で、同じ代償が出たか」を追うと変化がはっきりします。
| テスト | 主な操作 | 狙う筋・構造 | 観察のコツ |
|---|---|---|---|
| Ober | 側臥位で股関節外転・伸展位から下肢下垂を観察 | 大腿筋膜張筋・腸脛靱帯 | 骨盤の前後傾 / 回旋を抑え、下垂の “止まり方” を見る |
| Ely | 腹臥位で膝屈曲し、骨盤前傾や腰椎伸展を観察 | 大腿直筋 | 腰椎伸展で代償していないか(骨盤固定を先に) |
| Thomas( Modified ) | 一側股関節最大屈曲で反対側下肢の挙上や代償を観察 | 腸腰筋・大腿直筋など | 骨盤前傾を抑え、反対側の股関節伸展 “見かけ” に注意 |
記録シートの使い方|所見を「次の一手」までつなげる
配布している記録シートは、テスト名だけを並べるためではなく、評価前に固定した条件、点数や所見の根拠、再評価時に見直したい項目まで 1 枚で残すためのものです。とくに股関節は、痛みの部位と骨盤・体幹の代償が絡みやすいため、同じ言い方で記録できるかどうかが再現性に直結します。
おすすめは、初回でフルセットを埋めるより、最初の 1〜 3 テストに絞って使い始めることです。使いながら「何を毎回固定して残すか」がそろうと、申し送りと再評価が一気に楽になります。
評価結果をリハに落とし込む|「所見→介入→再評価」を 1 行でつなぐ
股関節テストの価値は、所見を介入ターゲットに翻訳できることです。たとえば、FADIR で鼡径部痛+内旋制限が強いなら「股関節内の負荷を下げる荷重ライン探索」「骨盤・体幹の安定化」「痛みが少ない範囲での協調運動」へつなげます。
再評価は毎回フルセットを繰り返さないことが重要です。仮説に直結する 1〜 3 個に絞り、同じ条件(肢位・固定・声かけ)で追うと、変化がはっきりします。
| 主要所見 | まずやる介入の方向 | 次回の再評価( 1〜 3 個に絞る) |
|---|---|---|
| FADIR で鼡径部痛+内旋制限 | 関節内負荷を下げる(荷重ライン/骨盤・体幹の安定化) | FADIR(角度帯)+内旋 ROM(条件統一) |
| FABER で鼡径部痛(前方) | 関節内ルートを優先し、痛みの少ない可動域で協調運動 | FABER(疼痛部位)+内旋 ROM |
| Trendelenburg 所見(骨盤下制+代償) | 立位課題で側方安定を再学習(体幹・骨盤・支持脚をセット) | Trendelenburg(代償の変化)+歩容の観察 |
| Thomas で骨盤前傾が崩れる | 骨盤固定を含む姿勢制御から負荷設計を作る | Thomas(固定条件統一)+立位で前傾代償 |
現場の詰まりどころ|迷いを減らす「解決の三段」
股関節は、所見が「腰椎・骨盤・膝・足部」と絡みやすく、評価が散りやすいのが詰まりポイントです。まずはページ内の 2 箇所(失敗→回避手順)に戻れるようにして、同じ落とし穴を踏まない設計にします。
このゾーンは “読ませる” パートなので、原則ボタン無しで、短いリンクだけにします。必要なら関連総論も 1 本だけに絞って、学びが分岐しすぎないようにします。
- ページ内:よくある失敗(先に潰す)
- ページ内:回避の手順 / チェック(迷いが出たときの戻り先)
- 同ジャンル:整形外科的テストの使い分け|部位別に「最小セット」で迷わない
よくある失敗(ここを直すと回り始める)
- テストを増やして情報が散る:最初は 5 分フローの 1〜 3 個に絞り、再評価で追加します。
- 陽性の定義が曖昧:痛み部位+角度帯+代償の 3 行で固定します。
- 骨盤固定が崩れて “見かけの可動域” を拾う:短縮テストは固定条件を先にそろえます。
- Trendelenburg を筋力だけで決め打ちする:骨盤・体幹・支持脚の “使い方” をセットで観察します。
回避の手順 / チェック(迷いが出たときの戻り先)
- 安全確認:外傷歴/荷重不能/安静時痛/夜間痛/明らかな変形があれば “止める”。
- 関節内ルート:鼡径部痛+内旋制限 → FADIR / FABER を 1 セットで確認。
- 側方安定:片脚支持で骨盤下制・体幹側屈・支持脚アライメントを観察。
- 短縮:Thomas などは骨盤固定をそろえ、代償込みで記録。
- 再評価:仮説に直結する 1〜 3 個だけを “同条件” で追う。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. テストは何個やれば十分ですか?
A. 初期評価は “安全 → 関節内 → 側方安定” までの 1〜 3 個で十分です。情報がそろわないときだけ短縮テストを追加し、再評価は毎回フルセットにしないのがコツです。
Q2. FADIR と FABER はどちらを先にやりますか?
A. 鼡径部痛+内旋制限が強いなら FADIR を起点にし、痛みの場所が曖昧なら FABER で「鼡径部か殿部か」を先に分けると迷いが減ります。細かな手順は FADIR テスト と FABER テスト の子記事で確認してください。
Q3. Trendelenburg 陽性は “中殿筋が弱い” で良いですか?
A. 筋力低下だけでなく、体幹側屈や支持脚のアライメントで逃げる戦略が混ざります。骨盤下制・体幹・支持脚をセットで観察し、立位課題に落とし込むのが実務的です。詳しい見方は Trendelenburg テスト で整理しています。
Q4. Thomas テストは “見かけの伸展” になりやすいですか?
A. 骨盤前傾や腰椎伸展で “伸びたように見える” ことがあります。固定条件(骨盤)をそろえ、代償込みで記録するのがポイントです。細かな固定の考え方は Thomas テスト の個別ページで確認できます。
Q5. 記録シートはどの場面で使うと便利ですか?
A. 初回評価、介入前後の比較、申し送り前の整理に向いています。とくに「痛み部位」「角度帯」「代償」を同じ言い方で残せると、別日に見返したときも解釈がズレにくくなります。
次の一手|全体像に戻る → 記録の型をそろえる
股関節の整形外科テストは、単発で増やすより「最初の 1〜 3 本を決める → 条件をそろえて記録する → 同じ条件で再評価する」の流れで回すほうが臨床に残ります。
続けて読むなら、次の 2 本で全体像と運用の型をそろえておくと、股関節以外の部位でも迷いにくくなります。
- 全体像に戻る:整形外科的テストの使い分け|部位別に「最小セット」で迷わない
- 記録の型をそろえる:関節可動域( ROM )検査のやり方|記録と中止基準【運用】
参考文献
- Dhillon J, Hernandez EJ, Keeter C, Kraeutler MJ. Sensitivity and specificity for physical examination tests in diagnosing prearthritic intra-articular hip pathology are highly variable: a systematic review. Arthrosc Sports Med Rehabil. 2025;7(3):101117. DOI: 10.1016/j.asmr.2025.101117
- Reiman MP, Goode AP, Hegedus EJ, Cook CE, Wright AA. Diagnostic accuracy of clinical tests of the hip: a systematic review with meta-analysis. Br J Sports Med. 2013;47(14):893-902. DOI: 10.1136/bjsports-2012-091035
- Caliesch R, Sattelmayer M, Reichenbach S, Zwahlen M, Hilfiker R. Diagnostic accuracy of clinical tests for cam or pincer morphology in individuals with suspected FAI syndrome: a systematic review. BMJ Open Sport Exerc Med. 2020;6(1):e000772. DOI: 10.1136/bmjsem-2020-000772
- McCarney L, Andrews A, Henry P, Fazalbhoy A, Selva Raj I, Lythgo N, et al. Determining Trendelenburg test validity and reliability using 3-dimensional motion analysis and muscle dynamometry. Chiropr Man Therap. 2020;28:53. DOI: 10.1186/s12998-020-00344-3
- Vigotsky AD, Lehman GJ, Beardsley C, Contreras B, Chung B, Feser EH. The modified Thomas test is not a valid measure of hip extension unless pelvic tilt is controlled. PeerJ. 2016;4:e2325. DOI: 10.7717/peerj.2325
- Peeler J, Anderson JE. Reliability of the Thomas test for assessing range of motion about the hip. Phys Ther Sport. 2007;8(1):14-21. DOI: 10.1016/j.ptsp.2006.09.023
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



