在宅版 K 式スケールの使い方| PT が「今日の介入」まで決める記事です
本記事は、在宅版 K 式スケール(在宅版褥瘡発生リスクアセスメント・スケール)の結果を、訪問リハに入る PT が「今日の介入」へ落とし込むための実務ページです。結論からいうと、点数そのものを追うよりも、陽性項目 → 今日の変更点 → 次回の再評価までを 1 訪問内で決めると、在宅での運用は安定しやすくなります。
このページで答えるのは、 PT がどの場面を見て、何を 1〜2 個だけ変え、どう共有し、いつ再確認するかです。一方で、原票の全文や細かな採点ルールの網羅説明、他スケールとの広い比較は扱いません。定義や構成の違いから先に整理したい場合は、上の総論ページから入ると理解がぶれにくくなります。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手が少ない、記録と再評価の型がそろいにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
在宅版 K 式の記録シートをダウンロード
先に記録の型を手元で見たい方は、以下の PDF を開いてください。訪問内で「陽性項目 → 今日の変更点 → 次回の約束」を 1 枚で残しやすい構成です。
PDF プレビューを表示する
評価から介入までのフロー(訪問 10 分版 )
在宅版 K 式そのものの採点は、訪問看護が主に担うケースも少なくありません。 PT の役割は、結果を「点数」ではなく陽性になった要因と生活場面として読み替え、体位・動作・介護動線・用具へ翻訳することです。
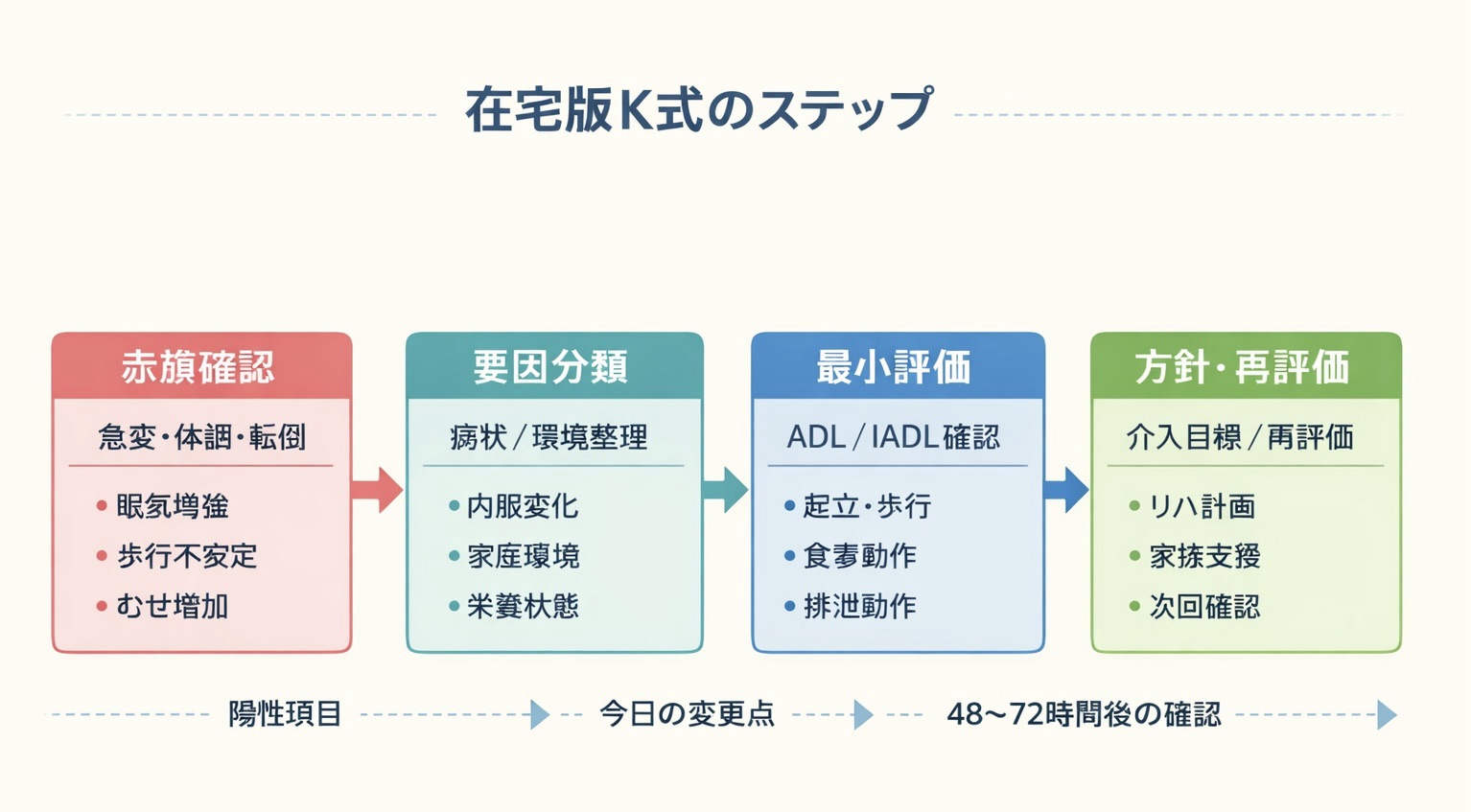
運用は、次の 4 ステップで十分です。新しい評価を増やすより、すでに出ている結果をその日の変更点に変えることを優先すると、家族にも共有しやすくなります。
- 観察( 2〜3 分 ):玄関〜ベッド、ベッド〜椅子・トイレまでの動線を確認し、突出部・寝具の硬さ・シーツのしわ・湿潤(失禁・発汗・滲出)・ずれが出やすい場面を押さえます。介護者人数、介助の時間帯、スライディングシートなどの用具有無も一緒に見ます。
- 判定の確認( 2 分 ):在宅版 K 式の結果から、前段階要因・引き金要因・介護力・栄養のうち、今日のボトルネックを 1〜2 点に絞ります。ここで大切なのは「どの項目が陽性か」より、「どの生活場面で再現されるか」を結びつけることです。
- 初期介入( 3〜4 分 ):体位変換頻度、ポジショニング、湿潤対策、ずれ低減、栄養連携のうち、今日から実行できる変更を 1〜2 個だけ決めます。変更点を増やしすぎると、在宅では定着しにくくなります。
- 共有( 1 分 ):家族・訪問看護・ケアマネジャーへ、要因と変更点を短文で共有し、誰が・いつ・何をするかまで 1 行でそろえます。その場で 48〜72 時間後の確認ポイントまで決めておくと、次回訪問の再評価がぶれません。
在宅版 K 式:観察 → 記録 → 対応のチェック表
在宅版 K 式で迷いやすいのは、「陽性だったあとに何を見て、どう書いて、何を変えるか」です。以下の表は、 PT が最初に見ることを 1 行でそろえた実務向けの早見です。
(表の見方)左から順に「見る → 書く → その場で変える」を並べています。スマートフォンでは横スクロールで確認してください。
| 観察ポイント | 記録(例) | 即時対応(例) |
|---|---|---|
| 体圧(突出部・寝具硬さ・しわ) | 仙骨に軽度発赤あり/マットレス硬め/シーツにしわ多い | シーツのしわを整え、 30° 側臥位を導入。必要に応じて体圧分散具の検討へつなぐ。 |
| 湿潤(失禁・発汗・滲出) | 夜間の失禁 2 回/背部に発汗多い(朝の更衣時) | 吸収材交換回数と更衣タイミングを見直し、「夜〜早朝」の役割分担を看護側とそろえる。 |
| ずれ(背上げ・移乗・端座位) | 背上げ 45° で骨盤が足元へ滑走/車いす移乗時に前方へずれ込み | 背上げ角度とフットレスト位置を調整し、移乗手順を 1 パターンに固定する。 |
| 栄養(摂取・体重・補助栄養) | 食事摂取 6 割程度/過去 3 か月で体重 −2 kg/補助栄養なし | 食事量と体重変化を共有し、必要時は主治医・管理栄養士・訪問栄養へ相談する。 |
| 介護力(人数・時間帯・用具) | 日中 1 名介護/夜間介護者不在/リフトなし | 理想回数ではなく続けられる回数を家族と合意し、その範囲で最大効果が出る体位と用具配置を決める。 |
リスク解釈の目安と再評価( PT 視点 )
PT が押さえたいのは、「どの組み合わせなら姿勢・動作・介護動線の介入を先にするか」です。点数だけで追うより、陽性の要因で層別し、再評価のタイミングまで決めたほうが現場では回しやすくなります。
特に在宅では、理想の計画より継続できる運用を優先するほうが、結果として褥瘡予防につながりやすいです。
| パターン | まずやること( 1〜2 個に絞る ) | 再評価 |
|---|---|---|
| 引き金要因 0(前段階要因のみ) | 教育中心。寝具配置や体位変換手順、座位時間の見直しを行い、「続けられる頻度」に落とし込む。 | 1〜2 週間後 |
| 引き金要因 ≥ 1(体圧/湿潤/ずれ/栄養のいずれか陽性) | 即時介入。体位変換・湿潤対策・ずれ低減・栄養連携のうち、その訪問で変えられる内容を決める。 | 48〜72 時間後 |
| 介護力不足が明らか(夜間不在・用具なし等) | 理想より継続できるプランを優先。「誰が・いつ・どの体位」を 1 行で決め、用具導入やサービス調整につなぐ。 | 48〜72 時間後(負担の確認を優先) |
なお、在宅版 K 式そのものの定期評価と、 PT がその日に変えた内容の効果確認は分けて考えると運用が安定します。スケールの定期評価は週 1 回を目安にしつつ、体位・湿潤対策・介助手順を変更したあとの確認は 48〜72 時間で皮膚所見と介護者負担をみる形にするとぶれにくくなります。
多職種共有テンプレ( 3 行で残す )
在宅版 K 式の強みは、看護・介護・リハが同じ言葉でリスクを共有できることです。 PT の記録は長文化するより、「要因 → 今日の変更点 → 次回の約束」を 3 行でそろえるほうが読み手に伝わります。
記載例( 3 行 )
在宅版 K 式:体圧=陽性・湿潤=陽性・ずれ=陰性・栄養=疑い。
初期介入: 30° 側臥位(クッション 2〜3 個)・シーツしわ伸ばし・夜間の吸収材追加・背部発汗時の更衣タイミング調整。
次回: 48〜72 時間後に皮膚所見と介護者負担を再評価。必要時、体圧分散マットレスとスライディングシート導入を検討。
現場の詰まりどころ( PT 目線 )
詰まりを感じたら、まずは 観察 → 記録 → 対応の表 と 3 行共有テンプレ を往復してください。採点の意味から整理し直したいときは、冒頭の総論ページに戻ると「評価」と「介入」のつながりが見えやすくなります。
よくある間違いを「何が起きるか」とセットで押さえておくと、訪問のたびに判断がぶれにくくなります。
| よくある間違い | 何が起きる? | まず直す 1 手 |
|---|---|---|
| ベッド上だけで完結してしまう | 椅子座位・トイレ動作での「ずれ・圧」を見落とし、再発赤の理由が分からない。 | ベッド以外の 1 場面を必ず観察し、ずれが出る動作を 1 つ特定する。 |
| PT 評価と褥瘡リスクが分断される | 運動機能評価が訓練計画だけに終わり、体位・座位時間・用具へ反映されない。 | 「滑走しやすい姿勢」など、 PT 評価を 1 文で在宅版 K 式の要因に接続して書く。 |
| 「 2 時間ごと体位変換」をそのまま伝える | 介護力と合わず、家族が「できない指示」と感じて運用が崩れる。 | 続けられる回数を先に合意し、その回数でも効果が出る体位と用具配置に変える。 |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
採点は看護が担当です。 PT は何を持ち帰ればいいですか?
点数よりも「どの要因が陽性か」を持ち帰ります。体圧・湿潤・ずれ・栄養・介護力のうち、今日の訪問で変えられるものを 1〜2 個に絞り、家族へ伝える短文と再評価タイミングまでセットにしてください。
再評価は 48〜72 時間で固定ですか?
固定ではありません。引き金要因が陽性で、その日に具体的な変更をした場合は 48〜72 時間で確認しやすい一方、前段階要因のみで教育中心なら 1〜2 週間後でも回ります。迷ったら「介護負担が増えたかどうか」を早めに確認できる間隔に寄せます。
在宅版 K 式の評価頻度はどう考えればいいですか?
在宅版 K 式そのものの定期評価は週 1 回を目安にしつつ、 PT がその日に変えた体位や介助手順の効果確認は別で考えます。実務では、 48〜72 時間の短い確認を入れるほうが運用しやすくなります。
家族が体位変換を続けられません。何から調整しますか?
頻度を理想に寄せるより、まず続けられる回数を合意します。次に、その回数でも効果が出る体位とクッション配置を一緒に決めてください。ここまで決まると、ケアマネへのサービス調整相談も具体化しやすくなります。
次の一手
参考文献・参考資料
- 藤原浩, 入澤亮吉, 大塚正樹, ほか. 創傷・褥瘡・熱傷ガイドライン― 2:褥瘡診療ガイドライン. 日皮会誌. 2017;127(9):1933-1988. DOI: 10.14924/dermatol.127.1933
- 真田弘美, 須釜淳子, 紺家千津子, ほか. 褥瘡発生予測試作スケール( K 式スケール )の信頼性と妥当性の検討. 日本創傷・オストミー・失禁管理学会誌. 1998;2(1):11-18. DOI: 10.32201/jpnwocm.2.1_11
- 村山志津子, 北山幸枝, 大桑麻由美, ほか. 在宅版褥瘡発生リスクアセスメントスケールの開発. 褥瘡会誌. 2007;9(1):28-37. CiNii
- 在宅版 K 式の記録シート PDF. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下