リンパ浮腫療法士・セラピストのなり方 2026|受講条件と 5 ステップ
リンパ浮腫療法士・リンパ浮腫セラピストは、がん治療や手術、先天性疾患などに伴うリンパ浮腫に対して、用手的リンパドレナージ、圧迫療法、運動療法、スキンケア、セルフケア指導を組み合わせて支援できる専門性です。術後のむくみを一時的に軽くするだけでなく、再増悪予防と生活機能の維持まで見据えて関われる点が、臨床での価値になります。
本記事では、2026 年取得を目安に「受講条件の全体像」「取得までの 5 ステップ」「現場で詰まりやすい点」の順で整理します。細かな制度差は比較記事へ逃がしつつ、親記事として“何から始めるか”が決まる構成にまとめます。
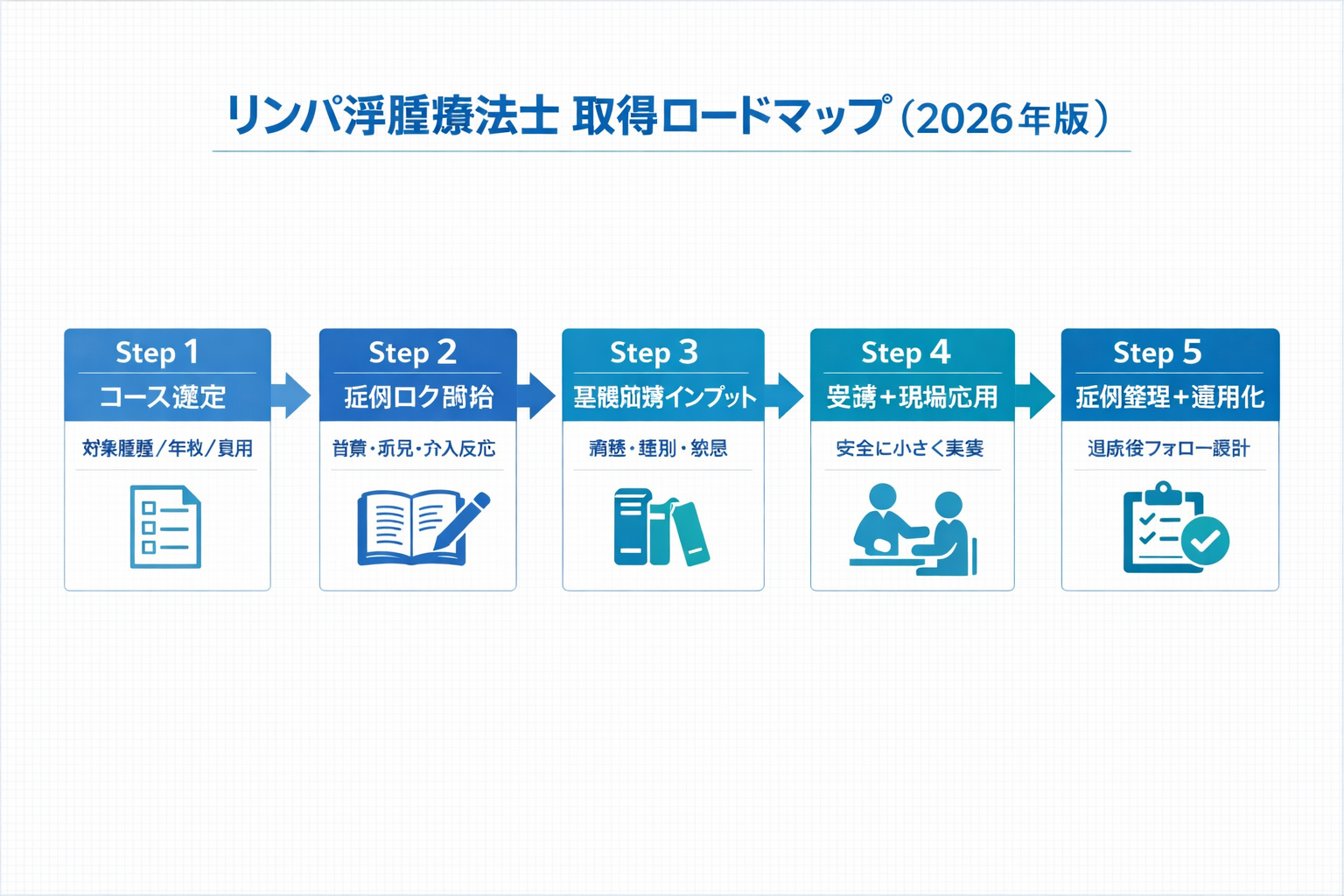
取得ロードマップ図版(2026 年)
まず全体像を 1 枚で確認してから、詳細は 取得までの 5 ステップ で読み進めてください。
リンパ浮腫療法士・セラピストとは?資格の位置づけ
名称や制度は主催団体で異なりますが、共通軸は複合的理学療法( CDT )です。用手的リンパドレナージ( MLD )、圧迫療法、運動療法、スキンケア、セルフケア指導を統合して学び、評価から生活支援までを一気通貫で扱える人材を育てます。
診療報酬に直接連動しない場面もありますが、がんリハ・周術期・外来・在宅で「浮腫ケアを任せられる担当者」として機能しやすいのが実務上の強みです。特に、圧迫療法を生活へ落とし込む調整や、患者教育を継続できる点は資格化の価値になりやすいです。
受講条件と認定までの流れ|制度差をざっくり掴む
リンパ浮腫系資格で迷いやすいのは、「名称が似ていても前提条件が違う」ことです。まずは大まかな制度差を見てから、自分に合うコースを選ぶ方が遠回りしにくくなります。細かな比較は 受講条件比較 2026 に分けています。
| 区分 | 主な対象 | 押さえたい条件 | ゴールの形 |
|---|---|---|---|
| JCLT 認定 リンパ浮腫療法士 | 医師、看護師、 PT 、 OT 、あん摩マッサージ指圧師など | 資格取得後 2 年以上、研修修了、研修後 5 症例以上など | 受験申込 → 認定試験 → 認定 |
| MLAJ 医療リンパドレナージセラピスト | 医療国家資格保有者(見込み含む) | 初級・中級の 2 段階講習、中級後の修了試験 | 講習修了 → 修了試験 → 資格取得 |
| THAC 系 リンパ浮腫セラピスト | 医師、看護師、 PT 、 OT 、あん摩マッサージ指圧師 | LPC リンパ浮腫研修、座学 33 時間以上、実技 67 時間以上 | 研修受講 → 試験合格 → 認定 |
親記事では「どういう資格群なのか」を掴むことを優先し、厳密な応募条件や費用差、実技比率の比較は比較記事側で確認するのがおすすめです。制度差が大きい資格なので、応募前には必ず最新の募集要項を原本で確認してください。
取得までの 5 ステップ(2026 年をゴールにした計画)
- ステップ 1:コース選定
対象職種、経験年数、日程、費用、開催地、実技比率を比較し、勤務先の支援可否(出張扱い・補助)まで確認します。最初に迷いやすい部分は、受講条件比較 2026 で先に整理しておくと進めやすいです。 - ステップ 2:症例ログの開始
発症背景、浮腫分布、皮膚所見、 ADL への影響、介入反応を短く記録し、後の症例提出や症例整理に備えます。 - ステップ 3:基礎知識の先取り
リンパ系解剖・病態、鑑別(静脈性、心不全、薬剤性など)、禁忌・注意点を整理します。 - ステップ 4:受講と現場応用
受講メモは「誰に、何を、どの条件で適用するか」で残し、上司・主治医と安全に実装します。 - ステップ 5:症例整理と運用化
評価・介入・経過・反省を 1 枚に要約し、退院後フォロー(外来/訪問看護)へつなぐ仕組みを作ります。
勉強ロードマップと学び方のコツ
学習の柱は「ガイドライン/テキスト」「講義資料」「自分の症例ログ」の 3 本です。まず病態理解と鑑別、禁忌を固め、その後に手技と指導法を積み上げる順が効率的です。
実技評価がある場合は、圧の方向、体位、声かけ、装着支援をチェックリスト化し、反復練習で再現性を高めます。知識より先に「安全に再現できる型」を作ると、受講後の現場実装までつながりやすくなります。
がんリハ・周術期・在宅・訪問看護での活かし方
急性期・周術期では、術後早期のリスク評価と初期指導に価値があります。導入のタイミングと圧迫の強度設定、運動の組み合わせを多職種で共有できると、悪化予防につながります。
在宅・訪問看護では、継続可能性が最優先です。弾性着衣の選択、着脱の負担軽減、生活導線に合わせたセルフケア設計を行い、長期フォローに落とし込みます。PT・OT では、姿勢・活動性・ ADL の観点を足せることが強みになりやすいです。
現場の詰まりどころ
各項目名をタップ(クリック)すると詳細へ移動します。必要な箇所から読んでください。
最も多い詰まりは、圧迫療法の継続不良です。正しい方法の説明だけでは続かないため、素材・時間帯・着脱手順を生活導線に合わせて調整する必要があります。費用や調達方法の相談も継続率に直結します。
次に多いのは、個人スキルと組織体制の不一致です。術前説明、退院前カンファ、訪問連携など、運用の接点を 1 つずつ固定すると、資格の価値が成果として見えやすくなります。
よくある失敗
| 失敗 | 起きる理由 | 修正ポイント |
|---|---|---|
| 圧迫を一律で指示 | 生活背景の差を無視しやすい | 素材・時間・強度を段階調整し、生活へ合わせて組み替えます |
| 手技中心で説明過多 | 患者側の実行負担が高くなる | 1 回 1 目標に絞り、セルフケア化を優先します |
| 院内連携が属人化 | 共有フォーマットがない | 評価・介入・連携先を 1 枚に統一して、誰が見ても分かる形にします |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
がん専門施設でなくても、リンパ浮腫療法士・セラピストを目指せますか?
目指せます。周術期や在宅、訪問看護でもリンパ浮腫ケアの需要はあります。症例が少ない場合は、連携先の勉強会や見学で経験を補い、症例ログを継続して積み上げることが重要です。
準備期間はどのくらい見込めばよいですか?
目安は 1〜2 年です。基礎知識の整理、症例ログ、受講、現場応用、振り返りを回すと、実務に定着しやすくなります。
PT・OT が看護師中心のコースに参加する意味はありますか?
十分あります。運動、姿勢、 ADL、復職支援などは PT・OT の強みです。多職種の視点を学ぶことで、役割分担が明確になります。
手当が変わらない場合でも取得する価値はありますか?
短期の給与差だけでなく、実務範囲の拡張、院内外の信頼、症例経験の蓄積という中長期価値で評価するのが現実的です。
次の一手
- 全体像を確認する:資格ハブ
- 比較して選ぶ:受講条件比較 2026
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に『続ける/変える』の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- 日本リンパ浮腫治療学会. リンパ浮腫療法士 受験資格. 公式ページ(参照:2026-03-16).
- 日本リンパ浮腫治療学会. リンパ浮腫療法士 資格取得までの流れ. 公式ページ(参照:2026-03-16).
- 日本医療リンパドレナージ協会. 医療リンパドレナージセラピスト養成講習会( 2026 年度 ). 公式ページ(参照:2026-03-16).
- THAC 医療従事者研究会. リンパドレナージの資格・認定制度. 公式ページ(参照:2026-03-16).
- Executive Committee of the International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema: 2020 Consensus Document of the International Society of Lymphology. Lymphology. 2020;53(1):3-19. PubMed
- Rockson SG, Keeley V, Kilbreath S, Szuba A, Towers A. Cancer-associated secondary lymphoedema. Nat Rev Dis Primers. 2019;5(1):22. PubMed / DOI
- Executive Committee of the International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema: 2023 Consensus Document of the International Society of Lymphology. Lymphology. 2023;56:133-151. DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡・がんリハ・リンパ浮腫領域で講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、がんリハビリテーション、リンパ浮腫、リハ栄養、呼吸リハ、シーティング



