肺活量・%肺活量の見方|最初に押さえたい全体像
肺活量(VC)と%肺活量(%VC)は、呼吸機能検査のなかでも「どれだけ肺気量を出し入れできるか」をみる基本指標です。特に、拘束性換気障害を疑うきっかけとして使われることが多く、健診や臨床でも目にしやすい項目です。
ただし、%VC が低いからといって、すぐに拘束性換気障害と断定できるわけではありません。大切なのは、VC と FVC の違い、1 秒率との組み合わせ、必要なら TLC で確認することをセットで理解することです。スパイロメトリー全体の流れから整理したい方は、スパイロメトリーの評価方法と解釈もあわせてご覧ください。
理学療法士のキャリアも整えておきたい方へ
臨床の学びを積み上げつつ、教育体制や評価文化が合う職場を整理したいときは、先に全体像を押さえると動きやすくなります。
肺活量(VC)・%肺活量(%VC)とは?
肺活量(VC)は、最大吸気位と最大呼気位の間で動かせる肺気量です。ゆっくり呼吸したときに測るため、slow vital capacity(SVC) と呼ばれることもあります。これに対して、できるだけ速く強く吐いたときの肺活量が努力肺活量(FVC)です。
%肺活量(%VC)は、実測 VC が標準値に対して何%かを示す値です。つまり、「その人の年齢・性別・身長をふまえた基準と比べて、肺活量がどの程度保たれているか」をみる指標です。日本では、日本呼吸器学会が案内する基準値が参照されることが多く、近年は LLN や z スコアも意識されるようになっています。
| 指標 | 何を表すか | 臨床での意味 |
|---|---|---|
| VC | ゆっくり測る肺活量 | 肺容量の保たれ具合をみる基本指標です。 |
| %VC | 実測 VC / 標準 VC × 100 | その人に対して VC がどの程度保たれているかをみます。 |
| FVC | 最大努力で速く吐いた肺活量 | 閉塞性換気障害や air trapping の影響を受けやすい指標です。 |
VC と FVC は同じではありません
VC と FVC は似ていますが、同じ値になるとは限りません。特に閉塞性換気障害では、強く速く吐くほど気道がつぶれやすくなり、FVC が VC より小さくなることがあります。高齢者や air trapping がある患者では、この差が目立つことがあります。
ここを見落とすと、FVC だけを見て拘束性を疑う、あるいは1 秒率を過大評価することがあります。肺活量を見る記事では、VC と FVC を区別して考えることが大切です。
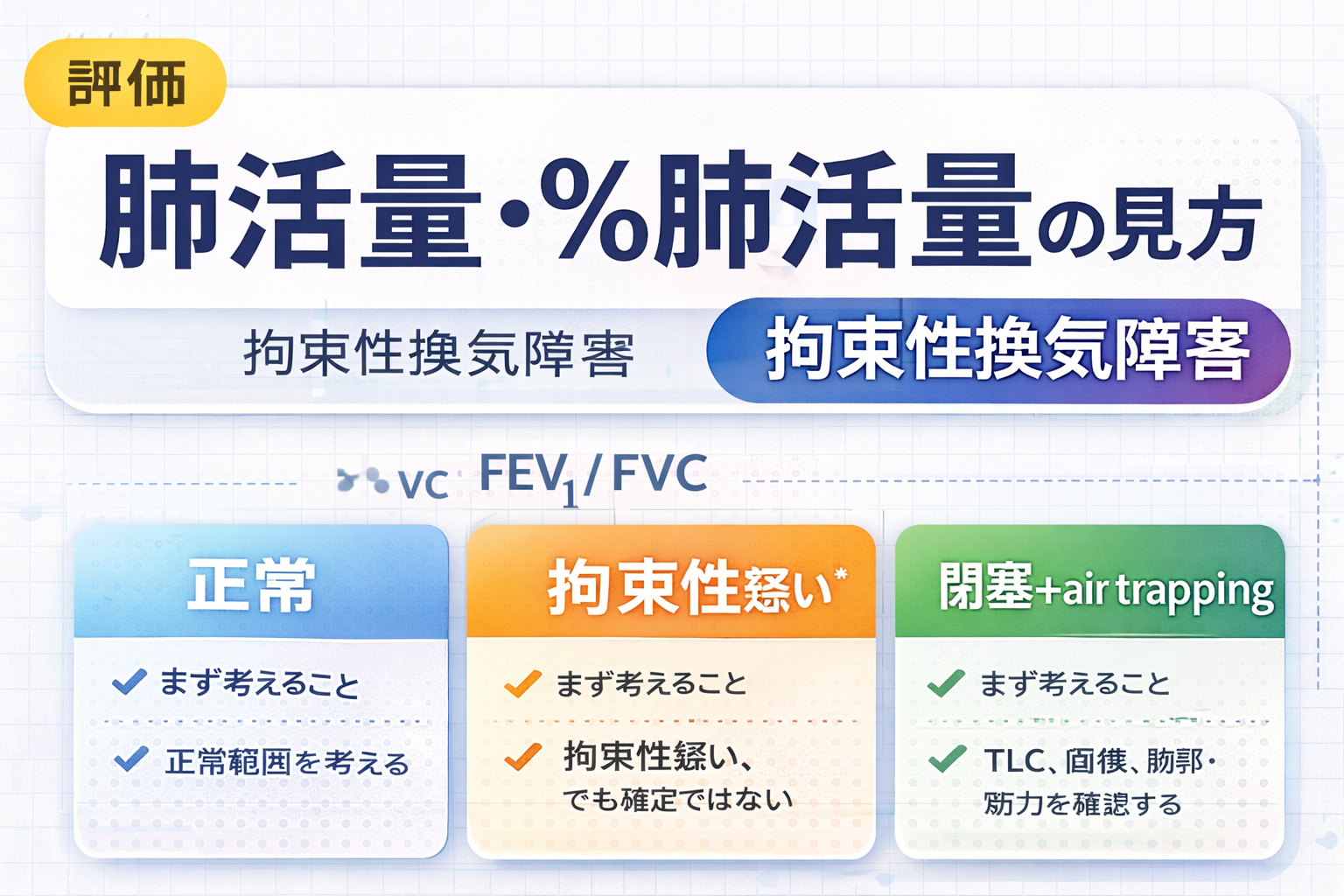
%VC が低いときは何を考えるか
%VC が低いとき、まず考えるのは肺容量が本当に減っているのか、それとも手技や閉塞の影響で見かけ上低くなっているのかです。拘束性肺疾患、胸郭運動の制限、神経筋疾患、肥満などでは、実際に肺を広げにくくなり VC が低下しやすくなります。
一方で、努力不足、吸い込み不足、早期終了、air trappingでも低く見えることがあります。つまり、%VC 低下は重要なサインですが、それ単独で病態を決める指標ではありません。
| 方向性 | 代表的な背景 | 見分けるヒント |
|---|---|---|
| 真の肺容量低下 | 間質性肺疾患、胸郭疾患、神経筋疾患、肥満など | 1 秒率は保たれやすく、TLC 低下で確認します。 |
| 閉塞に伴う見かけの低下 | COPD、air trapping | FVC が小さく、VC との差や 1 秒率も確認します。 |
| 手技の影響 | 吸気不足、努力不足、途中終了 | 波形や再現性を先に確認します。 |
低い%VC = すぐ拘束性換気障害ではない
ここがいちばん大事です。近年の解釈基準では、スパイロメトリーで low VC / low FVC をみても、restriction は“示唆”にとどまると考えます。拘束性換気障害を確定したいときは、TLC(全肺気量)の低下を確認する必要があります。
つまり、%VC が低いときは、「拘束性かもしれない」と考えるのはよいのですが、そこから先は1 秒率、VC と FVC の差、肺気量検査、画像、症状で詰める必要があります。ここを飛ばして「%VC 低下=拘束性」と書いてしまうと、誤読につながります。
1 秒率と組み合わせると解釈しやすい
%VC は、1 秒率(FEV1 / FVC)と組み合わせると読みやすくなります。1 秒率が低く、FVC も低いときは、閉塞性に air trapping が重なって見かけ上小さくなっていることがあります。反対に、1 秒率が保たれていて VC / FVC が低いときは、restriction を疑いやすくなります。
ただし、ここでも確定はできません。特に高齢者や COPD では、FVC が VC より小さくなりやすいため、数値の並びだけで短絡しないことが大切です。必要なら、フローボリューム曲線の見方も合わせて確認すると、手技エラーや閉塞の影響を整理しやすくなります。
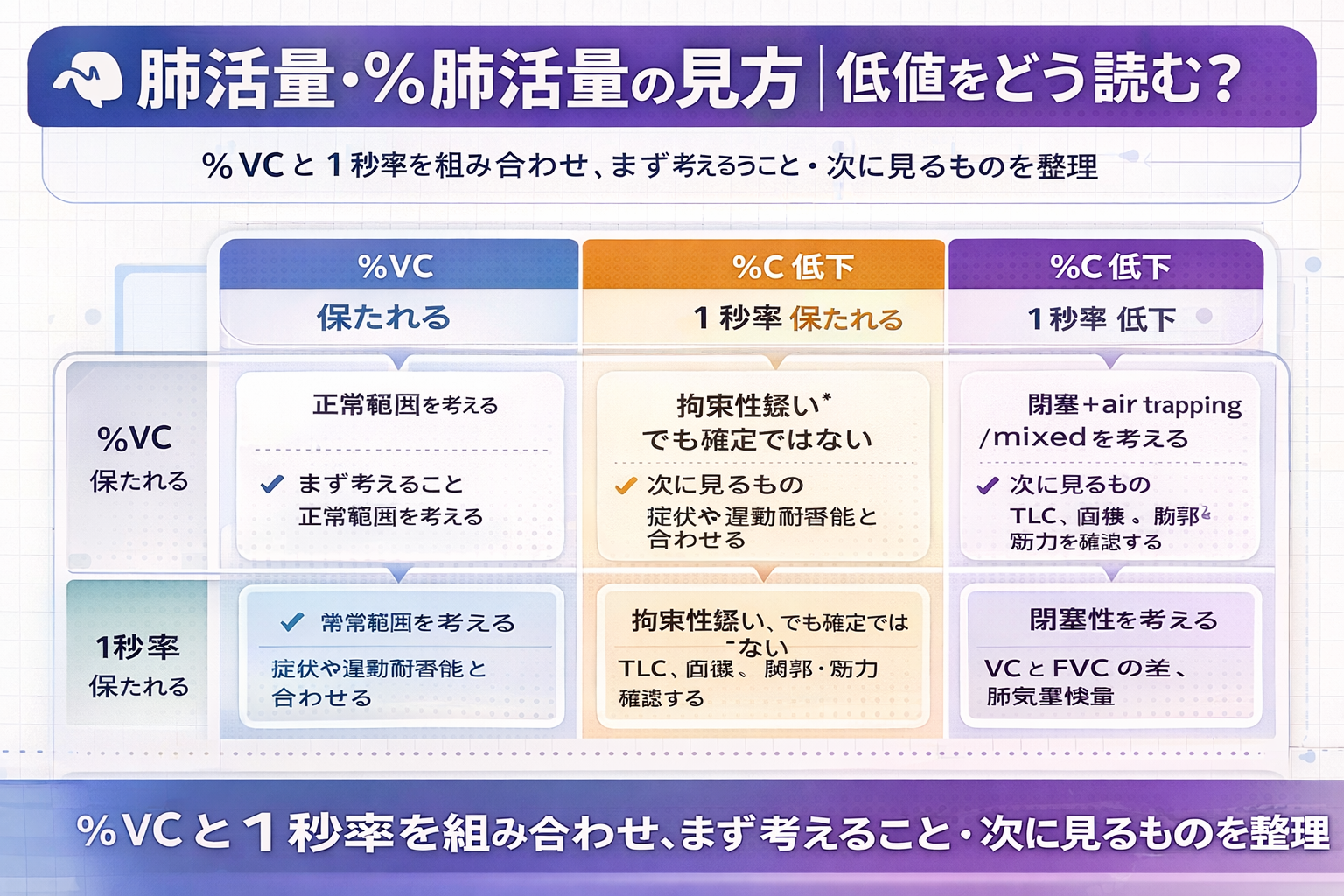
| %VC | 1 秒率 | まず考えること | 次に見るもの |
|---|---|---|---|
| 保たれる | 保たれる | 大きな換気障害は目立ちにくい状態 | 症状や運動耐容能とのずれを確認します。 |
| 低い | 保たれる | restriction を疑うが、確定ではありません。 | TLC、画像、胸郭・筋力の要因を確認します。 |
| 低い | 低い | 閉塞性+ air trapping や mixed pattern を考えます。 | VC と FVC の差、肺気量検査を確認します。 |
| 保たれる | 低い | 閉塞性換気障害を考えます。 | FEV1、BDR、症状経過をみます。 |
臨床で迷わない 4 ステップの読み方
肺活量・%肺活量を読むときは、①良い検査か → ②VC と FVC のどちらを見ているか → ③1 秒率と組み合わせる → ④必要なら TLC で確認の順番で考えると、ぶれにくくなります。特に、最初の「良い検査か」を飛ばすと、あとの解釈がすべて不安定になります。
この 4 ステップは、健診の結果をみるときにも、呼吸器疾患の患者をみるときにも共通です。数値の暗記より、読む順番を固定することのほうが実務では大切です。
| ステップ | 確認すること | 実務のポイント |
|---|---|---|
| 1 | 検査の質 | 吸い込み不足、努力不足、早期終了を除外します。 |
| 2 | VC と FVC の区別 | どちらの低下かで意味が変わることがあります。 |
| 3 | 1 秒率と組み合わせる | 閉塞性か、restriction 疑いかを大まかに整理します。 |
| 4 | TLC などで確認 | restriction の確定や air trapping との区別に使います。 |
よくある誤読
いちばん多い誤りは、%VC 低下=拘束性換気障害と決めてしまうことです。もう 1 つ多いのは、VC と FVC を同じ意味で扱うことです。特に閉塞性換気障害では FVC が小さくなりやすいため、この区別を曖昧にすると読み違えやすくなります。
また、健診の数値だけで強く不安になる人もいますが、%VC は測定条件や努力性の影響も受けます。単独で深読みしすぎず、症状、画像、必要な追加検査と合わせることが大切です。
| よくある誤り | なぜ危ないか | 修正の考え方 |
|---|---|---|
| %VC が低い=拘束性 | restriction は TLC 低下で確認するため | まず「疑い」にとどめ、肺気量検査へ進みます。 |
| VC と FVC を同じと考える | air trapping で差が開くことがあるため | どちらを使っているかを必ず確認します。 |
| 数値だけで評価を終える | 症状や画像とのずれを見落とすため | 呼吸困難感、聴診、画像、筋力も合わせてみます。 |
| 手技不良を見逃す | 低値を病態と誤解しやすいため | 再現性と波形を先に確認します。 |
呼吸リハでどう活かすか
呼吸リハで肺活量・%肺活量をみる意味は、呼吸器医のように確定診断をすることではなく、どこに制限がありそうかを整理して介入につなげることです。%VC が低い患者では、胸郭拡張の乏しさ、姿勢、呼吸筋の弱さ、疲労しやすさなどを観察しやすくなります。
また、神経筋疾患や胸郭制限が疑われる場面では、呼吸筋評価、咳嗽力、体位変化での呼吸状態と合わせて考えると、介入の方向が定まりやすくなります。%VC は単独で使うより、症状・身体所見・他の呼吸機能指標とセットで使うほうが実践的です。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
%肺活量が低いと、拘束性換気障害と考えてよいですか?
すぐに拘束性換気障害とは言えません。%VC 低下は重要なサインですが、確定には TLC の低下を確認する必要があります。手技不良や air trapping でも低く見えることがあります。
VC と FVC はどちらを優先して見ればよいですか?
まずは両方の意味を区別して見るのが大切です。VC はゆっくり測る肺活量、FVC は努力して速く吐く肺活量です。閉塞性換気障害では FVC が小さくなりやすいため、両方を見たほうが解釈しやすくなります。
健診で%肺活量が低いと言われたら、すぐ病気ですか?
それだけで病気と決まるわけではありません。症状の有無、他の呼吸機能指標、画像、必要なら再検査や肺気量検査で確認します。まずは結果の見方を整理することが大切です。
呼吸リハで%肺活量を見る意味はありますか?
あります。胸郭の動き、呼吸筋の弱さ、体位の影響などを考えるきっかけになり、介入前後の観察ポイントも整理しやすくなります。ただし、単独ではなく症状や他の評価と合わせて使うのが実践的です。
次の一手
まずは、スパイロメトリーの評価方法と解釈で全体の読み方を確認し、そのうえでこのページでVC・%VC に絞って深掘りすると整理しやすいです。
波形の見方までつなげたい方は、フローボリューム曲線の見方もあわせて読むと、数値と波形のつながりが作りやすくなります。
参考文献
- Kubota M, Kobayashi H, Quanjer PH, Omori H, Tatsumi K, Kanazawa M. Reference values for spirometry, including vital capacity, in Japanese adults calculated with the LMS method and compared with previous values. Respir Investig. 2014;52(4):242-250. DOI: 10.1016/j.resinv.2014.03.003
- 日本呼吸器学会肺生理専門委員会. LMS法による日本人のスパイロメトリー新基準値. 日本呼吸器学会 公式ページ
- 日本呼吸器学会肺生理専門委員会. 日本人のスパイログラム基準値に関するステートメント. 日本呼吸器学会誌. 2017;44(5):687-692. DOI: 10.7143/jhep.44.687
- Stanojevic S, Kaminsky DA, Miller MR, et al. ERS/ATS technical standard on interpretive strategies for routine lung function tests. Eur Respir J. 2022;60(1):2101499. DOI: 10.1183/13993003.01499-2021
- Graham BL, Steenbruggen I, Miller MR, et al. Standardization of Spirometry 2019 Update. An Official American Thoracic Society and European Respiratory Society Technical Statement. Am J Respir Crit Care Med. 2019;200(8):e70-e88. DOI: 10.1164/rccm.201908-1590ST
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下