4AT は「せん妄の見落とし」を減らす短時間スクリーニングです
急性期〜回復期では、疼痛・低酸素・薬剤・感染などが重なり、せん妄が起きても「ぼんやりしているだけ」と見逃されがちです。結論として、短時間で繰り返し確認できるスクリーニングを病棟の共通言語にすると、見落としと事故(転倒・自己抜去など)を減らせます。
本記事では 4AT を「点数の説明」で終わらせず、いつ実施するか/保留する条件/カルテにどう書くかまで、現場で迷わない形に落とし込みます。全体フローを先に押さえたい方は、せん妄評価の全体像(運用の親記事)を先に確認すると、導入が速くなります。
まずは「病棟で回る導線」を 3 本に固定しましょう
せん妄評価の全体像へ4AT を使うべき場面
4AT は「せん妄の診断」を確定する道具ではなく、疑いを早期に拾い上げ、追加評価と対応につなげるためのスクリーニングです。特に、状態が揺れやすい急性期では「 1 回だけ」よりも、同じタイミングで繰り返す運用が効果的です。
- 入院直後、術後、転棟直後など「環境変化」が大きいとき
- 眠気・落ち着きのなさ・注意の散漫など「いつもと違う」が出たとき
- 訓練中に指示が通りにくい/危険行動が増えたとき
- 鎮静・睡眠薬・オピオイドなど、影響しやすい薬剤を開始・増量したとき
4AT の全体像(転載せず要点だけ)
4AT は、注意(注意の保てなさ)と急性の変化や日内変動を含む所見を、短時間で評価する設計です。一般に、スコアは 0〜 12 点で、 4 点以上はせん妄の可能性、 1〜 3 点は認知機能低下の可能性(せん妄とは限らない)として扱われます(陽性でも診断確定ではなく臨床判断が必要です)。
一方で、鎮静/覚醒不十分、失語、高度難聴、強い疼痛・呼吸苦などは結果の解釈がぶれやすい条件です。点数化より先に「実施できる条件」を揃えると、チームの誤解が減ります。
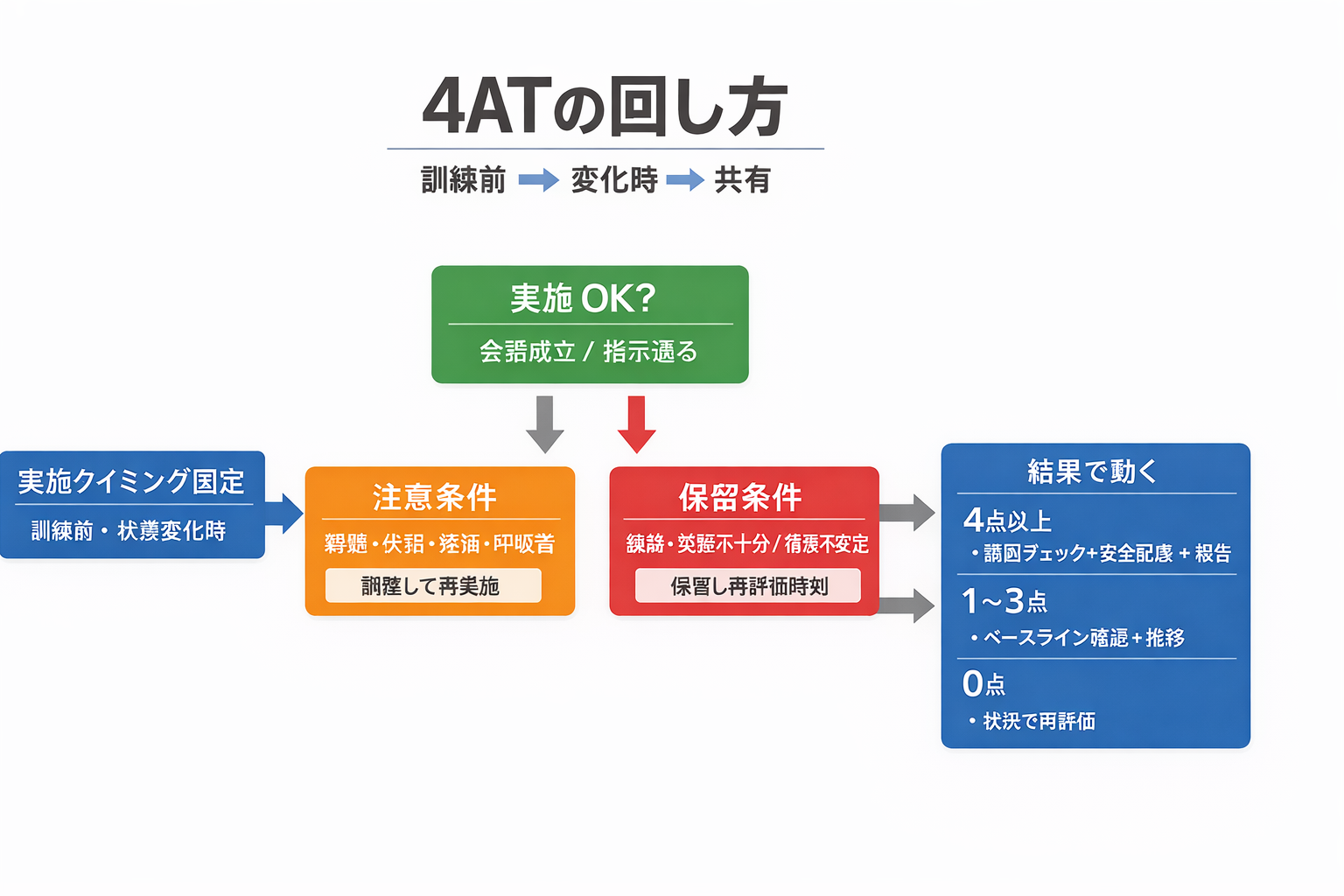
実施タイミングと頻度の決め方
現場で最も重要なのは「誰が、いつ、どのタイミングでやるか」を固定することです。おすすめは 訓練前と状態変化時の 2 本立てです。
| 場面 | 実施者の例 | 狙い | 記録の最小セット |
|---|---|---|---|
| 訓練前(毎日同じ時間帯) | PT / OT / ST | その日の安全性(転倒・抜去リスク)を先に把握 | スコア、注意の所見、急性変化の有無 |
| 状態変化時(急にぼんやり、興奮、睡眠逆転など) | 誰でも(担当が代表して記録) | 「いつから」変化したかを残し、医師へ共有 | 開始時刻、誘因(疼痛・薬剤など)、バイタル |
| 転棟・退院前の節目 | 担当療法士 | 再発予防(環境調整・家族説明)につなげる | 推移(直近 3 回)、対応内容 |
実施 OK / NG(保留条件)を先に決める
4AT は便利ですが、「実施しても意味が薄い状態」「解釈がぶれやすい状態」をそのまま点数化すると、チームに誤解を生みます。保留して理由と再評価時刻を記録する運用を入れておくと安全です。
| 判定 | 例 | やること | 記録の書き方(例) |
|---|---|---|---|
| OK | 会話が成立/指示が概ね通る | 通常通り実施 | 「 4AT 実施:○ 点。注意:○○。急性変化:あり/なし」 |
| 注意 | 高度難聴、失語、視力低下、強い疼痛・呼吸苦 | 環境調整(補聴器、筆談、ポジショニング、鎮痛)→再実施 | 「実施条件:筆談で対応。疼痛 NRS ○/10。呼吸苦:○○」 |
| 保留 | 強い鎮静、覚醒不十分、急激な呼吸・循環の不安定 | 保留し、原因評価と経過観察を優先(再評価時刻を固定) | 「鎮静の影響で評価保留( RASS ○)。再評価予定:○ 時」 |
スコアの読み方(臨床で使うコツ)
スクリーニングは「点数」より、急性発症/日内変動と注意の低下が揃っているかが重要です。 4 点以上は「せん妄の可能性」を示しますが、診断は臨床判断で行います。
- 4 点以上:せん妄の可能性 → 誘因(疼痛、感染、低酸素、薬剤など)の確認と対応へ
- 1〜 3 点:認知機能低下の可能性 → 既往やベースライン確認、必要なら他評価へ
- 0 点:その時点でせん妄を強く示唆しない → ただし「揺れ」はあり得るため、状況で再評価
記録テンプレ(カルテ文例:そのまま使える形)
チームで共有するために、点数+所見+次アクションを 1 セットで書きます。「様子見」だけは避け、次に何をするか(再評価時刻、医師報告、環境調整)まで残します。
| 状況 | 文例(コピペ用) |
|---|---|
| 疑い( 4 点以上) | 「訓練前 4AT:○ 点(せん妄疑い)。注意低下:○○。急性変化:あり。誘因候補:疼痛/睡眠不良/薬剤変更(○/○)。本日訓練は安全配慮(見守り強化・環境調整)。医師へ報告、○ 時に再評価予定。」 |
| 認知低下疑い( 1〜 3 点) | 「 4AT:○ 点。急性変化は乏しいが注意の保持にばらつき。既往・ベースライン確認予定(家族/看護)。訓練は課題量を調整し、反応の推移を記録。」 |
| 保留(鎮静など) | 「覚醒不十分(鎮静/睡眠の影響が強い)ため 4AT は保留。 RASS ○。呼吸・循環の安定化を優先し、○ 時に再評価予定。訓練は中止(安全優先)。」 |
現場の詰まりどころ(よくある失敗)と回避策
ここだけ先読み(解決の三段)
4AT は短時間で便利な反面、「実施できたけど解釈がズレる」ケースが典型です。失敗を先回りして潰しておくと、チームの信頼が落ちません。
- 眠気・鎮静の影響を拾えず、せん妄扱いにしてしまう:まず覚醒(例: RASS )を確認し、「保留+再評価時刻」を記録
- 失語や難聴で反応が弱く、注意低下と誤解する:筆談・ジェスチャー・補聴器など「条件調整」を記録
- 痛みや呼吸苦で集中できず点が上がる:疼痛や呼吸状態を併記し、誘因対応(鎮痛、ポジショニングなど)へ
- 点数だけ書いて次アクションが無い:「医師へ報告」「再評価時刻」「訓練の安全配慮」をセットで残す
- 日内変動を追えず、単発で判断してしまう:同じ時間帯で反復し「推移(直近 3 回)」を要約する
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 4AT が 4 点以上なら、訓練は中止ですか?
A. 一律に中止ではありません。まず「覚醒レベル」「呼吸・循環の安定」「危険行動の有無」を確認し、見守り強化・環境調整・課題量調整で実施可能な場合もあります。ただし、自己抜去リスクが高い、指示が通らないなど安全が担保できない場合は中止が妥当です。中止時は「理由」と「再評価時刻」を必ず記録します。
Q2. 4AT は誰が実施するのが良いですか?
A. 重要なのは職種より「タイミングの固定」です。おすすめは 療法士が訓練前に実施し、変化があれば看護・医師へ共有する運用です。病棟としては「代表して記録する人」を決め、重複や抜けを減らします。
Q3. 鎮静や睡眠薬があるときは、どう扱いますか?
A. 鎮静の影響が強いと、4AT の結果が解釈しにくくなります。まず覚醒(例: RASS )を確認し、評価が妥当でない場合は保留して「保留理由」と「再評価予定」を残すのが安全です。
Q4. 点数が低いのに、様子がおかしいときは?
A. せん妄は日内変動があるため、単発評価で拾えないことがあります。同じ時間帯で再評価し、睡眠・疼痛・感染・低酸素・薬剤変更など誘因を確認してください。臨床的に疑わしければ、点数に関わらず共有と対応を優先します。
次の一手(現場で回すための行動)
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
無料チェックシートを確認する参考文献
- Bellelli G, Morandi A, Davis DHJ, et al. Validation of the 4AT, a new instrument for rapid delirium screening: a study in 234 hospitalised older people. Age and Ageing. 2014;43(4):496-502. doi: 10.1093/ageing/afu021
- 4AT – Rapid Clinical Test for Delirium Detection. User Guide / scoring interpretation. the4at.com
- Devlin JW, Skrobik Y, Gélinas C, et al. Clinical practice guidelines for the prevention and management of pain, agitation/sedation, delirium, immobility, and sleep disruption in adult patients in the ICU. Crit Care Med. 2018;46(9):e825-e873. doi: 10.1097/CCM.0000000000003299
- Lewis K, et al. A Focused Update to the Clinical Practice Guidelines for the Prevention and Management of Pain, Anxiety, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med. 2025. doi: 10.1097/CCM.0000000000006574
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



