FRT のやり方は「測定点・無効条件・平均化」を先に固定するとぶれにくいです
FRT は「 1 本で前方リーチ時の安定余裕をみる」評価です。全体像 → 総論 → 座位版の順で見ると、院内運用が整いやすくなります。
評価ハブを見るFRT( Functional Reach Test )は、支持基底面を変えずに前方へどこまでリーチできるかを距離で示す簡便な動的バランス評価です。器具はメジャーだけ、所要はおよそ 3〜5 分ですが、測定点や無効条件が曖昧だと数値の意味が大きくぶれます。
この記事では、立位 FRT の標準手順に絞って、準備 → 実施 → 記録 → カットオフ → MDC → 配布用記録シートまでを 1 ページで整理します。座位版 mFRT の詳細や、バランス評価全体の選び方は別記事に譲り、ここでは「誰が測っても同じ意味になる形」を作ることを目的にします。
現場の詰まりどころ:なぜ FRT がぶれるのか
FRT がぶれやすい理由はシンプルで、①どこを測るか、②どこで無効にするか、③平均をどう取るかがそろっていないからです。先に確認したい方は 記録ルール と よくある失敗 を見てください。評価全体の位置づけまで整理したい場合は、歩行・バランス評価ガイド から先に入ると迷いにくくなります。
本ページでは、測定点=第 3 中手骨頭、無効条件=接触・踵挙上・一歩、結果=練習 2 回後の本番 3 回平均で固定します。この 3 点をそろえるだけで、再測定と申し送りの精度がかなり上がります。
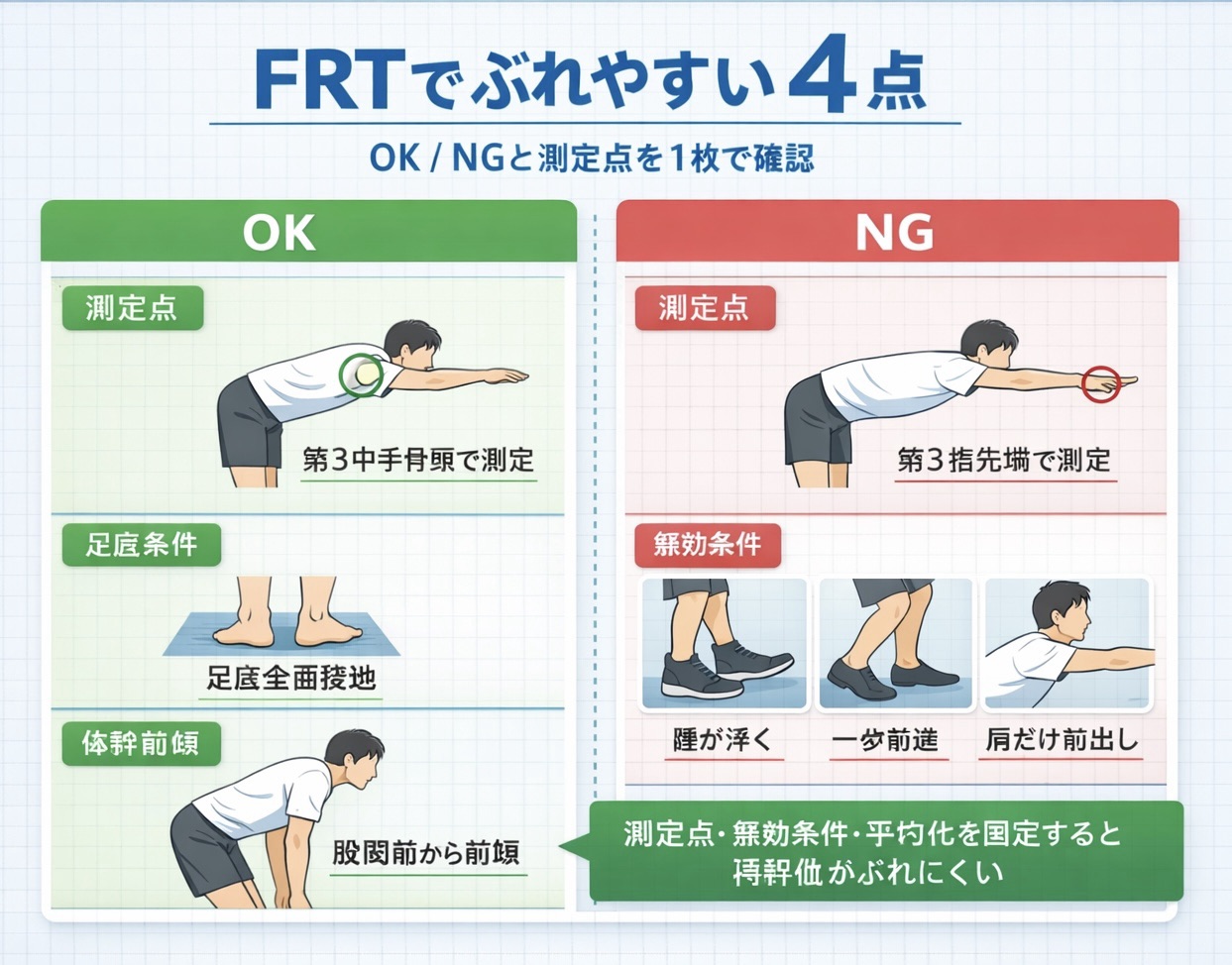
FRT のやり方
準備(壁・メジャー位置=肩高/壁側上肢/足底条件)
- 壁の横に自然立位をとり、壁側の上肢を使います。肩ラインは壁に対して直角を保ち、壁にもたれません。
- 壁には肩峰の高さでメジャー(定規)を水平固定します。被検者が測定中に触れない位置に貼付します。
- 足底は全面接地し、支持基底面を固定します。足幅は「安定して立てる快適幅」で統一すると、経時比較がしやすくなります。
手順(肩 90 ° 屈曲/前傾は許容/肩甲帯だけで稼がない)
- 壁側上肢を肩 90 ° 屈曲・肘伸展で水平に構え、開始位置を確認します。
- 支持基底面を変えずに前方へ最大リーチします。体幹前傾や股関節屈曲は許容します。
- 肩甲帯の前突だけで距離を稼がないよう声かけし、壁・メジャーへの接触、踵挙上、一歩が出た試行は無効にします。
記録(第 3 中手骨頭/練習 2 ・本番 3 の平均/やり直し条件)
- 測定点は第 3 中手骨頭を基本にします。第 3 指先端で測ると距離がぶれやすくなります。
- 流れは練習 2 回 → 本番 3 回です。結果は本番 3 回の平均で統一します。
- やり直し条件は、接触/踵挙上/一歩前進・後退/支持基底面の変更です。記録欄にも明記しておくと共有が楽です。
よくある失敗(無効試行を減らす見張りポイント)
- 踵挙上や一歩前進が出る → 支持基底面が変わったら無効
- メジャーや壁に接触する → やり直し
- 肩甲帯突出のみ、または体幹回旋で距離を稼ぐ → 口頭修正し、修正できなければ無効
カットオフ・基準値(早見)
| 対象 | 基準/カットオフ | 読み方 | 出典 |
|---|---|---|---|
| 健常成人〜高齢者 | 年齢・性別で低下傾向 | まずは同一条件での経時比較を主役にし、単回の数値だけで断定しすぎない | Duncan 1990 / Bohannon 2017 |
| 虚弱高齢者 | < 18.5 cm で転倒リスク上昇の報告 | 既往・薬剤・視覚・環境など多因子評価と合わせて解釈する | Thomas 2005 |
| パーキンソン病 | < 31.75 cm の報告あり | 病期や薬効オン・オフで値が動くため、測定条件をそろえて追う | Dibble & Lange 2006 |
※ カットオフは母集団や手順で動きます。臨床では、測定点・支持基底面・無効条件を固定したうえで、単回判定よりも前後差と観察所見を重視するほうが実用的です。
MDC(最小検出可能変化):再測定で「本当に変わった?」を判断する
FRT は変化を追いやすい一方で、測定誤差を含みます。介入前後の差が小さいときは、MDC( minimal detectable change )を目安にすると、誤差を超えた変化かどうかを判断しやすくなります。
| 対象 | MDC( 95% ) | 実務での使い方 | 出典 |
|---|---|---|---|
| 介護施設サービス利用の高齢者(認知低下なし) | 約 8.2 cm | 前後差が小さいときは、まず手順差や無効条件の見逃しを確認する | Ferreira 2021 DOI |
| 介護施設サービス利用の高齢者(軽度認知低下あり) | 約 6.35 cm | 小さな差をすぐ改善と断定せず、靴・装具・杖・薬効条件までそろえて見る | Ferreira 2021 DOI |
※ MDC は対象や測定間隔で変わります。自施設では靴・装具・杖・薬効オンオフ・声かけを固定し、誤差が減る運用を先に整えるのがおすすめです。
ダウンロード
院内共有や再評価の統一に使いやすいよう、FRT 記録シート( A4 ・ 1 枚)を用意しました。測定点・無効条件・平均化のルールを一緒に残したい場面で使いやすい形です。
FRT 記録シートのプレビューを開く
座位での Modified FRT( mFRT )
立位が難しい対象者では、座位 mFRT が有用です。背もたれなし椅子で、足底接地・骨盤中間位をそろえたうえで、前方や側方へのリーチ距離をみます。立位 FRT と混ぜて運用すると意味がぶれるため、別テストとして使い分けるのが基本です。
座位版の詳しい手順は、記事末の「次の一手」からたどれるようにしています。
臨床活用のコツ:FRT を次アクションへつなぐ
- FRT 低値=前方への安定余裕が小さいサインです。前方重心移動が出ないのか、怖さで止まるのか、足関節戦略が使いにくいのかを観察します。
- 記録は 1 行でセット化すると再評価が強くなります。例:FRT 21.3 cm(第 3 中手骨頭、練習 2 /本番 3 平均、靴あり、 T 字杖あり、踵挙上なし)
- 介入へ落とし込むときは、前方リーチ練習だけでなく、荷重移動、足関節・股関節戦略、ステップ反応、環境調整までつなげると使いやすいです。
他評価との使い分け
| 評価 | 主目的 | 所要 | 強み | 留意点 |
|---|---|---|---|---|
| FRT | 固定基底面での前方安定余裕 | 3〜5 分 | 簡便・器具最少・前方リーチの観察と相性が良い | 前方以外は評価外/手順差の影響を受けやすい |
| TUG | 起立〜歩行〜方向転換〜着座の総合 | 3〜5 分 | 移動タスク全体の詰まりが見える | 環境・椅子条件・声かけをそろえる必要がある |
| SPPB | 立位バランス・歩行・立ち上がりの総合点 | 約 5 分 | 弱点を分解して共有しやすい | 合計点だけだと、どこで止まったかが埋もれやすい |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q. 測定点は「第 3 中手骨頭」?「第 3 指先端」?
A. 立位 FRT の基本は第 3 中手骨頭です。指先端で測ると、手指の開き方や伸ばし方の影響を受けやすくなります。施設内でぶれやすい項目なので、記録シートにも測定点を明記しておくと安全です。
Q. 何回測ればいい? 最大値と平均のどちらを使う?
A. 運用をそろえやすいのは練習 2 回 → 本番 3 回平均です。最大値は偶然の伸びが入りやすいため、経時比較では平均のほうが安定します。大切なのは、毎回同じルールで測ることです。
Q. 体幹前傾はどこまで OK ですか?
A. 股関節を使った体幹前傾そのものは許容します。ただし、肩甲帯の前突だけで距離を稼いだり、体幹回旋で数字を伸ばしたりすると意味が変わるため、そこは修正または無効にします。
Q. 靴・杖・装具は外すべきですか?
A. 再測定での比較を重視するなら、普段どおりの条件で統一するのが基本です。靴の種類、インソール有無、杖・装具の有無まで残しておくと、前回との差を解釈しやすくなります。
次の一手
参考文献
- Duncan PW, Weiner DK, Chandler J, Studenski S. Functional reach: a new clinical measure of balance. J Gerontol. 1990;45(6):M192-M197. doi:10.1093/geronj/45.6.M192. PubMed
- Weiner DK, Duncan PW, Chandler J, Studenski SA. Functional reach: a marker of physical frailty. J Am Geriatr Soc. 1992;40(3):203-207. doi:10.1111/j.1532-5415.1992.tb02068.x. PubMed
- Thomas JI, Lane JV. A pilot study to explore the predictive validity of 4 measures of falls risk in frail elderly patients. Arch Phys Med Rehabil. 2005;86(8):1636-1640. doi:10.1016/j.apmr.2005.03.004. PubMed
- Dibble LE, Lange M. Predicting falls in individuals with Parkinson disease: a reconsideration of clinical balance measures. J Neurol Phys Ther. 2006;30(2):60-67. doi:10.1097/01.NPT.0000282560.61909.8d. PubMed
- Katz-Leurer M, Sender I, Keren O, Dvir Z. Reliability and validity of the modified functional reach test at the sub-acute stage post-stroke. Disabil Rehabil. 2009;31(4):243-248. doi:10.1080/09638280801927830. PubMed
- Bohannon RW, Wolfson LI, White WB. Functional Reach Test: Reference Values and Clinically Relevant Changes From a Systematic Review. J Geriatr Phys Ther. 2017;40(1):36-42. doi:10.1519/JPT.0000000000000083. PubMed
- Ferreira S, Raimundo A, Marmeleira J, et al. Test-retest reliability of the functional reach test and the hand grip strength test in older adults using nursing home services. Ir J Med Sci. 2021;190:1587-1594. doi:10.1007/s11845-020-02492-0. DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験があります。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



