誤嚥性肺炎の予兆を「拾ってつなぐ」記事です
関連:初期対応プロトコル(親記事)
まず確認:サイレント誤嚥スクリーニング 5 点セット
本記事は、病棟で誤嚥性肺炎が疑われる高齢患者を担当する PT が、予兆をどう拾い、何を先に整え、どう記録するか を迷わず決めるための実務ページです。確定診断や詳細検査の解説ではなく、 24 時間 の観察・初動・共有 に役割を絞っています。結論として、声・咳・痰・呼吸・覚醒 を時間差で追い、所見 → 介入 → 再評価 を 1 行で残せる形にすると、初動が安定しやすくなります。
このページで答えるのは、「疑わしいときに PT が最初に何を見るか」 です。答えないのは、抗菌薬の選択、VE / VF の詳細読影、RSST / MWST / WST の手順の深掘りです。そこは親記事や兄弟記事に分担し、本記事では予兆サイン、初動 3 ステップ、記録シート、1 行記録の型に絞ります。
観察と記録の型は、個人の経験だけで揃うとは限りません。今の職場で教育体制がない、相談相手が少ない、見本となる評価や記録に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
予兆サインは「声・咳・呼吸・覚醒」を時間差で見ます
高齢者の肺炎は、発熱や強い咳が前面に出ず、湿性嗄声、湿った咳、痰の増加、食欲低下、日中の傾眠、何となく元気がない といった非特異的な変化から始まることがあります。誤嚥性肺炎を疑う場面では、食前・食後・夜間・翌朝 のどこで変化が強いかを揃えて見ていくと、単発の印象で判断しにくくなります。
特に大切なのは、「むせがないから陰性」としないことです。むせが目立たなくても、食後の湿声、痰の切れにくさ、呼吸数のじわじわした上昇、SpO2 の低下、覚醒低下が重なるなら、誤嚥や分泌物貯留を疑う材料になります。本人だけでなく、家族や看護師から「ここ数日で何が違うか」を短く聴取しておくと、時間軸がそろいます。
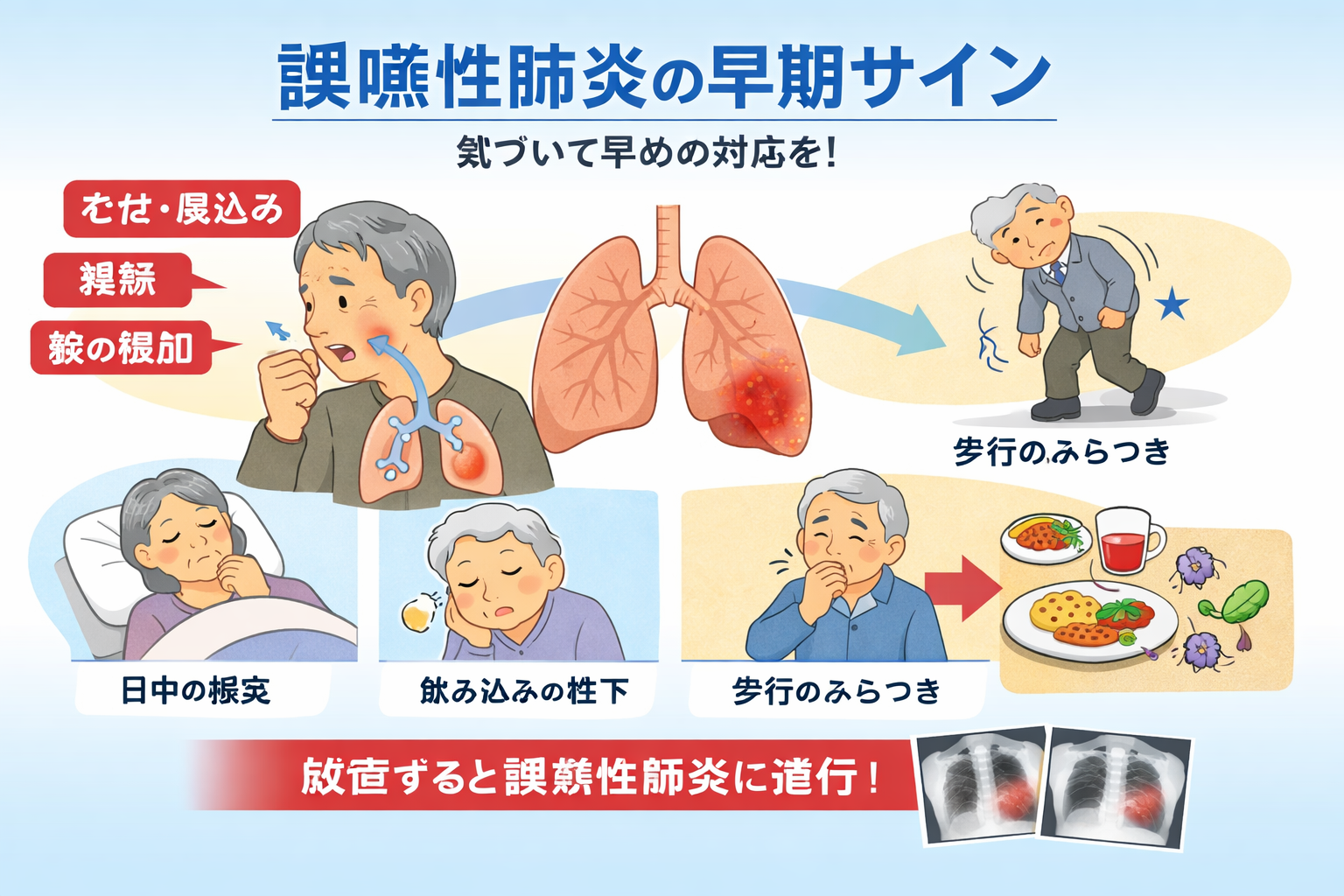
初動は「体位・口腔・呼吸」の 3 ステップで十分です
初動で全部をやろうとすると崩れやすいため、まずは 3 ステップ に固定します。① 体位: 安静時は上体を起こし、ずり落ちや頸部過伸展を減らします。② 口腔: 口腔乾燥、舌苔、義歯、食渣残留を見て、口腔ケアのタイミングを看護と合わせます。③ 呼吸: 咳の質、痰の上がりやすさ、息切れ、呼吸数の変化を確認し、排痰しやすい体位や呼吸介入を小さく入れます。
この段階では、詳細検査を広げすぎないことも大切です。体位と口腔、呼吸を整えてから再度みると、湿声や咳の出方が変わることがあり、次に進むべきか、いったん止めるべきかが見えやすくなります。スクリーニングの細かな手順は兄弟記事に任せ、本記事では拾う → 整える → 記録する の流れを優先します。
A4 記録シート PDF
記事内の観察ポイントを、病棟でそのまま使いやすい A4 1 枚 にまとめた記録シートです。まずは印刷して使い、必要に応じて病棟の申し送り様式に合わせて運用してください。
プレビューを開く
24 時間 観察テンプレの使い方
記録シートは、長文を書くためではなく、「所見+体位・活動+介入+再評価」 を短く並べるための型です。同じ患者でも、朝は落ち着いていて午後に崩れる、食後だけ湿声が出る、夜間に痰が増える、ということがあるため、時間帯ごとの差 を 1 枚にまとめる価値があります。
※ 表はスマホでは横スクロールでご覧ください。
| 時刻 | 体位・活動 | 声質/咳/痰 | 呼吸数/SpO2 | 口腔・覚醒 | 介入 | 再評価 |
|---|---|---|---|---|---|---|
| 午前 | 端座位 15 分・訓練前 | 湿声ややあり、痰少量 | 22 回/分、94 % | 口腔乾燥あり、覚醒良好 | 姿勢修正、口腔ケア依頼、深呼吸 | 声やや改善、95 % |
| 昼食後 | 車椅子座位 20 分 | 湿った咳、痰増加 | 24 回/分、93 % | 食後やや疲労、眠気あり | 前傾位調整、排痰介助、休息 | 咳減少、湿声残存 |
| 午後 | 立位練習 5 分 | 咳弱い、痰切れにくい | 23 回/分、94 % | 舌苔あり、義歯汚染あり | 活動量調整、口腔ケア再依頼 | 痰やや減少 |
| 夜間 | 背上げ・側臥位併用 | 咳少ない、痰やや貯留 | 20 回/分、95 % | 傾眠傾向、口腔乾燥 | 体位調整、加湿確認 | 呼吸パターン安定 |
現場の詰まりどころ
よくある失敗と修正
予兆観察で詰まりやすいのは、単発の所見だけで結論を出すことです。湿声だけ、SpO2 だけ、むせの有無だけで決めるより、複数の変化を束ねた方が共有しやすくなります。
| よくある失敗 | なぜ起きるか | 修正のしかた |
|---|---|---|
| むせがないので否定する | 不顕性誤嚥の前提が抜ける | 湿声・痰・呼吸・覚醒をセットでみる |
| 食事場面だけ観察する | 夜間や翌朝の変化を拾えない | 食後・夜間・翌朝で時間差を追う |
| 口腔所見を記録しない | 誤嚥内容物の質が共有されない | 乾燥・舌苔・義歯・残渣を一言入れる |
| 介入後の再評価がない | 体位や口腔ケアの効果が見えない | 介入 10〜30 分後の変化を 1 行追記する |
共有を早める目安
誤嚥性肺炎は一律の診断基準で割り切れないため、この表は施設の早期警戒基準を優先して使ってください。ポイントは「数値だけ」ではなく、呼吸・覚醒・食後変化・介入後の戻り方 を合わせて見ることです。
| 共有を早める場面 | 見方 | 記録に残す要点 |
|---|---|---|
| 食後に新しい湿声や反復咳が出る | 食前との差があるかを確認 | 食事形態、姿勢、出現時刻、介入後変化 |
| 呼吸数上昇や SpO2 低下が持続する | 施設の目標域外か、戻りが悪いか | 安静時 / 活動時、酸素条件、再評価時刻 |
| 傾眠、せん妄、反応低下が進む | 昼夜差と前日差を確認 | 覚醒度、食事量、水分量、内服変更の有無 |
| 体位調整や排痰で改善が乏しい | 介入前後で差が出ない | 行った介入、反応、次に止めた理由 |
1 行記録と申し送りの型
記録は、「所見 → 判断 → 介入 → 再評価」 の順で 1 行にまとめると読み手が迷いません。長く書くより、時間・条件・変化 を固定して残すことが重要です。
記載例は次の形で十分です。
- 昼食後に湿声増、痰やや増加、RR 24 回/分、SpO2 93 % → 誤嚥性肺炎を疑う所見あり → 姿勢修正、口腔ケア依頼、排痰介助 → 20 分後に咳減少、SpO2 95 %
- 午後に傾眠強くスクリーニングは見送り → 覚醒低下があり当日判定保留 → 体位調整と口腔観察を優先 → 夕方に再評価予定
- 夜間は乾燥と痰貯留が目立つ → 体位と加湿条件の調整が必要 → 看護へ共有 → 翌朝の声質と痰量で再確認
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
むせがないのに、なぜ誤嚥性肺炎を疑うのですか?
不顕性誤嚥では、はっきりしたむせが出ないことがあります。そのため、食後の湿声、痰の増加、呼吸数の上昇、SpO2 の低下、日中傾眠などを束ねてみる必要があります。単独所見で決めず、前日差と時間差を追うのがコツです。
発熱が目立たないときは、何を優先して見ますか?
高齢者では、食欲低下、元気のなさ、反応低下、呼吸数の微増といった非特異的な変化が先に出ることがあります。まずは声・咳・痰・呼吸・覚醒を同じ順番で観察し、食後や夜間で崩れていないかを確認します。
この PDF はどの場面で使うのがおすすめですか?
食後に湿声が出る、夜間に痰が増える、傾眠が強くて日内変動を追いたい、といった「単発の所見では決めにくい」場面で使いやすいです。病棟の申し送り前に 1 行で整理したいときにも向いています。
何をもって「共有を早める」と考えますか?
新しい湿声や反復咳、呼吸状態の悪化、覚醒低下、体位や排痰で戻りにくい所見が重なったときです。数値のしきい値は施設基準を優先しつつ、「どの条件で悪化し、何をしても戻りにくいか」を短く残すと共有しやすくなります。
次の一手
次は、全体像を確認するか、スクリーニングを実装するかのどちらかに進むと流れがつながります。
参考文献
- Sugama J, Ishibasi M, Ota E, et al. Japanese clinical practice guidelines for aspiration and pharyngeal residual assessment during eating and swallowing for nursing care. Jpn J Nurs Sci. 2022;19(4):e12496. DOI
- Simpson AJ, Allen J-L, Chatwin M, et al. BTS clinical statement on aspiration pneumonia. Thorax. 2023;78(Suppl 1):s3-s21. DOI
- Momosaki R. Rehabilitative management for aspiration pneumonia in elderly patients. J Gen Fam Med. 2017;18:12-15. DOI
- Momosaki R, Yasunaga H, Matsui H, et al. Effect of dysphagia rehabilitation on oral intake in elderly patients with aspiration pneumonia. Geriatr Gerontol Int. 2015;15(6):694-699. DOI
- Yoneyama T, Yoshida M, Ohrui T, et al. Oral care reduces pneumonia in older patients in nursing homes. J Am Geriatr Soc. 2002;50(3):430-433. DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下