結論|MRI は「シーケンスの意味」を最小限おさえ、所見を当日判断へ翻訳するのが先です
MRI の学習で新人が止まりやすいのは、用語を覚えることが目的化してしまう点です。臨床では、画像の精密さそのものより「いまの患者に何が起きていて、当日介入をどう調整するか」を言語化できることが価値になります。本記事は、 PT・OT・ST が実務で使いやすい MRI 読影の最小フレームを整理します。
ポイントは「どのシーケンスで、どの所見を、どの判断へつなぐか」を先に固定することです。診断の結論を当てにいくより、介入判断に必要な情報抽出(所見の要約・相談要否・当日区分)に集中すると運用が止まりにくくなります。
現場の詰まりどころ|MRI が読めても「当日判断」が書けない原因は 3 つです
詰まりの正体は、知識不足より「手順・相談基準・記録」が別々で動いていることです。ここを揃えると、 MRI の読み方がそのまま申し送りに変わります。
- よくある失敗:暗記が先行し、判断語彙が揃わない
- 回避手順:所見 → 当日区分 → 記録例 を 1 セット化する
- 関連(総論):新人向け画像読影ガイド
新人が最初に確認する 5 点|MRI 読影の入口
最初に見る順番を統一すると、報告の質と介入判断の再現性が上がります。ここでは詳細な神経放射線学ではなく、カンファでそのまま使える確認順に絞ります。
確認順は、①撮像情報、②病変の局在、③時系列(急性/亜急性/慢性の示唆)、④臨床症状との整合、⑤当日区分(通常/軽負荷/延期)です。特に⑤まで言語化できるかが、読影を実務に変える分岐点になります。
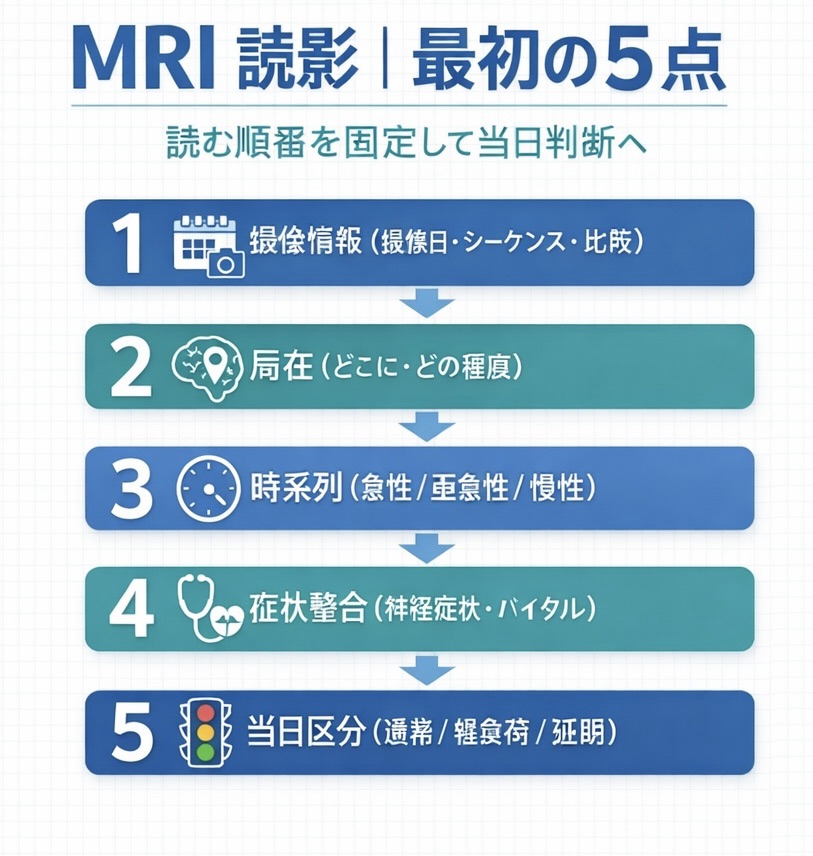
- 撮像日・シーケンス・比較画像の有無を確認する
- 病変の局在(どこに、どの程度)を把握する
- 時系列を示唆する所見(急性寄りか/慢性寄りか)を押さえる
- 神経症状・バイタルと矛盾がないかを見る
- 当日介入を「通常/軽負荷/延期」で決め、根拠を 1 行で残す
シーケンス最小理解|T1・T2・FLAIR・DWI をどう使い分けるか
MRI はシーケンスごとの役割を最小限理解すると、読影の迷いが減ります。全部を同時に覚える必要はなく、「何を見るための画像か」を先に押さえることが重要です。
下表は、実務での使い分けに必要な最小比較です。 PT・OT・ST は、所見の言い換え(要約)と当日判断(区分)に直結する点だけを拾う運用が回しやすいです。
| シーケンス | 主な役割 | 新人がまず見る点 | 当日判断への反映 | メモ(言い換え例) |
|---|---|---|---|---|
| T1 | 解剖学的な形態把握 | 左右差・萎縮・構造の崩れ | 長期的な課題設定の土台 | 「形の情報が中心」 |
| T2 | 水分変化の把握 | 高信号域の分布と広がり | 症状との関連を再確認し負荷調整 | 「水分変化を拾いやすい」 |
| FLAIR | 脳室周囲・皮質近傍の異常把握 | 慢性変化と新規変化の見分けの手掛かり | 再評価タイミングの設定 | 「T2 から髄液の影響を抑えた見え方」 |
| DWI | 急性期変化の検出に有用 | 高信号の有無(+ ADC 低下の示唆) | 当日介入強度の上限と相談要否 | 「急性寄りを疑う材料」 |
脳 MRI で見落としやすいポイント|相談トリガーを先に決める
見落としを減らすには、読む前に「どの所見なら必ず相談するか」を決めるのが有効です。基準が曖昧だと、同じ画像でも判断がぶれ、当日区分(通常/軽負荷/延期)が揃いません。
ここでは「相談トリガー」を運用に落とすことを主目的にします。新人には“相談してよい条件”を具体化して伝えると、判断の遅れが減ります。
| トリガー(該当で相談) | 示唆 | 当日区分(目安) | 相談の型 |
|---|---|---|---|
| 前回画像と比べて新規変化が疑われる | 経過中の変化・合併所見の可能性 | 軽負荷〜延期 | 「新規変化の有無」と「症状変化」をセットで共有 |
| 神経症状の増悪と画像所見が整合する | 当日経過の変化を疑う | 軽負荷〜延期 | 症状の時系列(いつから/どれくらい)を添える |
| DWI 高信号など、急性寄りを疑う材料がある | 急性期の変化の可能性 | 延期(迷えば) | 単独判断にせず、バイタル・意識・症状を併記 |
| バイタル変動・意識変化を伴う | 画像以外の優先課題がある可能性 | 延期 | まず状態変化の要点を共有し、画像は補足にする |
| 通常/軽負荷/延期が決まらない | 判断語彙・基準が未統一 | 軽負荷〜延期 | 「迷っている理由」を 1 行で言語化して相談 |
所見をリハ介入に落とす|通常・軽負荷・延期の 3 区分で統一
画像所見を読んでも当日判断が書けないと、記録と実践が分離します。そこで判断を 3 区分に固定し、所見とセットで 1 行記載する運用にしてください。これだけで申し送りの再現性が上がります。
重要なのは、根拠を添えて判断を共有することです。迷う場合は単独で決めず、相談前提で「延期」または「軽負荷」へ倒すルールを先に明文化しておくと止まりにくくなります。
| 区分 | 判断の目安 | 実施の要点 | 記録例(そのまま使う) |
|---|---|---|---|
| 通常 | 急性寄りを疑う材料が乏しい/症状変動が小さい | 既定プログラムを実施し反応を観察 | 「所見の大きな変化は乏しく、通常負荷で実施。反応を観察し必要時に再評価」 |
| 軽負荷 | 注意すべき材料があり、症状・バイタルの変動もある | 強度・時間を下げ、観察頻度を上げて進行 | 「所見と症状変動を踏まえ軽負荷で実施。実施中に変化があれば中止し相談」 |
| 延期 | 急性寄りの可能性が否定できない/当日判断に迷う | 実施せず相談を優先 | 「当日判断に迷うため介入は延期。所見要約と状態変化を添えて相談」 |
よくある失敗|新人教育でぶれやすい 3 パターン
教育でよくある失敗は、読影の正確さだけを評価して運用を評価しないことです。確認順、相談基準、記録様式が揃っていないと、学習しても現場で再現できません。
まずは運用を標準化し、その上で読影精度を上げる順番が有効です。下表の「すぐ直す 1 手」をそのまま教育に組み込むと、ぶれが減ります。
| 失敗パターン | 原因 | すぐ直す 1 手 | 確認ポイント |
|---|---|---|---|
| 用語暗記が先行する | 当日判断との接続不足 | 「所見要約 → 当日区分 → 記録例」を 1 セット課題にする | 最後に必ず区分(通常/軽負荷/延期)まで言える |
| 相談タイミングが遅れる | 相談トリガーが曖昧 | トリガー表を印刷・共有し、該当なら即相談にする | “迷った理由”を 1 行で言語化できる |
| 所見と介入が分離する | 記録様式が別々 | カルテの定型文を「所見→区分→次回方針」に固定する | 申し送りで同じ順番で説明できる |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. MRI は難しいので、まず何から覚えるべきですか?
A. まずは T1・T2・FLAIR・DWI の役割を「何を見るための画像か」で覚えるのが実務的です。細かな用語より、所見を要約して当日区分(通常/軽負荷/延期)へ落とすことを優先してください。
Q2. DWI が気になる所見のとき、 PT はどう判断すればよいですか?
A. 単独で断定せず、症状・バイタル・時系列を合わせて判断します。迷う場合は当日区分を「軽負荷」または「延期」にし、所見の要約と状態変化を添えて上級者・医師へ相談する運用が基本です。
Q3. T1 と T2 は、結局どこを見分ければいいですか?
A. 最初は「T1 は形(解剖)」「T2 は水分変化」の 2 つに割り切ると迷いが減ります。新人のうちは“何を見ている画像か”を言語化できれば十分で、細かな例外は後から補えます。
Q4. MRI 所見を記録にどう書けばよいですか?
A. 「所見の要約 → 当日区分(通常/軽負荷/延期)→ 次回方針」の順に 1 セットで記載すると、申し送りで使いやすくなります。迷った理由も 1 行だけ添えると、次回の再現性が上がります。
次の一手|この順で回すと運用が定着します
まずは本記事の「 5 点確認」と「 3 区分記録」を部署で 1 週間試し、申し送り時に同じ順番で報告してください。次に、シーケンス表と相談トリガー表をセットで使うと、判断語彙が揃って教育が進みます。
続けて読む:画像読影ハブ / 新人向け画像読影ガイド
参考文献
- Bitar R, Leung G, Perng R, et al. MR pulse sequences: what every radiologist wants to know but is afraid to ask. Radiographics. 2006;26(2):513-537. doi:10.1148/rg.262055063. PubMed
- Moseley ME, Kucharczyk J, Asgari HS, et al. Diffusion-weighted MR Imaging of Acute Stroke. Magn Reson Med. 1990. PubMed
- van Everdingen KJ, van der Grond J, Kappelle LJ, et al. Diffusion-Weighted Magnetic Resonance Imaging in Acute Stroke. Stroke. 1998;29(9):1783-1790. doi:10.1161/01.STR.29.9.1783. PubMed
- Brant-Zawadzki M, Atkinson D, Detrick M, et al. Fluid-attenuated inversion recovery (FLAIR) for assessment of cerebral infarction. Stroke. 1996;27:1187-1191. doi:10.1161/01.STR.27.7.1187. PubMed
- Thomalla G, Cheng B, Ebinger M, et al. DWI-FLAIR mismatch for the identification of patients with acute ischaemic stroke within 4·5 h of symptom onset (PRE-FLAIR). Lancet Neurol. 2011;10(11):978-986. doi:10.1016/S1474-4422(11)70192-2. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



