ACBT(ハフィング)は「整える→広げる→動かす」で安全に実装します
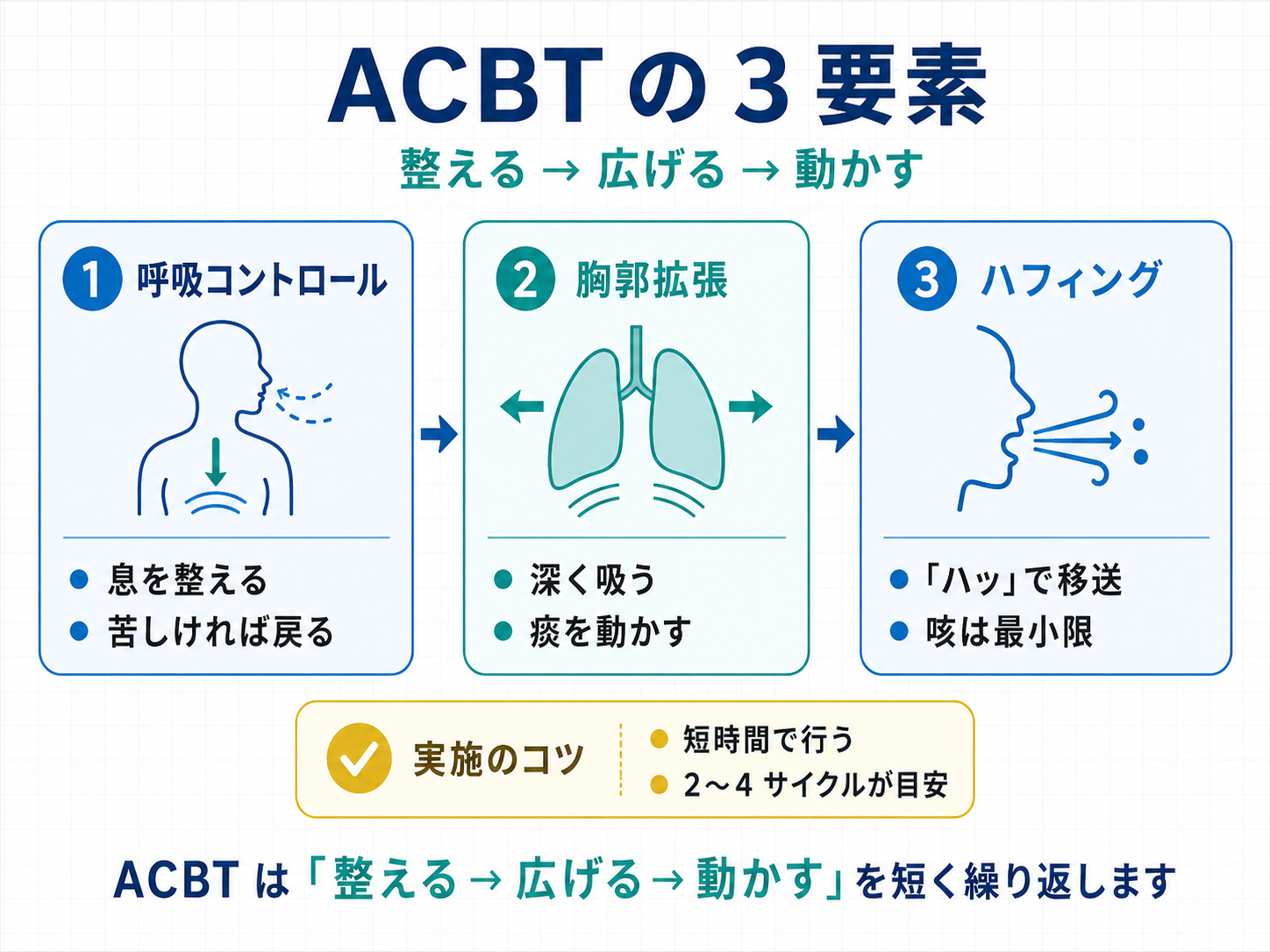
ACBT( Active Cycle of Breathing Techniques )は、呼吸コントロール、胸郭拡張、ハフィング( FET )をサイクルで回し、気道分泌物を無理なく移送・喀出する呼吸理学療法です。ポイントは、強い咳を増やすことではなく、呼吸を整えながら、必要最小限のハフィングで痰を上げることです。
この記事では、ACBT を病棟やベッドサイドで使うための適応、禁忌・注意、中止基準、5〜10 分の手順、記録例まで整理します。PEP デバイス設定、体位排痰の肺葉別ポジショニング、吸引手技の詳細は扱わず、ACBT 単体を安全に回す型に絞ります。
まずは 5〜10 分フローで全体を決める
ACBT は長く続けるほど良い手技ではありません。初回は 5〜10 分を目安に、反応が良ければ次回へつなぐ設計にすると、疲労や SpO₂ 低下を避けやすくなります。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 順番 | 時間 | やること | 見るポイント |
|---|---|---|---|
| 準備 | 30〜60 秒 | 体位調整、SpO₂、HR、呼吸数、呼吸困難感、疼痛を確認する | 開始してよい状態か、今日の目的を 1 つに絞る |
| 整える | 1〜2 分 | 呼吸コントロールで静かな呼吸へ戻す | 肩・頸部の力み、呼吸数、会話のしやすさ |
| 広げる | 1〜2 分 | 胸郭拡張を 2〜3 回行う。必要時は吸気末で短く保持する | 息切れ増悪、めまい、咳の誘発 |
| 出す | 30〜60 秒 | ハフィングを 1〜2 回。必要最小限の咳でまとめる | 痰が上がる感覚、咳の連発、SpO₂ 低下 |
| 再評価 | 1〜3 分 | 呼吸コントロールへ戻し、Before/After を確認する | 喀出量、呼吸困難感、SpO₂ の戻り、疲労 |
適応の目安は「痰があるが、咳だけでは出しにくい」場面です
ACBT は、痰貯留や無気肺リスクがあり、自己喀出が不十分な場面で使いやすい手技です。気管支拡張症、COPD、術後、長期臥床などで、咳だけでは疲労しやすい場合に、呼吸コントロールを挟みながら分泌物移送を狙います。
一方で、分泌物が少なく、自己喀出が保たれている場合は、長いセッションを組む必要はありません。目的は「痰を 1 回まとめて出す」「呼吸を楽にする」「換気低下を予防する」のように 1 つへ絞ると、介入量を決めやすくなります。
禁忌・注意は「循環・低酸素・出血・疼痛」で先に止める
ACBT は非侵襲ですが、ハフィングや咳を伴うため、患者状態によっては悪化リスクがあります。開始前に、循環不安定、重い低酸素、出血リスク、強い疼痛の有無を確認します。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 区分 | 例 | 現場の対応 |
|---|---|---|
| 中止・回避 | 血行動態不安定、重篤な不整脈、治療抵抗性の気胸、重篤な低酸素血症、協力困難な意識障害 | 全身管理を優先する。実施可否は医師・上位者と確認してから判断する。 |
| 要注意 | 喀血・血痰、強い胸部痛、術後早期、肋骨痛、骨粗鬆症、頭蓋内圧亢進が疑われる状態 | 咳・ハフィング回数を最小化する。短時間で反応を見て、疼痛や悪化があれば中止する。 |
| 減量優先 | 過換気、強い不安、咳が連発して止まらない、息切れが増える | 呼吸コントロールへ戻す。休息、説明、体位調整、水分・加湿を優先する。 |
中止基準は「悪化してから止める」ではなく「崩れる前に減量する」
ACBT は、SpO₂ 低下や咳連発が出てから続けると、疲労で次の介入につながりにくくなります。以下のサインがあれば、いったん中断し、呼吸コントロールへ戻します。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 項目 | 観察ポイント | 中止・減量の目安 |
|---|---|---|
| SpO₂ | 安静時からの低下、回復の遅れ | 90% 未満、または安静比 −4% 以上の低下が持続する |
| HR/血圧 | 過剰な上昇、不整脈、めまい、顔色不良 | HR 安静比 +20% 超、新規不整脈、SBP < 90 mmHg、めまいがある |
| 呼吸困難感 | 会話困難、補助呼吸筋の過活動、呼吸数増加 | 呼吸困難感が増悪したら即中断し、呼吸コントロールへ戻す |
| 疼痛/咳 | 胸部痛、創部痛、咳嗽の連発 | 疼痛増悪、咳の制御困難、血痰出現時は中止する |
手順は「BC→TEE→FET→BC」を短く反復する
ACBT の基本は、呼吸コントロール( BC )、胸郭拡張( TEE )、ハフィング( FET )、再度 BC の流れです。ハフィングだけを単独で繰り返すと、咳連発や息切れで破綻しやすくなります。
0)準備:30〜60 秒で開始条件をそろえる
- 体位:セミファウラー、端座位、前傾位など、息切れが増えない姿勢を選ぶ。
- 確認:SpO₂、HR、呼吸数、呼吸困難感( 0〜10 )、疼痛、咳の状態。
- 目標:今日は「痰を 1 回出す」「呼吸を楽にする」など、目的を 1 つにする。
1)呼吸コントロール:休息パートとして使う
静かな鼻吸気と口呼気を 2〜3 呼吸行います。ここは準備運動ではなく、ACBT の中核となる休息パートです。息切れ、咳、緊張が残る場合は、次へ進まず BC を延長します。
2)胸郭拡張:深呼吸は少ない回数でよい
深めの吸気を 2〜3 回行い、必要に応じて吸気末で 2〜3 秒ほど保持します。めまい、息切れ、咳が増える場合は 1〜2 回へ減量します。深呼吸を増やすほど良いわけではありません。
3)ハフィング:1〜2 回で止めて、必ず BC に戻る
口を軽く開け、「ハッ」と息を吐きます。強く出すほど痰が出るわけではなく、強すぎると喘鳴、咳発作、疲労につながります。1〜2 回で止め、毎回 BC に戻します。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| 狙い | 開始する肺気量 | 使う場面 | 注意点 |
|---|---|---|---|
| 末梢から動かす | 低肺気量寄り | 胸の奥に痰がある感じ、ゼロゼロ音が遠い、すぐ咳にならない | 長く吐きすぎない。息切れが増えたら即 BC に戻る。 |
| 中枢へ上げる | 中肺気量寄り | 痰が喉元に近い、咳が出そう、呼気時に音が上がってきた | 短く 1 回。咳は必要最小限にする。 |
| 喀出する | 咳が成立する範囲 | 痰が口腔近くまで上がった、喀出できそう | 咳連発は避ける。出なければ無理せず BC へ戻る。 |
4)反復:2〜4 サイクルで終える
BC → TEE → FET → BC を 2〜4 サイクル行います。目安は 5〜10 分です。反応が良くても長時間化させず、喀出量、呼吸困難感、SpO₂ の戻りを確認して終了します。
現場の詰まりどころは「ハフィングを頑張りすぎる」ことです
ACBT がうまくいかないときは、手技の種類よりも量の設計が崩れていることが多いです。特に、痰を出そうとしてハフィングや咳を連発すると、息切れ、SpO₂ 低下、疲労で中断しやすくなります。
評価・記録の型で毎回つまずく場合
手順を整えても同じところで迷う場合は、個人の努力だけでなく、教育体制・共通フォーマット・相談相手の有無など、学びやすい環境の影響を受けていることもあります。
よくあるミスは「強すぎる・長すぎる・戻らない」の 3 つです
ACBT は、ハフィングの回数を増やすより、呼吸コントロールへ戻るタイミングを決める方が安定します。以下の表で、崩れ方と修正を先に確認しておきます。
スマートフォンでは、表が画面からはみ出す場合は左右にスワイプしてご覧ください。
| よくあるミス | 起きやすい状況 | 修正ポイント |
|---|---|---|
| ハフィングを連発する | 痰を急いで出したい、咳が出そうで焦る | FET は 1〜2 回で止める。毎回 BC に戻り、回数ではなく反応を見る。 |
| 胸郭拡張を増やしすぎる | 深呼吸を頑張りすぎる、過換気になる | TEE は 1〜2 回へ減量する。めまい、息切れ、咳が増えたら中断する。 |
| 咳が止まらない | 刺激量過多、乾燥、不安、休息不足 | 即中断し、BC、体位調整、水分・加湿を優先する。 |
| 痰が上がってこない | 末梢の分泌物が動いていない、体位が合わない | 低肺気量寄りのハフを 1 回追加する。体位を前傾・側臥位などへ調整する。 |
| SpO₂ が下がる | サイクルが長い、休息が少ない、強度が高い | サイクル数を減らす。回復が遅い場合は中止し、上位者へ相談する。 |
効果判定は Before/After の 4 点だけでよい
ACBT は「やった感」で終わりやすいため、介入前後で見る項目を固定します。毎回すべてを細かく書くより、同じ項目を短く比較できる形にすると、次回の調整がしやすくなります。
- バイタル:SpO₂、HR、呼吸数、血圧(必要時)。
- 主観:呼吸困難感( 0〜10 )、疲労感、胸部症状。
- 分泌物:喀出量(少/中/多)、粘稠度、色調、咳回数。
- 機能:会話耐性、起座・立位での息切れ、歩行許容量。
記録は「目的・量・反応・次回調整」で残す
ACBT の記録では、手技名だけでなく「何を目的に、どの量で、どう反応し、次回どう変えるか」を残すと再現性が上がります。以下の型を使うと、申し送りでも伝わりやすくなります。
| 項目 | 書く内容 | 記録例 |
|---|---|---|
| 目的 | 痰移送、喀出、呼吸困難軽減、換気改善など | 痰移送と喀出を目的に実施 |
| 実施量 | 体位、サイクル数、TEE 回数、FET 回数 | 端座位で BC→TEE 2 回→FET 1 回を 3 サイクル |
| 反応 | SpO₂、呼吸困難感、咳、喀出量、疲労 | SpO₂ 94→95%、呼吸困難感 5→3、喀痰少量あり |
| 次回調整 | 増減量、体位、休息、相談事項 | 咳連発なし。次回も FET 1 回ごとに BC を挟む |
1 行記録例:端座位で ACBT( BC→TEE 2 回→FET 1 回 )を 3 サイクル実施。SpO₂ 94→95%、呼吸困難感 5→3、喀痰少量。咳連発なく終了。次回も FET は 1 回ごとに BC を挟む。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. ハフィングは強いほど痰が出ますか?
強くするほど出るわけではありません。強すぎるハフィングは喘鳴、咳連発、疲労につながります。まずは 1〜2 回で止め、毎回呼吸コントロールへ戻します。
Q2. 咳は必ず入れるべきですか?
必須ではありません。痰が中枢へ上がってきた段階で、必要最小限の咳を使います。咳が連発する場合は、いったん中断して呼吸コントロールへ戻します。
Q3. 何分くらい実施すればよいですか?
初回は 5〜10 分を目安にします。長く続けるより、SpO₂、呼吸困難感、喀出量を見ながら短時間で終え、次回の調整につなげる方が安全です。
Q4. 体位は座位が必須ですか?
必須ではありません。セミファウラー、端座位、前傾位、側臥位などから、息切れが増えず、呼吸コントロールが成立する姿勢を選びます。
Q5. 酸素投与中でも実施できますか?
実施できる場合はありますが、SpO₂ 低下、呼吸困難感の増悪、咳連発があれば即減量・中止します。酸素流量の調整は施設手順と医師・上位者の判断に従ってください。
次の一手
- 全体像を整理する:気道クリアランス総論(適応と選び方)
- 使い分けを確認する:ACBT・PEP・体位排痰の違い
参考文献
- Herrero-Cortina B, Lee AL, Oliveira A, et al. European Respiratory Society statement on airway clearance techniques in adults with bronchiectasis. Eur Respir J. 2023;62(1):2202053. DOI: 10.1183/13993003.02053-2022
- Hill AT, Sullivan AL, Chalmers JD, et al. British Thoracic Society guideline for bronchiectasis in adults. BMJ Open Respir Res. 2018;5(1):e000348. DOI: 10.1136/bmjresp-2018-000348
- Strickland SL, Rubin BK, Drescher GS, et al. AARC clinical practice guideline: effectiveness of nonpharmacologic airway clearance therapies in hospitalized patients. Respir Care. 2013;58(12):2187-2193. DOI: 10.4187/respcare.02925. PubMed: PMID:24222709
- McCool FD, Rosen MJ. Nonpharmacologic airway clearance therapies: ACCP evidence-based clinical practice guidelines. Chest. 2006;129(1 Suppl):250S-259S. DOI: 10.1378/chest.129.1_suppl.250S. PubMed: PMID:16428718
- McKoy NA, Saldanha IJ, Odelola OA, Robinson KA. Active cycle of breathing technique for cystic fibrosis. Cochrane Database Syst Rev. 2016;(7):CD007862. DOI: 10.1002/14651858.CD007862.pub3. PubMed: PMID:27378490
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下


