MNA-SF の評価方法| 6 項目・所要 5 分の低栄養スクリーニング
結論:MNA-SF( Mini Nutritional Assessment-Short Form )は、問診( A・D・E )→ 体重/身長 or CC( B・F )→ 合計 0–14 点 → 判定( 12–14 / 8–11 / 0–7 )→ 次アクションの順で回すと迷いません。高齢者の低栄養リスクを 6 項目・所要 5 分前後で拾い上げ、病棟・回復期リハ・通所/訪問など場面を問わず使えるのが強みです。
本記事は「mna sf 評価方法」で来た方が、今日から同じ条件で採点し、陽性後までチームでつなげられることをゴールにしています。ポイントはスコアだけで結論を出さず、根拠(なぜその選択肢か)と再評価日までセットで残すことです。
MNA-SF の評価方法( 5 分フロー)
現場で詰まりやすいのは「誰がどこまで聞くか」「 BMI が取れないとき」「陽性の次に何をするか」です。まずは下の表どおりに回し、同じ説明・同じ条件・同じ記録欄で再評価できる形に整えます。
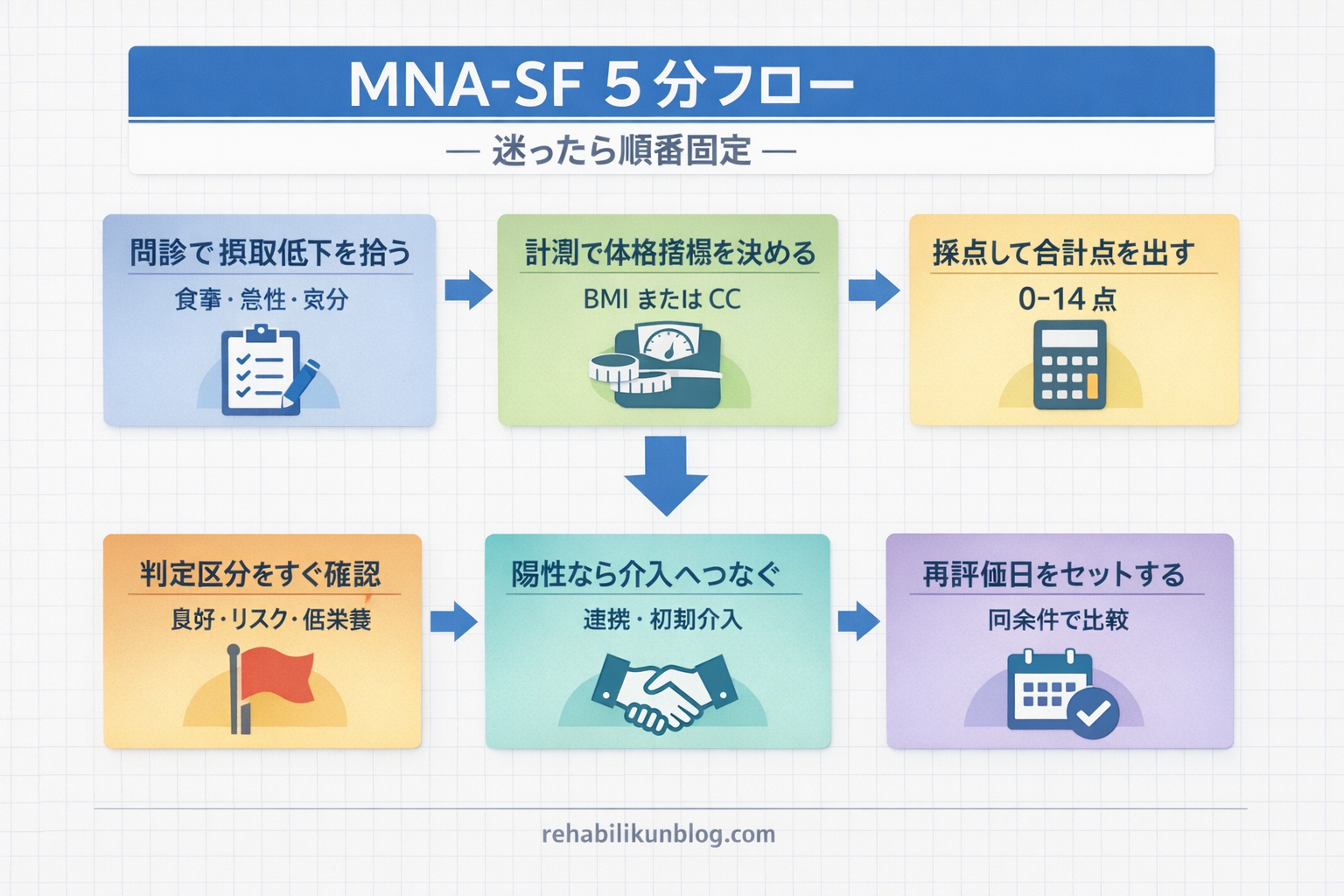
| 手順 | 何をする | 詰まりやすい点( PT 目線 ) | 記録の一言例 |
|---|---|---|---|
| ① 問診( 0–2 分 ) | A(食事量)・D(急性疾患/ストレス)・E(認知/気分)を確認 | 「食事量低下」の根拠が曖昧になりやすい | 「摂取量 ◯ 割、原因(咀嚼/嚥下/悪心/疼痛 など)を併記」 |
| ② 計測( 2–4 分 ) | 体重・身長で BMI( F )を決定。難しければ CC で代替 | BMI を推定しようとして再現性が落ちる | 「BMI 実測困難→ CC ◯ cm(浮腫/装具/ギプス有無)」 |
| ③ 採点( 4–5 分 ) | A–F を合計( 0–14 点 )して判定 | 「不明」の扱いが施設でバラつく | 「不明は理由を明記+再評価日を設定」 |
| ④ 次アクション | 陽性なら詳細評価と介入へ接続し、再評価間隔もセット | スクリーニングで止まりやすい | 「栄養士依頼/嚥下評価/活動量処方、◯ 日/◯ 週で再評価」 |
MNA と MNA-SF の違い(どちらを使うか)
原法の MNA( Full MNA )は 18 項目で栄養状態をより詳細に評価する包括的ツールです。一方、MNA-SF は予測力の高い 6 項目を抽出した短縮版で、「低栄養リスクのスクリーニング」に特化しています。
実務では、まず MNA-SF で拾い上げ、陽性や境界なら Full MNA や診断枠組み( GLIM など )で深掘りする、という 2 ステップ運用が整理しやすいです。
MNA-SF の 6 項目と評価方法(選択肢で迷うポイント)
MNA-SF は「食事摂取量」「体重減少」「移動能力」「急性疾患・ストレス」「認知・気分」「体格( BMI または CC )」の 6 項目です。点数は“その人のふだん” を、直近 3 か月でどう評価するかが核なので、記録は「根拠(なぜその選択肢か)」まで残すと再評価が安定します。
CC( calf circumference:下腿周囲長 )は膝下の最大周径を測ります。座位で膝を約 90° 屈曲し、メジャーを下腿長軸に直交するように当て、締め過ぎず緩過ぎないテンションで 2 回以上確認します。浮腫やギプス装着時は、その状況を備考欄に残します。
| 項目 | 評価内容 | 選択肢と点数の目安 |
|---|---|---|
| A 食事摂取量 | 過去 3 か月の食事量の変化(食欲低下・消化器症状・咀嚼/嚥下の問題 など) | 0=ほとんど食べられていない/1=やや減っている/2=ほぼ通常どおり |
| B 体重減少 | 過去 3 か月の体重変化 | 0=約 3 kg 以上減少/1=変化が分からない/2=約 1〜 3 kg の減少/3=明らかな減少なし |
| C 移動能力 | 歩行や外出の可否(屋内・屋外移動の実態) | 0=ベッド上か車椅子中心/1=離床はできるが外出は困難/2=自立して屋外まで出られる |
| D 急性疾患・ストレス | 過去 3 か月の急性疾患や大きなストレスイベントの有無 | 0=はい/2=いいえ |
| E 認知・気分 | 認知症やうつ状態など、認知機能・精神状態の問題 | 0=重度の認知症または抑うつ状態/1=中等度の認知症/2=明らかな問題なし |
| F 体格( BMI または CC ) | BMI もしくは CC(代替指標) |
BMI:0= < 19 / 1= 19–< 21 / 2= 21–< 23 / 3= ≧ 23 CC 代替:0= < 31 cm / 3= ≧ 31 cm |
MNA-SF のカットオフとスコアの読み方( 0–14 点)
MNA-SF は合計 0〜 14 点で判定します。12〜 14 点が「栄養良好」、8〜 11 点が「低栄養リスク」、0〜 7 点が「低栄養」です。特に 8 点と 12 点が境界になり、 0〜 11 点は “次のアクション” を必ずセットすると運用が止まりません。
スコアはあくまでスクリーニング結果です。陽性( 0〜 11 点 )は、体重・筋量・摂取量・炎症などを追加で評価し、介入の優先度と再評価間隔までセットにします。
MNA-SF 自動計算( 0–14 点 )
A〜 F の点数だけ選ぶと、合計と判定が自動表示されます(設問文は含めません)。
合計:— 点( 0–14 )
判定:—
次アクション:—
判定の目安(タップで開く)
12–14 点:栄養良好 / 8–11 点:低栄養リスク / 0–7 点:低栄養
| 合計点 | 判定 | 対応の例 |
|---|---|---|
| 12–14 | 栄養良好 | 定期的な再評価と予防的アドバイス(口腔・活動量・食習慣の見直し など) |
| 8–11 | 低栄養リスク | 摂取量確保(食形態/間食/ONS など)+嚥下/口腔の確認+活動量の処方を早期に開始 |
| 0–7 | 低栄養 | 管理栄養士と連携し、原因の整理と多職種での介入を優先(短い間隔で再評価) |
現場の詰まりどころ( “評価して終わり” を防ぐ)
MNA-SF は実施が簡単な分、運用で差が出ます。順位が上がりやすいポイントは、単なる手順説明ではなく、「迷いやすいところを決め打ちして標準化する」ことです。
ページ内:落とし穴( OK / NG ) / ページ内: 5 分フロー / 関連:栄養スクリーニング運用プロトコル
- 詰まり 1:「食事量低下」の根拠が曖昧 → 摂取量の目安( ◯ 割 )と原因(咀嚼/嚥下/悪心/疼痛 など)を併記
- 詰まり 2:BMI が取れない → CC 代替を既定ルールにし、条件(浮腫/ギプス)も備考に残す
- 詰まり 3:陽性の次が決まっていない → 連携先(栄養士/嚥下チーム/主治医)と再評価日を、その場で決めて記録
MNA-SF 評価でよくある落とし穴( OK / NG 早見)
| よくある NG | 何が起きる | OK(修正ポイント) | 記録のコツ |
|---|---|---|---|
| BMI が測れないので F を空欄 | 点数が欠測になり、再評価も崩れる | CC 代替で必ずどちらかを選択 | 「BMI 不可→ CC ◯ cm、条件を備考」 |
| 浮腫/ギプスでも CC 数値だけ記載 | 数値の意味が残らず、比較できない | 条件を併記し、条件が整ったら再測定 | 「浮腫あり/ギプスあり、再測定予定日」 |
| 陽性でも次の評価・介入につながらない | “評価して終わり” になる | 連携先・初期介入案・再評価日までセット | 「連携先+初期介入案+再評価日」 |
| 急性期の一時低下を長期低栄養と誤認 | 過介入/誤介入につながる | 経過と併せ、短い間隔で再評価 | 「状態変化の時系列+次回評価日」 |
| アルブミン等の採血を点数に組み込む | 尺度の前提が崩れる | 採血は補助情報として別枠で共有 | 「採血は補助情報として別欄に」 |
記録シート PDF(A4)と公式フォーム
現場では「採点したけど、根拠と再評価が残らない」が一番もったいないです。下の PDF は記録欄だけを A4 1 枚にまとめたシートなので、点数・根拠メモ・次アクションを 1 つの枠で揃えられます。
プレビューを表示(タップで開く)
採点の細目や原版は、公式のフォーム集から確認できます(版を揃えるだけでも採点ブレが減ります)。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
BMI が測れないときは、CC 代替で本当に大丈夫ですか?
実務では、身長・体重の実測が難しい場面(在宅/外来/ベッド上など)が少なくありません。その場合は CC 代替を使い、同じ条件で繰り返し測ることで経時変化を追いやすくなります。重要なのは、浮腫やギプスなど「測定条件」を備考に残し、条件が整ったタイミングで再測定できるようにしておくことです。
MNA-SF は何歳くらいの高齢者を対象に使うべきですか?
原著では高齢者を主な対象として開発されています。実務では回復期病棟・施設・在宅要介護高齢者など、低栄養がアウトカムに直結しやすい集団で特に有用です。対象集団に別の推奨ツールがある領域では、施設プロトコルに従ってください。
再評価はどのくらいの頻度で行えばよいですか?
急性期〜回復期では状態変化が速いので週 1 回程度、在宅/外来では 1〜 3 か月ごとを目安に、同じ条件で比較できるように実施します。陽性( 0–11 点 )や状態変化が大きい時期は、短い間隔での再評価が実務的です。
MNA-SF と Full MNA は、どのタイミングで切り替えますか?
まず MNA-SF で拾い上げ、陽性や境界で「より丁寧なアセスメントが必要」と判断したタイミングで Full MNA を追加します。チーム運用としては、スクリーニングで止まらないよう「誰が追加評価を担当するか」「再評価はいつか」まで、あらかじめ決めておくと安定します。
次の一手(行動)
MNA-SF を回し始めたら、次は “迷わない分岐” を 2 本だけ持つと運用が止まりません。
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
「評価の型」を作ると次は “環境要因” がボトルネックになりやすいです。共有の型ができたタイミングで、無料チェックシートで一度だけ棚卸ししておくと、手戻りが減ります。
無料チェックシートを確認する参考文献(一次情報・DOI/PubMed)
- Rubenstein LZ, Harker JO, Salvà A, et al. Screening for undernutrition in geriatric practice: developing the MNA-SF. J Gerontol A Biol Sci Med Sci. 2001;56(6):M366-M372. doi:10.1093/gerona/56.6.m366 PubMed
- Kaiser MJ, Bauer JM, Ramsch C, et al. Validation of the MNA-SF. J Nutr Health Aging. 2009;13(9):782-788. doi:10.1007/s12603-009-0214-7 PubMed
- MNA User Guide / Forms. Nestlé Health Science. Forms / Guide / Japanese
- Cederholm T, Jensen GL, et al. GLIM criteria for the diagnosis of malnutrition. Clin Nutr. 2019;38(1):1-9. doi:10.1016/j.clnu.2018.08.002 PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



