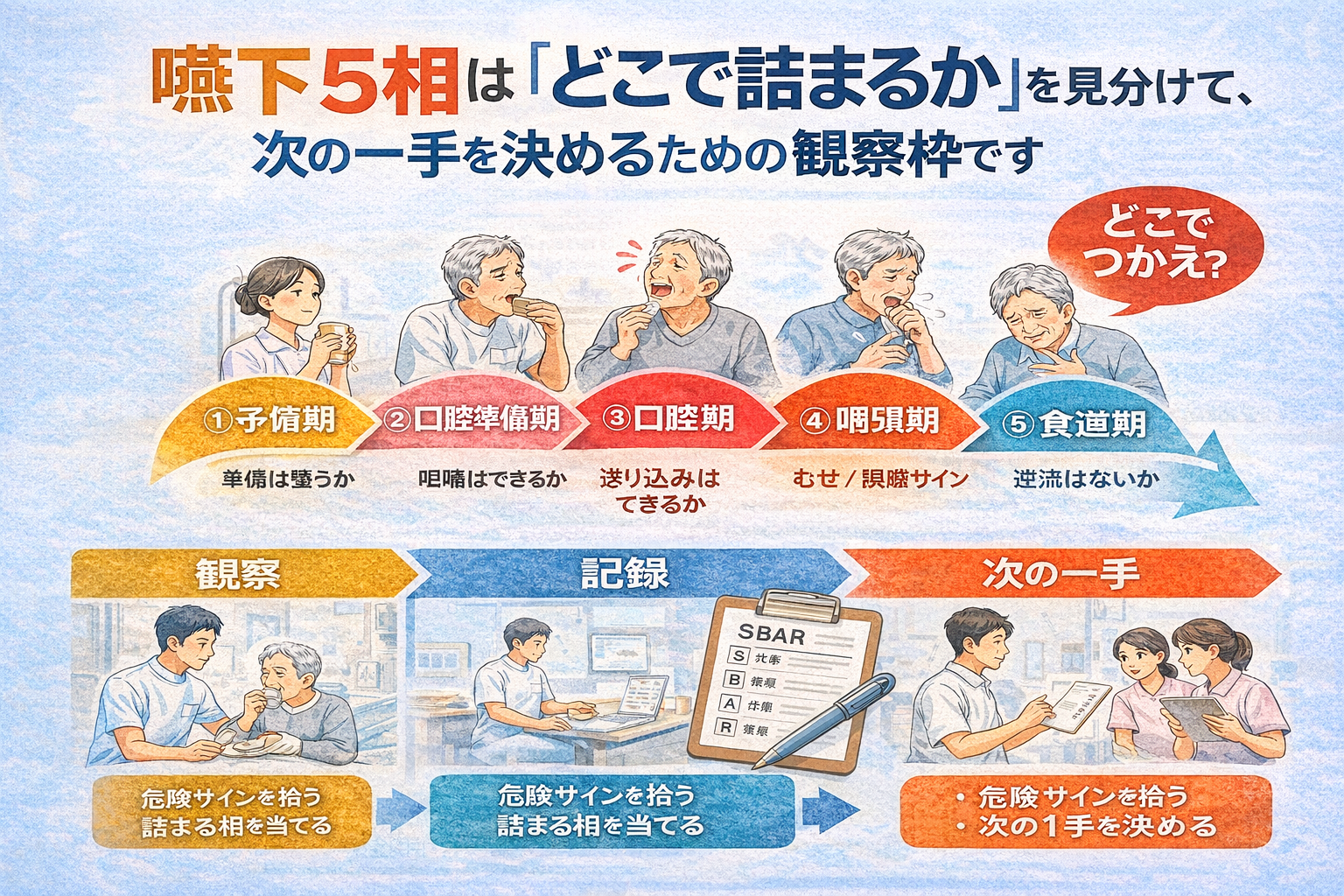
嚥下 5 相は「どこで詰まるか」を見分けて、次の一手を決めるための観察枠です
結論:嚥下 5 相の観察は、解剖学の暗記ではなく、危険サインを拾う → どの相で詰まりそうかを仮説化する → 次の一手を決めて申し送るための実務フレームです。 PT がベッドサイドで迷いやすいのは、「どこを見るか」より「どこで止めるか」「どう記録して次へ渡すか」です。本記事では、予備期(先行期)〜食道期を 安全確認・記録テンプレ・ SBAR まで 1 本化して整理します。
対象は、病棟・回復期・在宅で成人の摂食嚥下をみる PT / OT / ST / 看護師です。ここで決めるのは、今その場で試行してよいか、どの相が怪しいか、まず何を変えるか、誰に相談するかの 3 点です。 VE / VF の詳細手順や経口可否の最終決定を単独で行う記事ではありません。ベッドサイド観察の役割を明確にしつつ、所見を再評価につながる形で残せるようにします。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくい、適切なアセスメントの見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
このページで決まること / 決めないこと
検索意図を絞るために、本ページの役割を最初に固定します。 5 相を “説明するだけ” ではなく、観察の順番と記録の型をそろえることに集中します。
| 区分 | このページで扱うこと | このページで深掘りしないこと |
|---|---|---|
| 役割 | 5 相で所見を整理し、危険サイン・詰まり相・次の依頼を決める | VE / VF の詳細手順、食形態決定の最終判断、確定診断 |
| 対象場面 | 病棟・回復期・在宅の初期観察、再評価、申し送り | 検査室での詳細評価、専門職のみで完結する検査の解説 |
| 読後に決まること | 今やってよいか、どの相が怪しいか、まず何を変えるか、誰に相談するか | 経口可否の単独決定、嚥下障害の病型確定 |
5 分で回る:観察 → 仮方針 → 申し送り(最小フロー)
初回は「検査を増やす」より、順番と止めどころを固定したほうが安全に回ります。以下は、ベッドサイドで迷いにくい “ 最小セット ” です。
| 手順 | 見ること(最小) | 記録の型( 1 行 ) |
|---|---|---|
| ① 安全確認 | 意識・呼吸・座位保持・ SpO₂ / RR の変化、強い咳嗽、喘鳴 | 「安定 / 不安定(理由:〇〇)→ 本日は中止 / 条件調整」 |
| ② 予備期(先行期) | 注意・理解・食事姿勢の準備、口腔乾燥、口腔内の汚れ | 「指示理解:可 / 困難、口腔乾燥:あり / なし」 |
| ③ 口腔(準備〜送り込み) | 取り込み・咀嚼・食塊形成、口腔残留 / ポケット、送り込み遅延 | 「咀嚼:遅延、左頬ポケット:あり、口腔残留:あり」 |
| ④ 咽頭 | むせ / 湿性嗄声、嚥下後の呼吸変化、喀出のしやすさ | 「嚥下後:湿性嗄声(+)、 SpO₂ 低下(-)」 |
| ⑤ 食道(疑い) | つかえ感・逆流感・食後の咳、食後姿勢での変化 | 「食後に咳 / 逆流感:あり → 食後姿勢・医師相談」 |
| ⑥ 仮方針 | 姿勢・一口量・ペース・形態の “ まず 1 つ ” を決める | 「一口量↓+頸部前屈で様子、 1 週後に同条件で再評価」 |
| ⑦ 申し送り | 危険サイン / 詰まり相 / 次の依頼 | 「咽頭期サイン(+)→ ST 相談、 VE / VF 検討」 |
まず安全確認:中止・慎重判断(ここで迷わない)
嚥下観察では “ 実施しない判断 ” も評価の一部です。中止や条件変更の理由を記録に残せる形にしておくと、チームで判断を共有しやすくなります。
| 区分 | 中止・中断の目安(例) | 次の一手(例) | 記録フレーズ(例) |
|---|---|---|---|
| 呼吸・循環 | 強い呼吸困難、吸気性喘鳴、明らかな酸素化低下、強い咳嗽が止まらない | 体位調整、吸引や呼吸管理を優先、医師 / 看護へ即共有 | 「呼吸不安定のため本日は中止( RR 上昇、喘鳴 )」 |
| 意識・理解 | 指示理解が難しく、注意が保てず誤嚥リスクが高い | 環境調整(刺激↓)、短い声かけ、時間帯変更 | 「注意持続困難のため条件調整して再実施」 |
| 体位 | 端座位が崩れる、頸部 / 体幹が保持できず食事姿勢が作れない | ポジショニング、クッション追加、食前の座位練習 | 「座位保持困難 → 体幹支持を追加して再評価」 |
| 口腔 | 著明な乾燥、口腔内の汚れ、義歯不適合で前段階が崩れている | 口腔ケア、義歯調整の相談、食形態の再検討 | 「口腔乾燥(+)のため口腔ケア後に再評価」 |
5 相で “詰まり相” を当てる:観察 → 次アクションの早見表
まず全体像を 1 枚でつかみたい場合は、下の早見図から見ると流れを押さえやすくなります。図版でざっくり掴んだあとに、表で観察サインと次の一手を確認すると、臨床で使いやすい形に落とし込みやすいです。
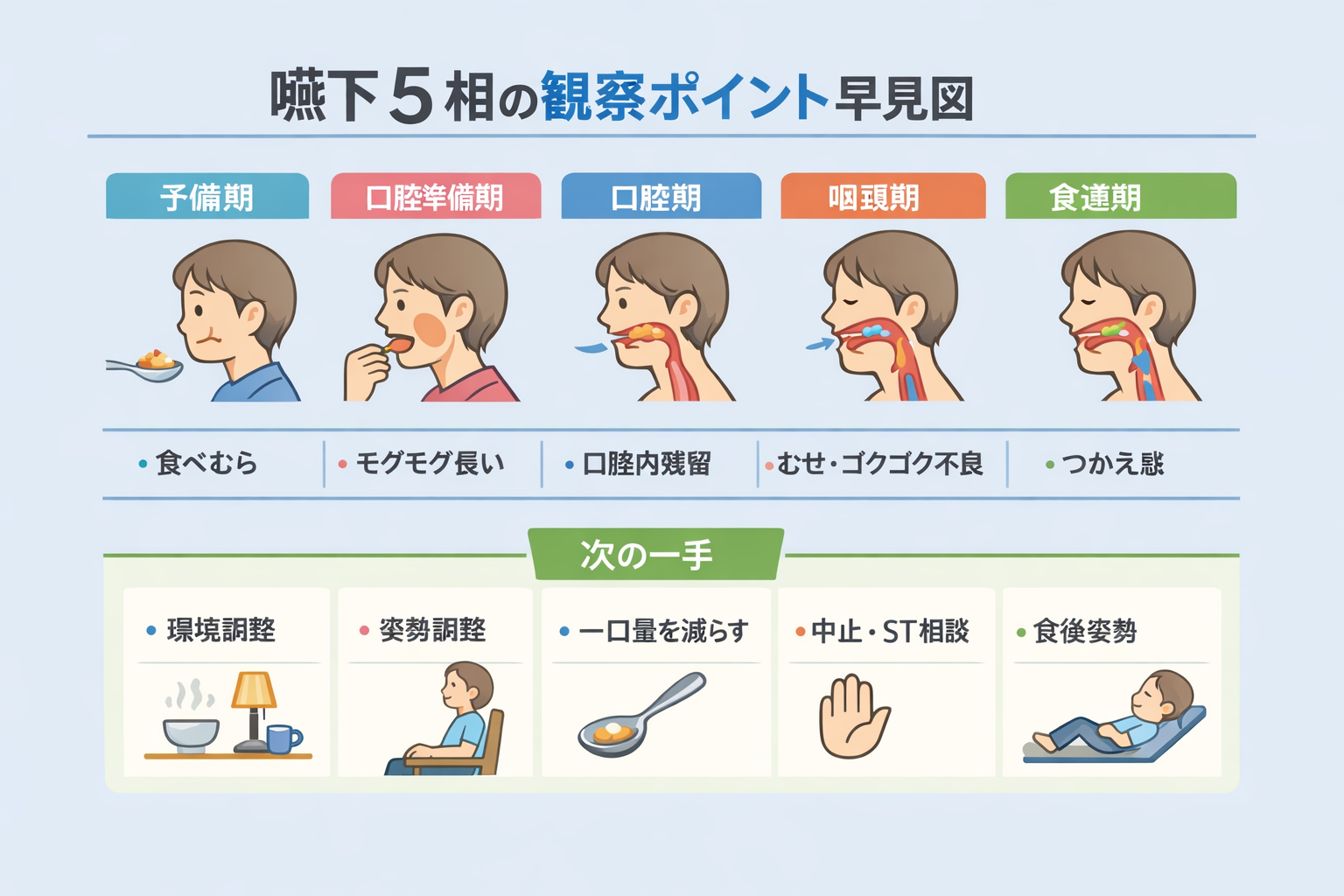
5 相に割り振る目的は、定義を言えるようになることではなく、どこで止まり、何を優先して変えるかをそろえることです。 PT が拾いやすいサインを、次アクションまでセットで整理します。
| 相 | 主な役割 | 拾いやすいサイン(例) | 次の一手(例) |
|---|---|---|---|
| 予備期(先行期) | 認知・注意・準備(食べる “ 構え ”) | 食事への無関心、注意が逸れる、指示理解が不十分 | 環境調整、声かけの統一、時間帯変更、見守り強化 |
| 口腔準備期 | 取り込み・咀嚼・食塊形成 | 咀嚼遅延、片側咀嚼、頬ポケット、食塊形成不良 | 姿勢 / ポジショニング、形態調整、一口量とペースの統一 |
| 口腔期 | 舌で後方送球(送り込み) | 送り込み遅延、口腔残留、反復嚥下、前漏れ | 一口量↓、粘度調整、口腔内残留の確認ルール化 |
| 咽頭期 | 嚥下反射・喉頭挙上・気道閉鎖 | むせ、湿性嗄声、嚥下後の呼吸変化、喀出困難 | 中止判断の徹底、姿勢調整、 ST 相談、必要なら VE / VF 検討 |
| 食道期 | 食道蠕動・胃への搬送 | つかえ感、逆流感、食後の咳、胸部不快 | 食後姿勢保持、量とタイミング調整、医師(消化器)相談 |
相別の観察ポイント(短く:記録に落とすため)
予備期(先行期):準備が整うか
予備期は、嚥下そのものの前に「食べる準備ができているか」をみる段階です。 PT は、座位保持・注意の持続・食具へ向かう反応を押さえるだけでも、後の相のリスクをかなり整理できます。
記録は「指示理解」「集中」「口腔乾燥」「食事姿勢」を固定フレーズ化すると再評価が回ります(例:「指示理解:可、注意:散漫、口腔乾燥:あり、端座位:要支持」)。
口腔準備期:取り込み・咀嚼・食塊形成
口腔準備期は、咀嚼と食塊形成が中心です。片側の頬ポケット、食塊の散在、咀嚼テンポの遅れは、ベッドサイドでも拾いやすいサインです。義歯の適合や口腔内の清潔度もここに影響します。
PT は、まず姿勢(体幹・頭頸部)と一口量・ペースを整え、咀嚼の左右差や疲労の出方を同じ条件で追います。
口腔期:送り込み(後方送球)
口腔期は、舌で咽頭へ送る段階です。送り込み遅延、口腔残留、反復嚥下の有無を、食形態と一口量の条件とセットで記録します。
「どこに残るか(舌背 / 口腔底 / 頬)」を一言で残しておくと、次回も同条件で比較しやすくなります。
咽頭期:気道防御(ここが最優先)
咽頭期は誤嚥リスクに直結します。むせがなくても湿性嗄声や呼吸変化が出ることがあるため、危険サインが出たら “ 続けない ” 判断が重要です。
記録は「むせ」「湿性嗄声」「呼吸( RR / SpO₂ の変化 )」「喀出の可否」を固定し、異常があれば ST / 医師へ相談できる形にします。
食道期:食後に出るサインを拾う
食道期は、食事中より “ 食後 ” にサインが出やすい相です。つかえ感、逆流感、食後の咳、胸部不快があれば、食後姿勢や摂取量・タイミングを見直し、必要に応じて医師へ相談します。
「食後 5〜10 分で咳(+)」「逆流感(+)」のように時間を添えると共有しやすくなります。
記録テンプレ:条件 → 所見 → 解釈 → 次の一手 → 再評価条件
スコアではなく、条件と次にやることまでを 1 セットで残すと再評価が回ります。 “ 何が起きたか ” だけで終わらせず、“ 何を変えるか ” まで書くのがコツです。
| 枠 | 書く内容(最小) | 例(コピペ) |
|---|---|---|
| 条件 | 姿勢、食形態、一口量、介助、時間帯 | 「端座位(体幹支持あり)、一口量小、ペースゆっくり」 |
| 所見 | 相別サイン(予備 / 口腔 / 咽頭 / 食後) | 「左頬ポケット(+)、口腔残留(+)、湿性嗄声(-)」 |
| 解釈 | 詰まり相の仮説( 1 行 ) | 「口腔準備〜口腔期で残留が目立つ」 |
| 次の一手 | まず 1 つだけ変える(姿勢 / 量 / 形態) | 「一口量↓+口腔内確認を徹底、必要時 ST 相談」 |
| 再評価条件 | いつ、同条件で何を見るか | 「 1 週後:同姿勢・同一口量で残留と声を再確認」 |
記録シート PDF
ベッドサイドでそのまま使えるように、嚥下 5 相の観察フロー記録シートを用意しました。安全確認、詰まり相の整理、最小観察、方針 / 再評価、 SBAR 申し送りまでを 1 枚で書ける構成です。
プレビューを開く
申し送り( SBAR ): 30 秒で伝える “一文”
連携は長文より、同じ型のほうが強いです。危険サイン / 詰まり相 / 依頼内容を揃えると、 ST / 看護 / 医師へ渡す情報がぶれにくくなります。
| 要素 | 書くこと | 例 |
|---|---|---|
| S | 困りごと / 変化 | 「食後に咳込みが増えた」 |
| B | 背景(疾患・呼吸・姿勢) | 「端座位は要支持、口腔乾燥あり」 |
| A | 観察所見(相+危険サイン) | 「口腔残留(+)、湿性嗄声(±)、食後咳(+)」 |
| R | 依頼 / 次の判断 | 「 ST 評価を相談、必要なら VE / VF 検討」 |
現場の詰まりどころ:よくある失敗と対策
嚥下は “ できること ” を増やすほど、観察条件がばらついて比較しにくくなります。全体の順番から迷う場合は、嚥下評価フローに戻って「安全確認 → スクリーニング → 5 相観察 → 必要時 VE / VF 」の位置づけを確認すると整理しやすいです。
ここでは、このページで最も起きやすい “ 観察はしたのに次へつながらない ” 失敗を絞って整理します。
| 失敗 | なぜ起きる | 対策(最小) | 記録ポイント |
|---|---|---|---|
| 毎回、条件が違う | 姿勢・一口量・介助が日替わりになる | 「条件」欄を固定(姿勢 / 量 / 介助) | 条件が同じかを先に書く |
| むせだけで判断する | 不顕性誤嚥や湿性嗄声を見落とす | 声(湿性)と呼吸変化をセットで観察 | むせ(±)+声+ RR / SpO₂ |
| 観察所見が “ 感想 ” になる | 相(どこで)に紐付いていない | 5 相に割り振って 1 行で仮説化 | 「詰まり相:〇〇」 |
| 申し送りが長くて伝わらない | 要点(危険 / 相 / 依頼)が混ざる | SBAR の型で 30 秒にする | S / B / A / R を分ける |
| 試行を続けすぎる | 止めどころが曖昧で「もう一口だけ」が増える | 中止条件を先に確認し、危険サインが出たら続けない | 中止理由と次の依頼をセットで残す |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 5 相と 5 期は同じ意味ですか?
A. 実務ではほぼ同じ枠組みを指して使われることが多く、先行期(予備期)→口腔準備期→口腔期→咽頭期→食道期の流れを整理するためのモデルです。本記事では「観察に使う枠」として 5 相と表現していますが、検索上は 5 期で探されることも多いため、両方を意識して読むと迷いません。
Q2. 5 相で見ても、結局どこが悪いか決めきれません
A. 初回は “ 決めきる ” より、詰まりそうな相を 1 つに仮置きして、条件を固定して再評価できる形にするのが優先です。迷ったら「安全(咽頭期サイン)を否定できるか」「口腔内残留が目立つか」「食後サインが出るか」の 3 点に絞ると整理しやすくなります。
Q3. むせがないので大丈夫ですか?
A. むせは重要なサインですが、むせがなくても湿性嗄声や呼吸変化が出ることがあります。声(湿性)と呼吸の変化をセットで観察し、危険があれば中止して ST / 医師へ相談できる形で共有します。
Q4. 食道期っぽいとき、 PT は何をすればいいですか?
A. つかえ感や逆流感、食後の咳が続く場合は、食後姿勢(上体挙上)や摂取量・タイミングの調整を提案しつつ、医師へ相談するための材料として “ いつ・どの場面で・どの程度 ” を記録に残します。
Q5. 記録はどこまで書けば十分ですか?
A. 最低限は、条件・所見・解釈・次の一手・再評価条件の 5 点です。相の名前だけを書くより、「同じ条件で次回比較できるか」を基準にすると、記録の質が安定します。
次の一手(同ジャンル)
参考文献
- Matsuo K, Palmer JB. Anatomy and physiology of feeding and swallowing: normal and abnormal. Phys Med Rehabil Clin N Am. 2008;19(4):691-707. doi: 10.1016/j.pmr.2008.06.001 (PubMed: 18940636)
- Matsuo K, Palmer JB. Coordination of mastication, swallowing and breathing. Jpn Dent Sci Rev. 2009;45(1):31-40. doi: 10.1016/j.jdsr.2009.03.004 (PubMed: 20161022)
- Cichero JAY, Lam P, Steele CM, et al. Development of International Terminology and Definitions for Texture-Modified Foods and Thickened Fluids Used in Dysphagia Management: The IDDSI Framework. Dysphagia. 2017;32(2):293-314. doi: 10.1007/s00455-016-9758-y (PubMed: 27913916)
- Yang S, Park JW, Min K, et al. Clinical Practice Guidelines for Oropharyngeal Dysphagia. Ann Rehabil Med. 2023;47(Suppl 1):S1-S26. doi: 10.5535/arm.23069 (PubMed: 37501570)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下