認知症ケア加算 1 / 2 / 3 の違い【比較・使い分け】|施設基準を “病院の現実” で選ぶ
認知症ケア加算は「 1 が最強、 2 / 3 は下位互換」と単純化するより、病院の体制(人員・研修・運用)に合わせて “取り切れる区分” を選ぶ制度です。実務で迷いやすいのは、加算 1 のチーム型を組めるか、それとも病棟運用で回す加算 2 / 3 が現実的かという点です。
本記事は、施設基準の差を比較表で固定し、監査で弱くなりやすいポイント(研修・ラウンド・記録)まで含めて、選定判断を迷わない形に整理します。
同ジャンルで回遊:まず総論を押さえると、院内での優先順位が決めやすくなります。
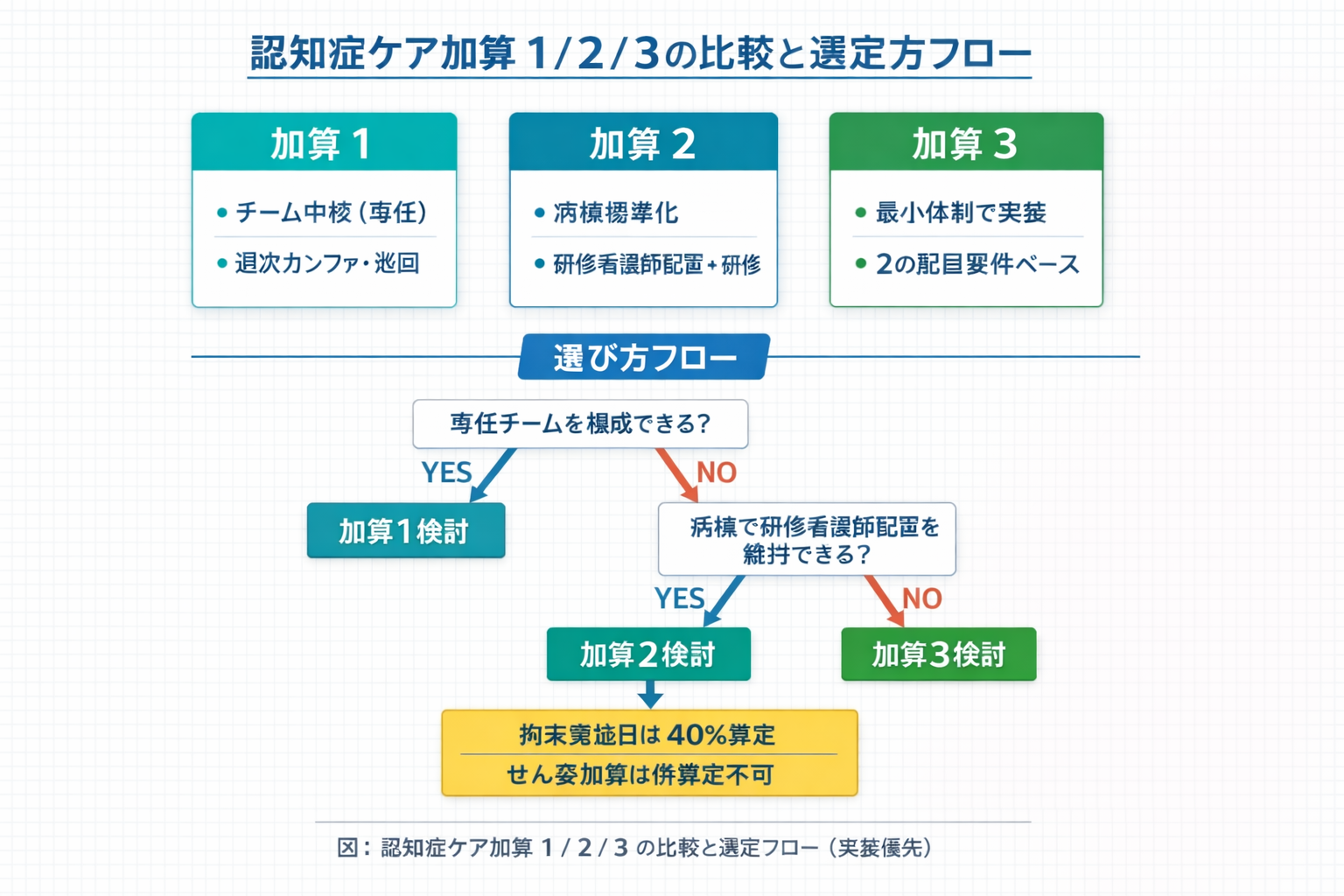
結論:選び方は “チームを組めるか” と “病棟で回せるか” の 2 軸
加算 1は、専任職種で構成する認知症ケアチームを中核に、週次カンファや病棟巡回を回して質改善を進める設計です。院内の相談窓口として機能しやすく、運用が定着すると効果が出やすい区分です。
加算 2 / 3は、病棟での看護計画・ケアを標準化して回す設計です。研修看護師の配置、手順書、せん妄対策、院内研修を崩さず運用できるかが分岐点になります。
認知症ケア加算 1 / 2 / 3 の違い|施設基準 1 表まとめ
まず “違い” を 1 表で固定します。スマホでは表を左右にスクロールできます。
| 比較項目 | 加算 1 | 加算 2 | 加算 3 |
|---|---|---|---|
| 基本コンセプト | 院内の認知症ケアチームを中核に質を上げる | 病棟運用を標準化し、助言・研修で横展開する | 小規模でも回せる必要最小限の体制を整える |
| 中核体制 | 認知症ケアチーム(専任医師+専任看護師+専任 MSW / 精神保健福祉士 等) | 専任の常勤医師 または 専任の常勤看護師(経験+研修) | 専任医師 / 専任看護師は必須ではない(研修配置・運用は必須) |
| 病棟の研修看護師配置 | チーム専任看護師が中心(原則 週 16 時間以上チーム業務) | 原則、全病棟(除外あり)に研修看護師を 3 名以上配置 | 加算 2 の 3 名以上配置要件を満たす |
| ラウンド/カンファ | 週 1 回程度のカンファ、週 1 回以上の病棟巡回等 | 定期把握・助言を中心に運用 | 簡便でも可。記録と研修で担保 |
| マニュアル | 院内運用手順を整備(推奨) | 必須(身体的拘束基準・鎮静目的薬物の適正使用等を含む) | 必須(同左) |
| せん妄チェックリスト | せん妄リスク確認とハイリスク対策を運用に組み込む | 必須(リスク因子確認+ハイリスク対策チェックリスト) | 必須(同左) |
| 院内研修 | 定期実施で病棟全体へ浸透 | 年 1 回以上の研修/事例検討会等 | 年 1 回以上の研修/事例検討会等 |
| 身体的拘束を実施した日 | 所定点数の 40 % で算定 | ||
| 同時算定(注意) | 認知症ケア加算を算定した場合、せん妄ハイリスク患者ケア加算は別に算定不可 | ||
使い分けの判断基準|院内の “現実” で決める
選定は理想より実装です。次の 3 点で決めるとブレにくくなります。
① チームを “専任” で組めるか
加算 1は、専任医師・専任看護師・退院調整経験のある MSW 等によるチーム型です。組成できるなら、相談対応と横展開が強くなり、質改善を仕組み化しやすくなります。
② 病棟ごとの “研修配置” を担保できるか
加算 2 / 3は、病棟側での配置・教育体制が要です。人員が逼迫する場合は、まず配置要件の充足可否を先に判定し、届出後も維持可能かを確認します。
③ “記録が残る運用” を 1 本化できるか
どの区分でも、監査で弱いのは「実施しているが説明できない」状態です。ラウンド・助言・研修・評価をテンプレ 1 枚に集約し、継続性が見える記録へ統一します。関連:総論のセルフチェックを見る
現場の詰まりどころ|“やっているのに通らない” を先に潰す
詰まりは次の 3 つに集約できます。ここではページ内で解決できる導線に絞ります。
よくある失敗|原因→対策を “運用の型” に落とす
「制度理解はあるのに通りづらい」ケースは、記録と運用の断絶で起こることが多いです。
| 失敗パターン | 起きる理由 | 対策(型) | 記録ポイント |
|---|---|---|---|
| 研修実施はあるが、対象・内容が曖昧 | 参加者・テーマ・改善反映が残らない | 年 1 回以上を固定し、事例検討とセットで運用 | 日時/参加者/テーマ/次回課題 |
| ラウンド・助言が口頭で終わる | 担当・期限・評価が不明で継続性が見えない | 提案→担当→期限→結果を同一テンプレに記録 | 提案内容/担当者/期限/再評価 |
| せん妄対策が別運用で分断 | 認知症ケアと記録系統が分かれる | 入院早期リスク確認を同一枠で統合 | リスク因子/対策実施/効果確認 |
| 身体的拘束の経過記録が薄い | 開始・解除・必要性・解除検討が追跡できない | 毎日追える形式に統一し、解除検討の痕跡を残す | 開始日/解除日/必要性/解除検討 |
監査セルフチェック|不足が一瞬で分かる最小セット
監査対応は説明の巧拙より、基準の充足と記録の一貫性が要です。最小セットで確認できる形にします。
| チェック項目 | 加算 1 | 加算 2 | 加算 3 | 院内で揃えるもの(例) |
|---|---|---|---|---|
| 体制(中核者) | 認知症ケアチーム(専任医師+専任看護師+専任 MSW 等) | 専任医師 または 専任看護師(経験+研修) | 必須ではない | 辞令/勤務実態/研修修了の根拠 |
| 病棟の研修看護師配置 | 運用に必要数 | 原則 全病棟に 3 名以上(除外病棟あり) | 同左 | 名簿/配置表/研修修了証一覧 |
| ラウンド・助言運用 | 病棟巡回・相談対応を週次で実施 | 定期把握・助言が実施されている | 研修・記録で担保できている | ラウンド記録/助言記録/改善ログ |
| マニュアル | 推奨 | 必須 | 必須 | 拘束基準/鎮静薬適正使用/対応手順 |
| せん妄チェックリスト | 運用へ組み込み | 必須 | 必須 | リスク因子確認/ハイリスク対策チェック |
| 院内研修(年 1 回以上) | 定期実施 | 必須 | 必須 | 開催記録/出席記録/議事録 |
届出と様式|どの様式を使うかを先に固定
届出様式は、加算 1 と加算 2 / 3 で異なります。先に様式を固定すると、準備書類の迷いが減ります。
- 加算 1:様式 40 の 10(届出添付書類)
- 加算 2 / 3:様式 40 の 11(届出添付書類)
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
加算 1 が難しい場合、加算 2 / 3 は妥協ですか?
妥協ではなく設計思想の違いです。加算 1 はチーム型、加算 2 / 3 は病棟標準化型です。院内体制に合う区分を選び、継続運用できることを優先する方が実務的です。
身体的拘束を実施した日の算定はどうなりますか?
身体的拘束を実施した日は、所定点数の 40 % で算定となります。開始・解除・必要性・解除検討の記録を日次で追える形にしておくと運用が安定します。
せん妄ハイリスク患者ケア加算と併算定できますか?
認知症ケア加算を算定した場合、せん妄ハイリスク患者ケア加算は別に算定できません。実務上は、せん妄対策を認知症ケア運用に統合して記録分断を防ぐことが有効です。
PT はどこで貢献すると効果的ですか?
PT は離床・移動・活動性・環境調整などの非薬物介入を具体化しやすい職種です。カンファで提案を「担当・期限・評価」まで落とし込むと、チーム成果が可視化しやすくなります。
次の一手|運用を整える → 共有の型を作る → 環境も点検する
参考文献
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



