認知症患者の離床が進まないときは「 BPSD 以外」を先に外すと整理しやすい
認知症患者の離床が進まない場面では、「拒否がある」「不穏だから難しい」とまとめてしまうと、原因の切り分けが遅れやすくなります。実際には、疼痛、便秘・尿閉、感染、脱水、眠気、せん妄、薬剤、環境の不一致など、離床を止める要因が重なっていることが少なくありません。まずは「何が起きているか」を症状名ではなく要因で分けることが、病棟での次の一手につながります。
この記事では、認知症患者の離床停滞をどう見立て、どこまで進め、何を記録に残すかを実務ベースで整理します。なお、 BPSD の全体像や観察・尺度の基本から確認したい場合は、 BPSD 評価の進め方を先に押さえておくと、今回の内容がつながりやすくなります。
離床が進まないときの確認チェックシート
認知症患者の離床停滞は、原因を 1 つに決め打ちせず、「身体要因」「せん妄・覚醒」「 BPSD 」「薬剤」「環境」のどこに詰まりがあるかを短時間で整理する方が実務では回しやすいです。そこで、病棟でそのまま使いやすいように、確認項目と申し送り欄を 1 枚にまとめたチェックシートを用意しました。
印刷して使いたい方は、下のボタンから開けます。プレビューも付けているので、記事を読みながらレイアウトを確認したい場合にも使いやすい形です。
PDF プレビューを表示する
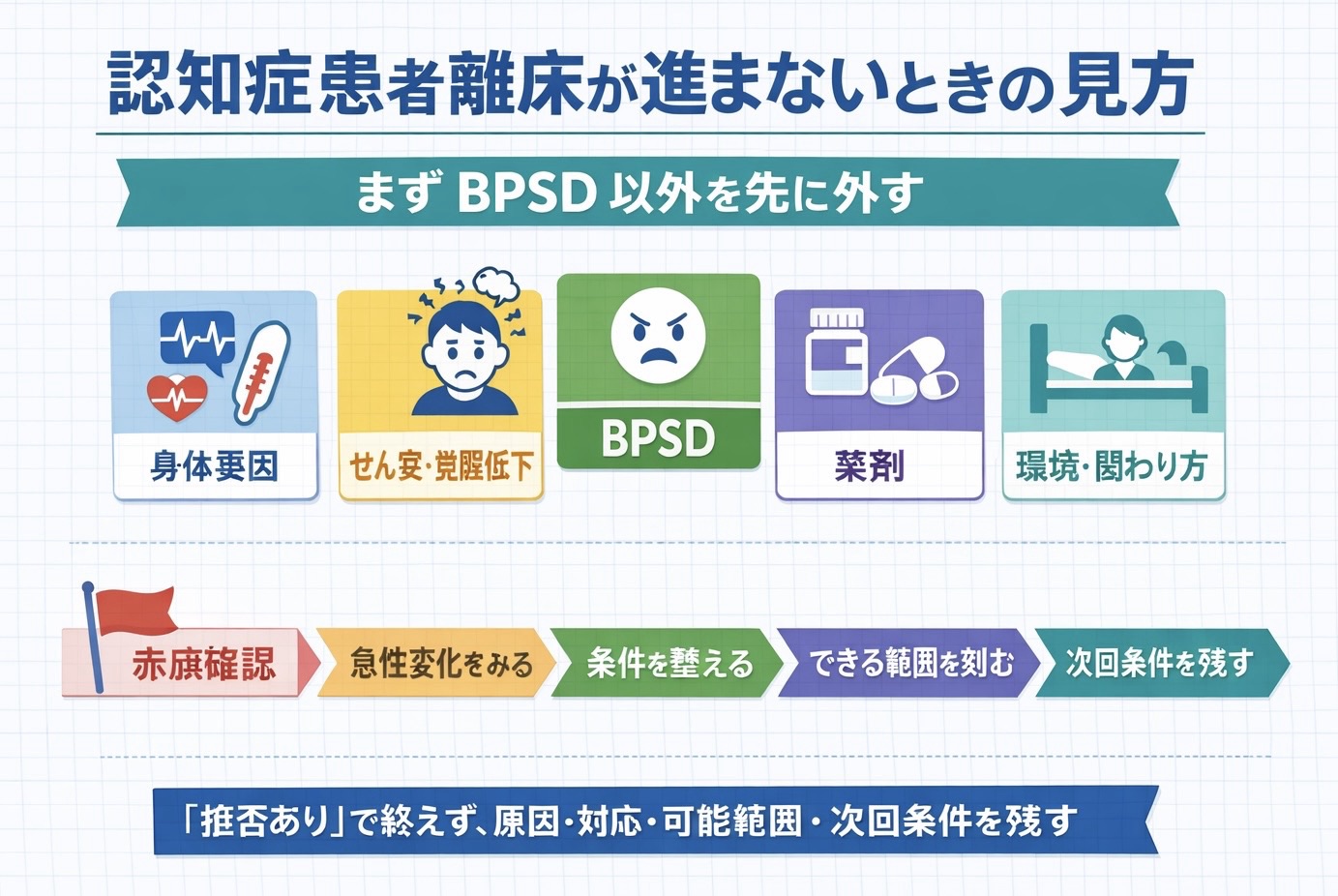
離床が進まない原因は 5 つに分けて見ると迷いにくい
認知症患者の離床停滞は、 1 つの原因だけで説明できないことが多いです。特に病棟では、身体要因と環境要因が重なった結果として「拒否」「不穏」「眠っていて動けない」という見え方になります。最初に大きく 5 群へ分けて考えると、評価がぶれにくくなります。
図版で全体像をつかんだうえで本文を読むと、どこから確認すべきかが整理しやすくなります。まずは身体要因やせん妄を外し、そのうえで BPSD や環境要因を見直す流れが実務的です。
スマホでは表を横スクロールできます。
| 原因群 | よくある見え方 | 最初に確認したいこと |
|---|---|---|
| 身体要因 | 痛がる、顔をしかめる、動き始めだけ拒否する、表情が硬い | 疼痛、便秘、尿閉、発熱、呼吸苦、脱水、低酸素の有無 |
| せん妄・覚醒低下 | 午前と午後で差が大きい、ぼんやりして反応が遅い、急に落ち着かない | 急性変化、注意の保ちにくさ、睡眠覚醒の乱れ、前日との違い |
| BPSD | 介助を嫌がる、怒る、訴えが多い、拒否が場面依存で出る | 誘因、関わり方、時間帯、相手、場所、未充足ニーズ |
| 薬剤 | 眠気が強い、ふらつく、日中の反応が鈍い | 鎮静系薬剤、抗コリン作用、開始・増量・変更の有無 |
| 環境・関わり方 | 担当者で反応が違う、場所で拒否が変わる、声かけで動ける | 説明の量、手順の速さ、見通しの提示、トイレや食事とのタイミング |
ここで重要なのは、「認知症だから拒否が出る」と結論づけないことです。特に、急に離床が止まった、日内変動が大きい、昨日までできていたことが急に難しくなった、という場合は、 BPSD より先に身体要因やせん妄を疑う方が実務的です。
病棟で最初に確認する最小チェック
忙しい病棟では、詳細な尺度より先に「今この場で何を外すか」が重要です。離床停滞の初回確認は、まず 5 項目に絞ると回しやすくなります。
チェックシートを使う場合も、最初から欄をすべて埋めようとするより、バイタル、疼痛、排泄、覚醒、前回との差の 5 点を先に確認すると、その後の判断がぶれにくくなります。
| 確認項目 | 見るポイント | 離床判断へのつながり |
|---|---|---|
| バイタル | SpO2 、脈拍、血圧、呼吸数、発熱 | 循環・呼吸の安全線を先に確認する |
| 疼痛 | 安静時と動作時で差があるか、表情や防御反応 | 「拒否」ではなく「痛くて動けない」を拾う |
| 排泄 | 最終排便、尿意、腹部不快、トイレ訴え | 便秘・尿閉の見逃しを減らす |
| 覚醒・注意 | 呼名反応、指示理解、視線、日内変動 | 低活動型せん妄や過鎮静を拾う |
| 前回との差 | 昨日までの可否、時間帯、担当者差 | 急性変化か慢性的な難しさかを分ける |
離床可否を決める 5 分フロー
離床の判断は、実施か中止かの二択ではなく、どこまでなら安全に進められるかで決める方が現場では使いやすいです。赤旗を外し、条件を整え、できる範囲を小さく刻む流れにすると、スタッフ間のずれも減らしやすくなります。
特に認知症患者では、歩行まで進めるかどうかより、「今日は端座位まで」「トイレ移乗まで」「午後に再挑戦」など、上限を切って共有する方が実務的です。
| 段階 | 確認すること | 判断の目安 |
|---|---|---|
| 1 | 赤旗を外す | 発熱、呼吸苦、著明な循環変動、急な意識変化、強い疼痛があれば医学的対応を優先 |
| 2 | 急性変化かを見る | 昨日までできていたのに急に難しくなった場合は、せん妄、感染、薬剤、脱水などを優先 |
| 3 | 条件を整える | 排泄後、鎮痛後、食後を避ける、説明を短くする、見通しを先に伝える |
| 4 | できる範囲を刻む | ベッド上運動、端座位、立位、トイレ移乗、病棟内歩行の順で上限を決める |
| 5 | 次回条件を残す | 午後が良い、排泄後は進みやすい、 2 人介助で立位まで可などを記録する |
カルテ・申し送りに残す記録の型
離床停滞を「拒否あり」で終えると、次の担当者が同じところで止まりやすくなります。記録は、原因・対応・可能範囲・次回条件の 4 点を 1 行で残すと共有しやすいです。
PDF の下段メモ欄も、この 4 点を短く残す使い方にすると運用しやすくなります。長文で経過を書くより、「何が原因で」「何を整え」「どこまでできて」「次はどうするか」を先に残す方が、病棟では実用的です。
記録例 1
午前は眠気強く指示理解不十分。 SpO2 は安定。排便 3 日なし、腹部不快あり。午後、排泄介助後は端座位 5 分可。
記録例 2
離床前に右膝痛を訴え、立ち上がりで拒否。安静時は表情落ち着く。鎮痛後はトイレ移乗まで可。歩行は本日見送り。
記録例 3
不穏が強いが、手順を 1 つずつ提示すると受け入れ改善。担当者交代後は立位保持 30 秒可。次回も短い声かけで実施予定。
現場の詰まりどころ
離床が進まない認知症患者では、評価よりも「見え方のずれ」で詰まりやすいです。よくある詰まりどころを先に整理しておくと、チームで判断をそろえやすくなります。
特に、「今日は無理だった」という結果だけが残ると、離床の難しさが固定化しやすくなります。原因の切り分けと条件の再現ができる記録に変えることが、実は最も効果的な介入です。
| 詰まりどころ | ありがちな解釈 | 見直したいポイント |
|---|---|---|
| 拒否が強い | 認知症だから仕方ない | 疼痛、排泄、不快感、説明不足、時間帯の影響を確認する |
| 眠っていて動けない | 今日は休ませるしかない | 薬剤、低活動型せん妄、夜間睡眠、覚醒しやすい時間帯を確認する |
| スタッフで評価が違う | 相性の問題 | 声かけ、順序、介助量、開始時間の条件をそろえる |
| 昨日と今日で差が大きい | 気分の問題 | 急性変化、感染、脱水、便秘、薬剤変更の有無を見る |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
離床を嫌がるときは、まず BPSD を疑えばよいですか?
最初から BPSD と決めるより、疼痛、便秘・尿閉、感染、脱水、低酸素、眠気、急性の意識変化を先に外す方が安全です。特に、昨日までできていたのに急に離床が進まなくなった場合は、急性要因の確認を優先した方が実務的です。
不穏がある日は離床を中止した方がよいですか?
不穏があること自体で一律に中止とは限りません。赤旗がなければ、端座位まで、トイレ移乗まで、病室内立位までなど、上限を小さく区切って実施できることがあります。中止か実施かではなく、どこまでなら安全に進められるかで考えると判断しやすくなります。
記録はどこまで詳しく書くべきですか?
長文よりも、「原因」「対応」「可能範囲」「次回条件」の 4 点が残る方が実用的です。たとえば「排泄後は端座位可」「午後は受け入れ良好」「鎮痛後に立位まで可」といった再現可能な条件を短く残すと、チームで活かしやすくなります。
家族にはどのように説明すればよいですか?
「認知症だから動けない」と伝えるよりも、「今日は痛みと便秘が影響していて、まずそこを整えたうえで端座位まで進めた」のように、原因とできた範囲を具体的に伝える方が納得を得やすいです。離床の目標も、歩行ではなく「トイレ移乗を安定させる」など生活目標で共有すると伝わりやすくなります。
次の一手
離床が進まない認知症患者をみるときは、単発の拒否ではなく、老年症候群の一部として整理すると全体像がつかみやすくなります。全体像から見直したい方は老年症候群ハブ、 BPSD の基本フローを押さえたい方は BPSD 評価の進め方、退院支援の流れまでつなげたい方は退院支援パスの進め方もあわせてご覧ください。
参考文献
- Kales HC, Gitlin LN, Lyketsos CG. Assessment and management of behavioral and psychological symptoms of dementia. BMJ. 2015;350:h369. DOI / PubMed
- Sampson EL, White N, Lord K, Leurent B, Vickerstaff V, Scott S, et al. Pain, agitation, and behavioural problems in people with dementia admitted to general hospital wards: a longitudinal cohort study. Pain. 2015;156(4):675-683. DOI / PubMed
- Molony SL, Kolanowski A, Van Haitsma K, Rooney KE. Person-Centered Assessment and Care Planning. Gerontologist. 2018;58(Suppl 1):S32-S47. DOI / PubMed
- Warren A. Behavioral and Psychological Symptoms of Dementia as a Means of Communication: Considerations for Reducing Stigma and Promoting Person-Centered Care. Front Psychol. 2022;13:875246. DOI / PubMed
- Marcantonio ER. Delirium in Hospitalized Older Adults. N Engl J Med. 2017;377(15):1456-1466. DOI / PubMed
- Freeman H, Martin RC, Whittington C, Zhang Y, Osborne JD, O’Leary T, et al. Delirium Mediates Incidence of Hospital-Associated Disability Among Older Adults. J Am Med Dir Assoc. 2023;24(4):533-540.e9. DOI / PubMed
- Shi T, Xu Y, Li Q, Zhu L, Jia H, Qian K, et al. Association between pain and behavioral and psychological symptoms of dementia (BPSD) in older adults with dementia: a systematic review and meta-analysis. BMC Geriatr. 2025;25(1):100. DOI / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



