- BPSD 評価の進め方(結論):先に原因を外し、同条件で再評価します
- BPSD 評価の全体像( 5 ステップ )
- BPSD 評価フロー記録シートをダウンロード
- ステップ 0:まず外す( せん妄・疼痛・感染・便秘・薬剤 )
- ステップ 1:情報収集( 誰から・何を・いつ聞くか )
- ステップ 2:観察を ABC でログ化( 再現性を作る )
- ステップ 3:尺度を選ぶ( 優先度と変化を見える化する )
- ステップ 4:介入を当てる( A / B / C のどこを変えるかで決める )
- ステップ 5:再評価( 同じ条件で取り直し、共有する )
- 症例ミニ:観察 → 仮説 → 介入 → 再評価
- 現場の詰まりどころ( 解決の三段 )
- よくある失敗( OK / NG 早見 )
- 回避の手順 / チェック( 再評価の再現性 )
- よくある質問( FAQ )
- 次の一手
- 参考文献
- 著者情報
BPSD 評価の進め方(結論):先に原因を外し、同条件で再評価します
BPSD 評価で最初に決めるのは「症状名」ではなく、何を外し、どの条件で観察し、何を変えて再評価するかです。この記事で答えるのは、原因確認 → ABC 観察 → 必要時のみ尺度 → 介入 → 再評価までの流れです。NPI の細かな設問や薬物療法の詳細な使い分けまでは抱え込まず、現場で止まりやすい入口を 1 本化します。
対象は、病棟・施設・外来・在宅で「 BPSD をどう評価して次の一手に変えるか」で迷う医療・介護職です。読後に「まず何を見るか」「どう書くか」「再評価で何を固定するか」が分かる状態を目標にします。
関連ハブ:同ジャンルで回遊する
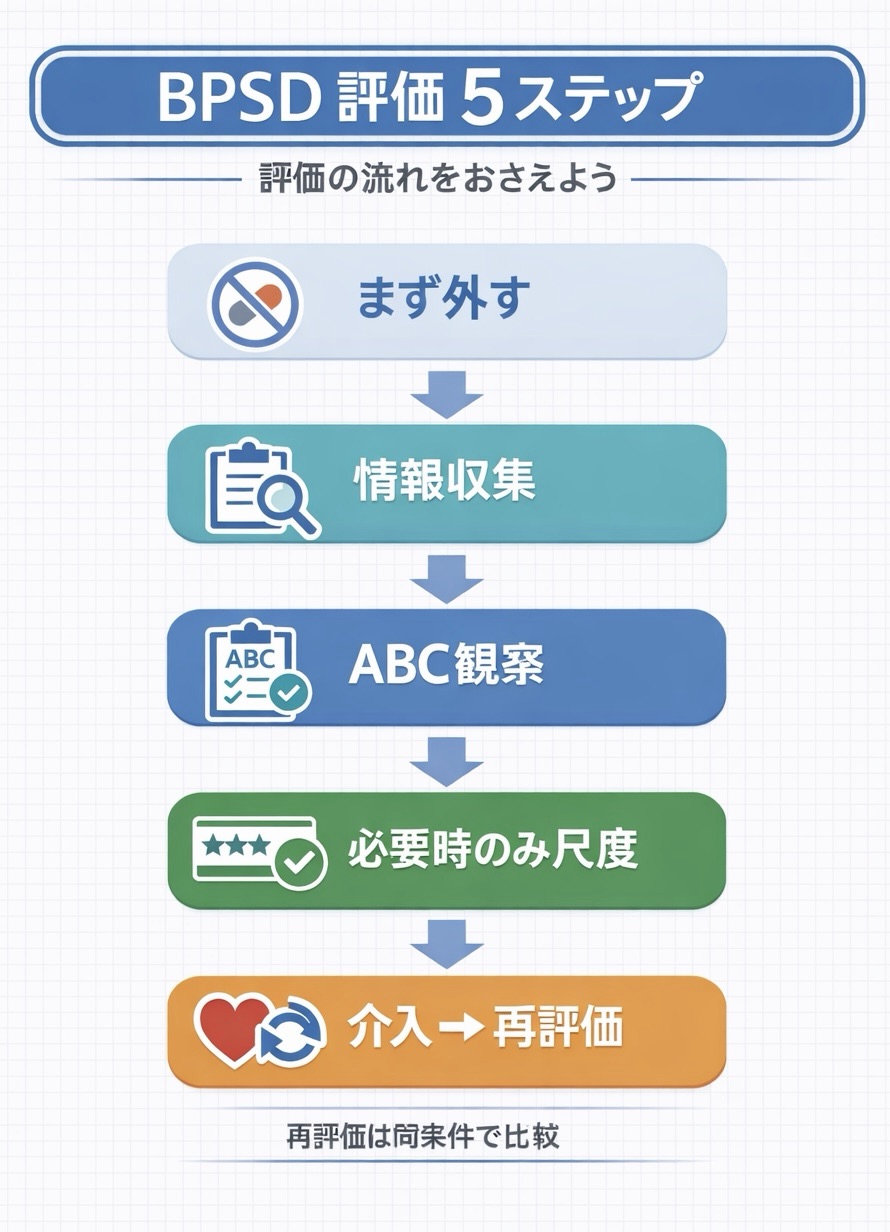
BPSD 評価の全体像( 5 ステップ )
BPSD 評価は、①急変・可逆要因を先に外す → ②本人・家族・スタッフから場面をそろえて集める → ③ ABC で観察を残す → ④必要時のみ尺度で重みを見える化する → ⑤介入後に同条件で再評価する、の 5 ステップで回すとブレにくくなります。
尺度は “診断名を付ける道具” というより、“優先度と変化を見える化する物差し” です。 1 サイクルで 1 変更に絞り、何を変えて何が変わったかを比較できる形にすると、カンファレンスと申し送りが安定します。
BPSD 評価フロー記録シートをダウンロード
記事の 5 ステップを、そのまま現場で使える A4 1 枚の記録シートにまとめました。BPSD の評価を「まず外す → ABC 観察 → 尺度 → 介入 → 再評価」の順で書き残したいときに使いやすい構成です。
プレビューを開く
ステップ 0:まず外す( せん妄・疼痛・感染・便秘・薬剤 )
BPSD が急に悪化したときは、まず せん妄 や可逆要因を外します。BPSD と見えても、急性の注意障害、疼痛、不眠、低酸素、脱水、感染、便秘 / 尿閉、薬剤影響が前景なら、介入の入口は変わります。ここを飛ばすと、環境調整やコミュニケーション工夫の効果判定が曖昧になります。
最初の確認は「いつから急に変わったか」「普段と違う注意・覚醒の揺れがあるか」「身体的不快が強くないか」です。“まず外す” を入れるだけで、BPSD 評価が症状のラベリングで終わりにくくなります。
ステップ 1:情報収集( 誰から・何を・いつ聞くか )
情報収集は、本人・家族・スタッフを分けて行い、「どの場面で何が起きたか」をそろえるところから始めます。BPSD は “どこで / 誰と / 何の前後で / 何時ごろに” 出るかで仮説が変わるため、最初から印象語だけでまとめないことが大切です。
この段階で最低限そろえたいのは、①安全(転倒・暴力・離棟)②医療(急変・疼痛・睡眠・排泄)③生活(食事・入浴・更衣・待機)④関わり方(声かけ・接触・選択肢提示)の 4 つです。まず 1 行で “いま何がボトルネックか” を仮置きすると、介入の優先順位が決めやすくなります。
ステップ 2:観察を ABC でログ化( 再現性を作る )
観察は ABC( Antecedent / Behavior / Consequence )でそろえると、担当が変わっても話がずれにくくなります。コツは、 1 エピソードを 1〜2 行で残すことです。長い要約より、短い具体例を複数そろえたほうが、誘因と強化因子が見えやすくなります。
- A( 先行事象 ):声かけ、移動、排泄、入浴、食事、待機、疲労、時間帯 など
- B( 行動 ):何をしたか、どの程度か、どれくらい続いたか
- C( 結果 ):中止、別室、説得、要求が通った、落ち着いた など
目的は “問題行動を責める” ことではなく、増悪ループを見つけることです。たとえば、毎回「拒否が出る → 中止で終わる」が続くなら、その結果が行動を強めている可能性があります。
ステップ 3:尺度を選ぶ( 優先度と変化を見える化する )
尺度は毎回必須ではありません。チームで優先順位が割れる、複数症状が絡んで議論が散る、介入前後の説明が難しい、といった場面で入れると効果的です。まず ABC で事実をそろえ、必要なときに尺度で “重み” を足す順番が実務向きです。
※スマホでは表を横にスクロールできます。
| 候補 | 主情報源 | 向く場面 | 強み | 注意点 |
|---|---|---|---|---|
| NPI | 家族・キーパーソン | 外来 / 在宅 / 家族情報が集まりやすい場面 | 多症状をまとめて把握しやすい | 情報源と観察期間が揃わないとブレやすい |
| NPI-NH | 看護・介護スタッフ | 病棟 / 老健 / 特養など職員観察が中心の場面 | ケア場面の具体例を点数化しやすい | 勤務帯や担当差を先に整えないと拾い漏れが出る |
| NPI-Q | 家族またはスタッフ | 短時間で上位項目を決めたい場面 | 入口として回しやすい | 詳細な介入設計は ABC と併用したほうが安全 |
| CMAI | スタッフ観察 | 焦燥・興奮が前景の場面 | アジテーションを追いやすい | 尺度だけでは原因仮説までは決まらない |
ステップ 4:介入を当てる( A / B / C のどこを変えるかで決める )
介入は “その人に合った非薬物的介入を優先し、必要時に医療と連携する” のが基本です。実務では「 A を変える( 誘因を減らす )」「 B を置き換える( 代替行動や成功体験を増やす )」「 C を変える( 強化されにくい終わり方にする )」のどこを狙うかで整理すると迷いません。
- 環境:騒音、照明、刺激量、待機時間、見守り位置を調整する
- ケア手順:声かけの順番、接触の仕方、 2 択提示の使い方をそろえる
- 活動 / リハ:疲労を残しにくい時間帯、成功しやすい課題、切り替えやすい流れにする
重要なのは、 1 回で全部変えないことです。複数要素を同時に変えると、次の再評価で “何が効いたか” が分かりにくくなります。
ステップ 5:再評価( 同じ条件で取り直し、共有する )
再評価で最も大事なのは、点数そのものより 条件固定 です。時間帯、場所、担当、声かけ、直前のケア、観察期間が変わると、行動も点数も簡単に揺れます。条件が違う回は “参考値” と明記し、同列に比較しないほうが安全です。
共有は「何を変えたか」と「何が変わったか」を 1 行でセットにすると伝わりやすくなります。たとえば「午後の更衣 → 午前に変更、排泄後に実施、拒否頻度が 1 週間で低下」のように、介入と変化を一緒に残します。
症例ミニ:観察 → 仮説 → 介入 → 再評価
例:回復期病棟の認知症患者さん。午後の更衣前後で拒否と興奮が増え、スタッフ間で対応が割れていました。
- 観察:更衣の声かけ直後に大声、上肢を振り払い、廊下へ出ようとする。
- 先行事象:更衣前のトイレ誘導が続き、失敗後で疲労が強い時間帯だった。
- 仮説:疲労、排泄の不快感、手順の圧迫感が重なっている。
- 介入:更衣を午前へ変更し、排泄 → 休息 → 更衣の順に固定。声かけは 2 択提示へ統一。
- 再評価:同じ時間帯・同じ手順で 1 週間追跡し、拒否の頻度と強度が低下。
- 共有:「午前・排泄後・ 2 択提示」の 3 点を申し送りの標準手順にした。
現場の詰まりどころ( 解決の三段 )
詰まりやすいのは「尺度を知らないこと」より、「急変と BPSD が混ざる」「観察条件がばらつく」「再評価で比較できない」の 3 点です。まずは次の 3 本だけ確認すると、現場で止まりにくくなります。
- ページ内:よくある失敗( OK / NG 早見 )へ
- ページ内:回避の手順 / チェック( 再評価の再現性 )へ
- 同ジャンルの内部リンク:急な変化や注意障害が混ざるときは CAM-ICU の評価方法 を先に固定すると、BPSD と せん妄 の切り分けがしやすくなります
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、 PT キャリアガイドも参考になります。
よくある失敗( OK / NG 早見 )
※スマホでは表を横にスクロールできます。
| 場面 | NG( 起きやすい ) | OK( 対策 ) | 記録ポイント |
|---|---|---|---|
| 最初の判断 | 症状名で固定し、可逆要因を外さない | ステップ 0 で せん妄・疼痛・感染・便秘・薬剤を先に確認する | 急変の有無 / 痛み行動 / 睡眠 / 排泄 |
| 観察 | 担当・声かけ・時間帯が毎回ばらばら | ABC で書式を統一し、条件をできるだけ固定する | 日時 / 場面 / 直前の出来事( A ) |
| 尺度 | 点数だけで重症判断や薬物判断へ飛ぶ | 点数は “優先度” と “変化” の整理に使い、介入仮説とセットで扱う | 介入内容 / 情報源 / 観察期間 |
| 共有 | 「大変」「落ち着かない」だけで伝える | 行動 + 場面 + 次の一手を短文でそろえる | 誰に / 何を / 次に何をするか |
回避の手順 / チェック( 再評価の再現性 )
再評価が効くかどうかは “何を固定したか” で決まります。次の 6 点を先にそろえると、点数と行動の変化を比較しやすくなります。
※スマホでは表を横にスクロールできます。
| 固定項目 | なぜ必要か | 最低限のメモ例 |
|---|---|---|
| 情報源 | NPI / NPI-NH / NPI-Q の解釈がぶれにくくなる | 家族中心 / 職員中心 |
| 観察期間 | 振り返る範囲が変わると点数差の解釈が難しくなる | 直近 1 週間 |
| 時間帯 | 日内変動の影響を受けやすい | 午後 14 時台 |
| 場所 / 刺激量 | 環境差で行動が変わりやすい | 病室 / デイルーム |
| 担当 / 声かけ | 関わり方の差が結果に乗りやすい | 主担当、 2 択提示 |
| 直前のケア | 排泄・食事・入浴・投薬の影響を切り分けやすい | 排泄後 10 分、投薬変更なし |
条件がそろわなかった回は、“悪化 / 改善” と断定するより “参考値” として残す方が、次の判断を誤りにくくなります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
薬物療法の前に、まず何を外せばいいですか?
急な悪化では、まず せん妄 と可逆要因を外します。具体的には、疼痛、感染、低酸素、脱水、便秘 / 尿閉、睡眠不足、薬剤影響です。ここを飛ばすと、環境調整やケア手順を変えても改善の読み取りが曖昧になります。
NPI / NPI-NH / NPI-Q はどう選べばいいですか?
迷ったら「誰が日常の事実を一番持っているか」で決めます。在宅や外来で家族情報が中心なら NPI、病棟や施設で職員観察が中心なら NPI-NH、まず上位項目を短時間で決めたいなら NPI-Q が使いやすいです。
ABC が書けません。最低限、何を書けば回り始めますか?
1 エピソードを 1〜2 行にして、「 A=直前の出来事 」「 B=観察できる行動 」「 C=周囲の反応とその後 」を固定してください。まずは A と B だけでもそろうと、仮説と介入が立てやすくなります。
介入が効いたかどうかは、何で判断しますか?
“同じ条件でどう変わったか” です。時間帯、場所、担当、声かけ、直前のケア、観察期間をできるだけそろえ、頻度・強度・持続時間のどれが変わったかを見ます。条件が違う回は参考値として扱います。
家族とスタッフで話が食い違うときはどうしますか?
どちらが正しいかではなく、「見ている場面が違う」と整理します。家族は生活史や価値観、スタッフはケア場面の誘因と反応を持っています。場面をそろえてから介入を当てると、ズレが減りやすくなります。
次の一手
- 全体像を戻って確認する:認知機能評価の選び方
- 尺度の選び分けを具体化する:NPI と NPI-NH の違い
参考文献
- Cummings JL, Mega M, Gray K, Rosenberg-Thompson S, Carusi DA, Gornbein J. The Neuropsychiatric Inventory: comprehensive assessment of psychopathology in dementia. Neurology. 1994;44(12):2308-2314. DOI: 10.1212/WNL.44.12.2308
- Kaufer DI, Cummings JL, Christine D, et al. Validation of the NPI-Q, a brief clinical form of the Neuropsychiatric Inventory. J Neuropsychiatry Clin Neurosci. 2000;12(2):233-239. DOI: 10.1176/jnp.12.2.233
- Cummings J. The Neuropsychiatric Inventory: development and applications. J Geriatr Psychiatry Neurol. 2020;33(2):73-84. DOI: 10.1177/0891988719882102
- Kales HC, Gitlin LN, Lyketsos CG. Assessment and management of behavioral and psychological symptoms of dementia. BMJ. 2015;350:h369. DOI: 10.1136/bmj.h369
- Inouye SK. Delirium in older persons. N Engl J Med. 2006;354(11):1157-1165. DOI: 10.1056/NEJMra052321
- NICE. Dementia: assessment, management and support for people living with dementia and their carers (NG97). 2018. 公式ページ
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関 / 介護福祉施設 / 訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



