FGA とは?(目的と使いどころ)
Functional Gait Assessment( FGA )は、歩行中の姿勢制御や複数課題への適応を 10 項目・各 0〜3 点、合計 30 点でみる歩行評価です。この記事で答えるのは、FGA を臨床でどう実施し、どう採点し、どう記録するかです。比較記事ではなく、単体プロトコルとして迷わず回すためのページに絞っています。
結論からいうと、FGA は条件固定で精度が決まります。歩行路、障害物、階段条件、手すり、補助具、合図の言い回しを先にそろえると、採点のブレが減り、再評価や多職種共有まで一気につながります。
構成と採点(全体像)
FGA は 10 項目、各 0〜3 点、合計 0〜30 点です。高いほど歩行時のバランス能力が良好と解釈します。総得点は転倒リスクのスクリーニングに、項目別得点は「どの条件で崩れるか」の把握に向いています。
実務では、合計点だけで終わらせず、低得点項目を介入に結びつけるのが重要です。同じ点数でも、速度変化で崩れるのか、頭部運動で崩れるのか、狭路や階段で崩れるのかで、次の一手は変わります。
スマホでは表を横スクロールできます。
| No. | 項目 | 観察の要点 |
|---|---|---|
| 1 | 平地歩行 | 通常速度で安定して歩けるか |
| 2 | 速度変化 | 合図に応じて速く/遅くへ円滑に移行できるか |
| 3 | 水平頭部回旋下の歩行 | 左右回旋を保ちながら歩行の安定性を維持できるか |
| 4 | 垂直頭部運動下の歩行 | 上下運動でも視線とバランスを維持できるか |
| 5 | 歩行しながらの方向転換( pivot turn ) | 向き直りと停止の切り替えが安全にできるか |
| 6 | 障害物跨ぎ | 接触なく跨ぎ、速度低下を最小限にできるか |
| 7 | 狭い路面(狭路) | 蛇行や逸脱の有無、足部のコントロール |
| 8 | 閉眼歩行 | 区間内での逸脱・停止・過剰な代償の有無 |
| 9 | 後ろ向き歩行 | 後退の安定性、足部の置き方、速度の極端な低下 |
| 10 | 段差・階段 | 手すり使用、足運び、停止・再開の安定性 |
準備物と安全管理(条件固定・中止基準)
FGA は、条件を固定するほど再評価の比較精度が上がります。評価前にバイタル、転倒歴、めまい・失調・疼痛の増悪有無を確認し、必要なら見守り位置や介助人数を先に決めておきます。
迷いやすいのは、障害物の高さ、階段条件、手すり条件、補助具の扱いです。ここが毎回ズレると、点数差が改善なのか条件差なのか分からなくなるため、初回から記録に残します。
スマホでは表を横スクロールできます。
| 項目 | 標準化の目安 | 記録ポイント |
|---|---|---|
| 歩行路 | 直線 6 m 前後を確保し、助走・減速も含めて同じ場所で行う | 場所、床材、混雑状況、外来/病棟 |
| 用具 | 障害物、狭路、階段は毎回同条件にする | 障害物高さ、狭路幅、段数、手すり条件 |
| 計測・管理 | ストップウォッチ、メジャー、必要時は注意喚起表示 | 合図の言い回し、デモの有無 |
| 補助具・介助 | 常用の補助具は明記し、再評価も同条件にそろえる | 杖/歩行器、見守り/接触介助の有無 |
| 中止基準 | 胸痛、強い息切れ、失神前駆、血圧異常、著明なふらつき、症状増悪など | 中止理由、どの項目で出たか、次回条件 |
実施手順(現場向けプロトコル)
全項目に共通するコツは、「事前説明をそろえる」「検者の合図をそろえる」「安全確保を先に決める」の 3 点です。FGA は歩かせて点数をつけるだけに見えますが、採点の揺れは説明の揺れから起こりやすい評価です。
とくに大事なのは、できた/できないではなく、どこで崩れたかを拾うことです。停止で崩れたのか、回旋で崩れたのか、恐怖感で速度が落ちたのかまで言語化すると、次の介入に直結します。
- 各項目の前に、被検者へ短く同じ説明をします。速度変化、頭部運動の振れ幅、障害物接触の有無、方向転換後の停止など、採点に影響する条件は毎回そろえます。
- 歩行路と用具条件を固定します。狭路幅、障害物高さ、階段条件、手すり条件、補助具・介助の有無は記録に残します。
- 項目 5 の pivot turn は「向き直り → 停止」までを 1 セットで観察します。向き直れたが停止で崩れる例は減点につながりやすいポイントです。
- 項目 8 の閉眼歩行は、逸脱、停止、過剰な代償、恐怖感の強さを確認します。安全性に不安がある場合は無理に進めず、条件変更を明記します。
採点と判定( 0〜30 点/カットオフ値の目安)
FGA は合計点だけでなく、項目ごとの低得点パターンを見て使う評価です。合計点は転倒リスクのスクリーニングに使いやすく、項目別得点は介入の優先順位づけに役立ちます。
カットオフは対象集団で変わるため、単独で断定せず、既往転倒、補助具、病期、歩行速度、生活場面の情報とあわせて解釈します。
スマホでは表を横スクロールできます。
| 対象集団 | カットオフの目安 | 使い方(注意点) |
|---|---|---|
| 地域在住高齢者 | 22 / 30 点以下 | 転倒リスク推定の目安です。既往転倒、歩行速度、環境要因とあわせて判断します。 |
| パーキンソン病 | 15 / 30 点未満 | 病期や実施場面で解釈が変わるため、服薬状況や ON / OFF を固定します。 |
効果判定では、合計点の差だけでなく、どの項目が改善し、どの項目が残ったかを一緒に追うと介入の当たり外れが見えやすくなります。速度変化は改善したが閉眼歩行は残る、のように書けるとカンファレンスでも共有しやすくなります。
| 指標 | 目安 | 臨床での使いどころ |
|---|---|---|
| MCID(地域在住高齢者) | 4 点 | 「意味のある改善」の目安として、目標設定や患者説明に使います。 |
| 実務での見方 | 合計点+低得点項目 | 合計点だけでなく、どの項目が残ったかをセットで記録します。 |
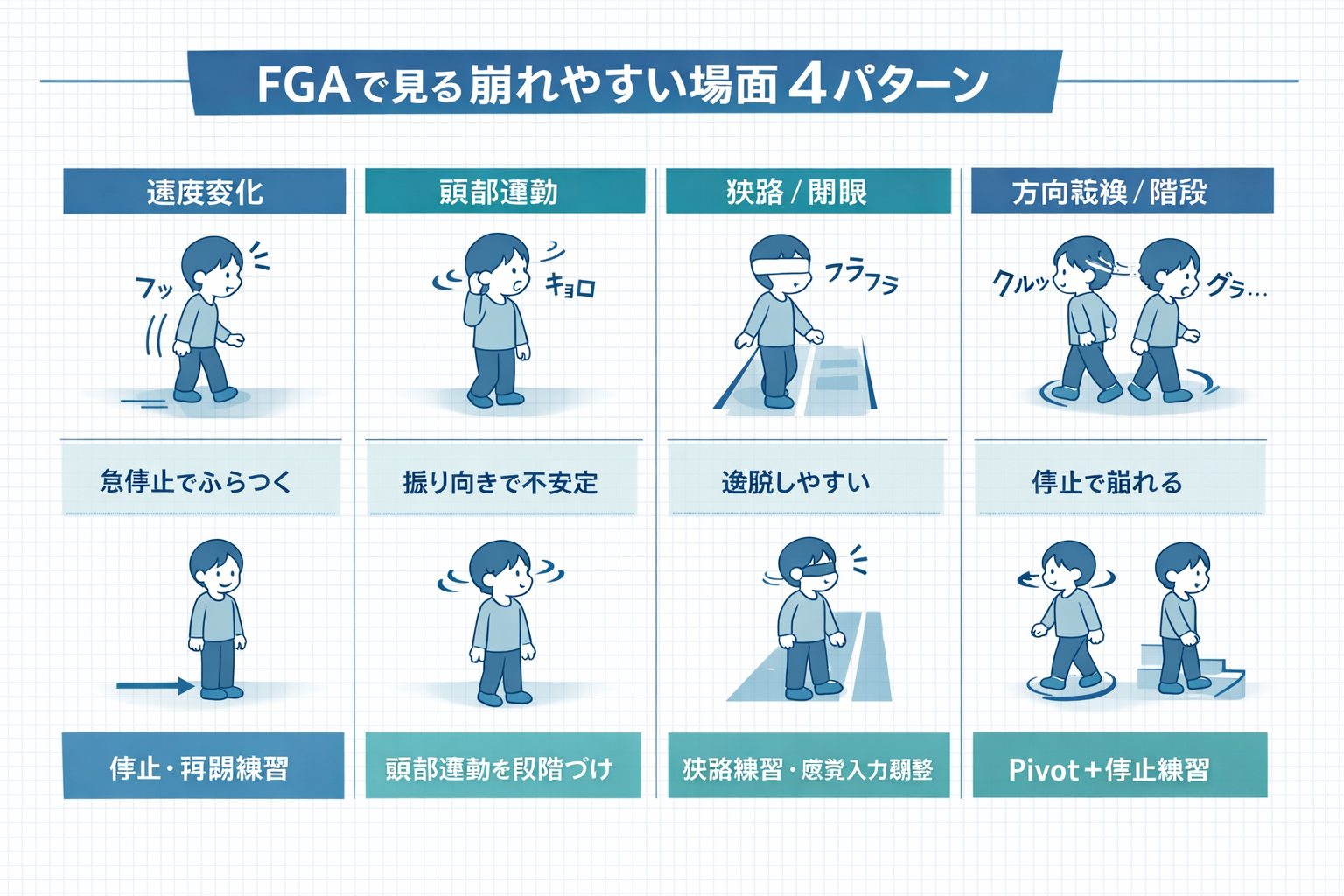
FGA で見やすい崩れ方の図解
FGA は点数だけで見るより、どの場面で崩れやすいかをパターンで押さえると解釈しやすくなります。低得点項目から転倒場面を想像し、次の練習へつなげると実務で使いやすくなります。
FGA 自動計算ツール
まず合計点を素早く確認したいときは、自動計算ツールが便利です。10 項目の点数を入力すると、合計点に加えて低得点項目も把握できます。
iPhone などで枠内の操作がしにくい場合は、下のボタンから別画面で開いて使ってください。
FGA 自動計算ツール
記録テンプレ(コピペ用)
【 FGA 】合計 __ / 30 点(補助具:無・有(種類:____)/介助:無・有) 1 平地 __ / 2 速度変化 __ / 3 水平頭部 __ / 4 垂直頭部 __ / 5 方向転換 __ 6 障害物 __ / 7 狭路 __ / 8 閉眼 __ / 9 後退 __ / 10 段差・階段 __ 所見:____(例:速度変化で歩幅低下、 pivot で停止が崩れる) 介入:____(例:速度変更ドリル、方向転換+停止、頭部運動下歩行) 条件:____(場所、狭路幅、障害物高さ、階段条件、手すり条件、合図)
FGA 記録用紙 PDF ダウンロード
手書きで記録を残したい場合は、A4 1 枚の記録用紙を使うと便利です。自動計算ツールで合計点を確認し、所見や条件差は PDF に残す流れにすると実務で回しやすくなります。
解釈と次のアクション(所見から介入へ)
FGA の強みは、「どの条件で不安定になるか」を項目別に見える化できることです。低得点項目を起点に、転倒場面の仮説を立て、介入の優先順位をつけ、再評価で当たりを検証します。
歩行・バランス評価の全体像は 歩行・バランス評価ハブ から整理できます。
| 低得点になりやすい項目 | よくある転倒場面の仮説 | 介入の方向性(例) |
|---|---|---|
| 速度変化 | 人混みで加速できず足が止まる/急停止でふらつく | 速度変更ドリル、停止・再開の反復、歩幅とリズムの再学習 |
| 頭部運動下の歩行 | 視線移動や振り向きでふらつく | 安全確保下で頭部運動を段階づけ、視線戦略を再構築する |
| 狭路・閉眼 | 暗所や狭い通路で逸脱しやすい | 狭路練習、支持基底面の調整、恐怖感の段階づけ |
| 後ろ向き・階段 | 方向転換や段差で足が引っかかる/手すり依存が強い | 後退の足部コントロール、段差での止まる → 進む練習 |
| pivot turn | 向き直りで重心が遅れ、停止で崩れる | 回旋+停止の分解練習、歩数と停止基準を固定して反復 |
再評価の目安は 2〜4 週間ごとです。合計点の変化に加え、改善した項目と残った項目を短くまとめると、記録も共有も整理しやすくなります。
現場の詰まりどころ(よくあるミスと対策)
FGA で詰まりやすいのは、「検査の実施」より「条件をそろえる」「採点の境界をそろえる」「記録を短く残す」の部分です。ここを整えると、点数の説得力が上がります。
よくある失敗
| NG(よくあるミス) | なぜ問題? | OK(対策) | 記録ポイント |
|---|---|---|---|
| 歩行路・用具条件が毎回違う | 点数差が改善なのか条件差なのか判別できません。 | 初回に条件を決め、以後は固定します。 | 場所、狭路幅、障害物高さ、階段条件、手すり |
| pivot turn の基準が曖昧 | 検者間でばらつきが出やすく、信頼性が落ちます。 | 向き直り+停止を 1 セットで観察し、院内で基準を共有します。 | 追加歩、停止時のふらつき、介助の要否 |
| 補助具の記載漏れ | 退院前後や外来フォローで比較できません。 | 補助具の種類と使用条件を必ず残します。 | 杖/歩行器、常時/一部項目のみ、介助量 |
| めまい・恐怖感をそのまま低得点にしてしまう | 運動機能の低下と症状誘発が混ざり、解釈がぶれます。 | 安全確保を先に行い、条件変更も記録します。 | 恐怖感の訴え、休憩、説明追加の有無 |
回避手順(先に固定する 4 点)
- 歩行路、狭路幅、障害物、階段、手すり条件を先に決める
- 補助具、介助量、見守り位置をそろえる
- 説明文とデモの有無、合図をそろえる
- 低得点項目だけは所見を 1 行で残す
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
FGA はどのくらいの頻度で再評価するのがよいですか?
介入内容や病期にもよりますが、入院リハでは 2〜4 週ごとの再評価がひとつの目安です。合計点の変化が小さくても、項目別スコアがどう変わったかを一緒に追うと、介入の妥当性を捉えやすくなります。
DGI と FGA はどちらを使えばよいですか?
DGI は課題歩行の基本セット、FGA はそこに難しい条件を加えた拡張版、と考えると整理しやすいです。高機能例で天井効果が気になる、方向転換や狭路、後退、階段まで見たい場合は FGA が向いています。
補助具を使っていても FGA は実施できますか?
安全確保が前提なら実施できます。ただし、補助具の有無で点数の意味が変わるため、種類と使用条件を必ず記録し、再評価も同条件にそろえてください。
自動計算ツールと PDF はどう使い分ければよいですか?
合計点をすぐ確認したいときは自動計算ツール、条件差や所見、次回の申し送りまで残したいときは PDF 記録用紙が向いています。実務では「ツールで合計 → PDF に所見を転記」の流れが使いやすいです。
次の一手(読む順番)
FGA を 1 本で完結させず、「選び方」と「比較」を隣に置くと臨床が回りやすくなります。次はこの 2 本で十分です。
- 全体像から戻る:BESTest 系と FGA / FSST の選び方
- 比較で迷いを消す:DGI と FGA の違い【比較・使い分け】
参考文献
- Wrisley DM, Kumar NA. Functional gait assessment: concurrent, discriminative, and predictive validity in community-dwelling older adults. Phys Ther. 2010;90(5):761–773. DOI: 10.2522/ptj.20090069 / PubMed: 20360052
- Wrisley DM, Marchetti GF, Kukulka CG, et al. Reliability, internal consistency, and validity of data obtained with the Functional Gait Assessment. Phys Ther. 2004;84(10):906–918. PubMed: 15449976
- Leddy AL, Crowner BE, Earhart GM. Functional gait assessment and balance evaluation system test: reliability, validity, sensitivity, and specificity for identifying individuals with Parkinson disease who fall. Phys Ther. 2011;91(1):102–113. DOI: 10.2522/ptj.20100113 / PubMed: 21071506
- Beninato M, Fernandes A, Plummer LS. Minimal clinically important difference of the Functional Gait Assessment in older adults. Phys Ther. 2014;94(11):1594–1603. DOI: 10.2522/ptj.20130596 / PubMed: 24947198
- APTA Academy of Neurologic Physical Therapy. Functional Gait Assessment Pocket Guide. PDF: neuropt.org
- Shirley Ryan AbilityLab. Functional Gait Assessment. RehabMeasures Database. sralab.org
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



