- Perme ICU Mobility Score は「離床を止めている理由」を見える化する尺度です
- Perme Score でまず決める 4 点
- Perme Score で何が測れて、何が測れないか
- Perme Score を使う場面を先に決める
- 点が伸びない場所を「領域」で見る
- 5 分で付ける手順:条件固定 → 最小安全課題
- 記録は「総点+詰まり領域+次アクション」で残す
- Perme Score 記録シート( PDF )
- 現場の詰まりどころは 4 パターンに絞って潰す
- 評価前にそろえる 6 点
- 中止・中断はスコアより安全を優先する
- よくある質問( FAQ )
- 入手先(日本語版・原本)
- 次の一手(続けて読む)
- 参考文献
- 著者情報
Perme ICU Mobility Score は「離床を止めている理由」を見える化する尺度です
Perme ICU Mobility Score( Perme Score )は、 ICU 患者の活動度を 0–32 点で整理する評価尺度です。強みは、「どこまで動けたか」だけでなく、意識、ライン・機器、耐久性などのバリアを含めて共有できることにあります。離床を進めたいのに毎回どこかで止まる場面で、次の一手をそろえやすくします。
この記事で答えるのは、「 Perme Score を ICU 離床でどう使い、どう記録に残すか」です。対象は、 ICU で離床評価を担当する PT / OT / 看護師など。点数の見方、迷いやすい場面、記録の型、配布用の記録シートまで最小セットで整理します。
同ジャンルの導線(まず 3 本)
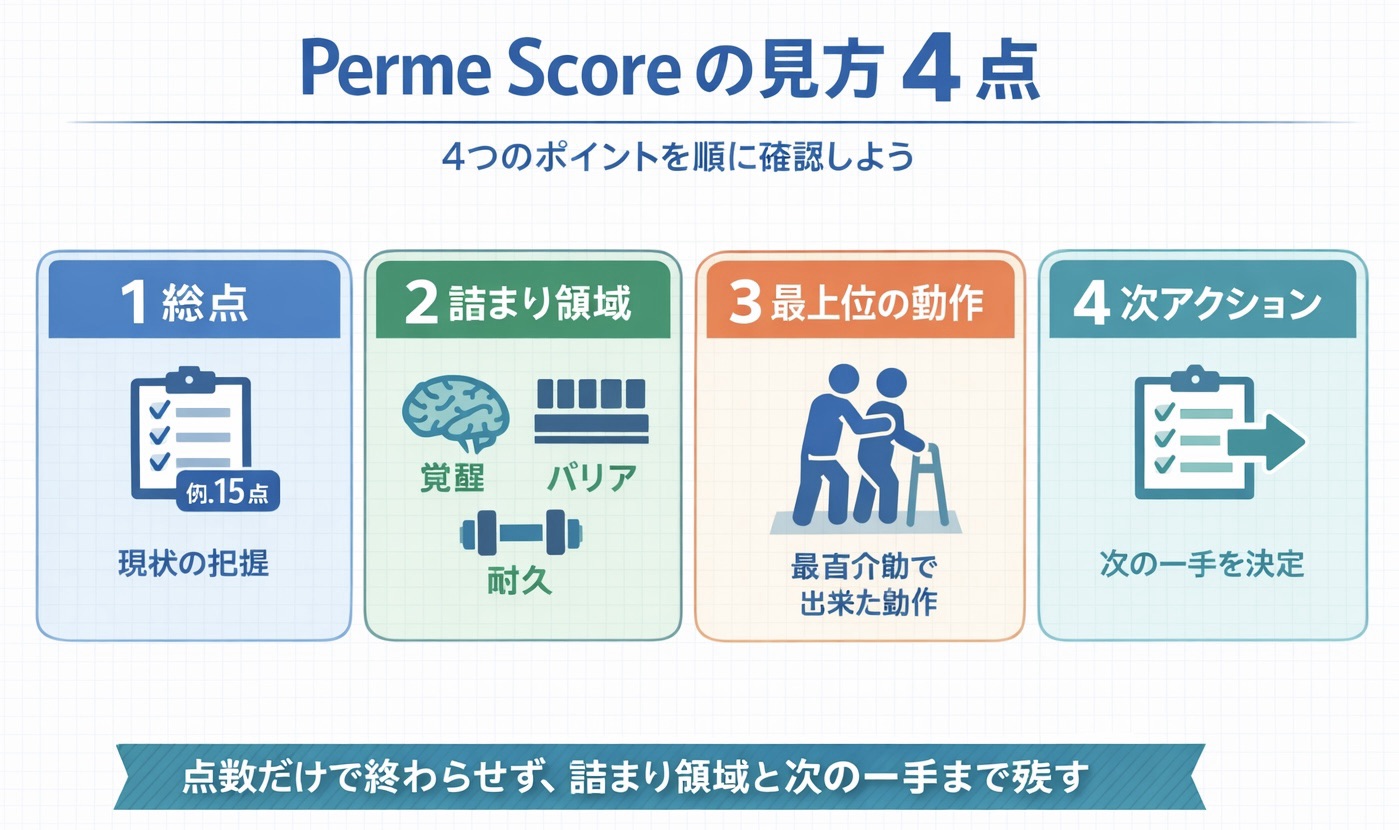
Perme Score でまず決める 4 点
Perme Score の強みは、「移動レベル」そのものよりも、離床を止めている理由をチームで同じ言葉にすることです。最初は、総点・詰まり領域・最上位の動作・次アクションの 4 点だけそろえると、記録と申し送りがかなり回しやすくなります。
まずは「高い / 低い」で終わらせず、どの領域で止まり、次に何を変えるかまで一緒に残すのがコツです。 Perme Score は、点数を付ける尺度というより、離床計画をそろえる尺度として使うと価値が出ます。
※スマホでは表を横にスクロールできます。
| 見るポイント | 結論 | 現場での 1 行 |
|---|---|---|
| 総点( 0–32 ) | その時点で「どこまで安全にできたか」の要約 | 推移を見るために同条件で繰り返す |
| 詰まり領域 | 点が伸びない原因を領域で特定する | 意識 / バリア / 耐久で止まりやすい |
| 最上位の動作 | 「できた」だけでなく介助量・補助具まで残す | 端座位 10 分( 2 人介助 ) |
| 次アクション | レバー(鎮静・ライン整理・休息・補助量)を 1 つ決める | ライン整理 → 歩行 2–3 m を休息込みで |
Perme Score で何が測れて、何が測れないか
Perme Score は、 ICU 患者の mobility を 15 項目・ 7 領域で見て、合計点としてまとめる尺度です。特徴は、ベッド上動作や移乗・歩行だけでなく、意識状態と潜在的な移動バリア(ライン・機器など)を含めて評価する点にあります。
一方で、純粋な筋力だけを詳しく測る尺度でも、到達した最高レベルを最短で 1 つ残す尺度でもありません。つまり、「筋力」なら MRC-SS 系、「最高到達レベル」なら IMS 、「離床を止めている理由込みで整理」なら Permeという役割分担で考えると迷いにくくなります。
Perme Score を使う場面を先に決める
向いているのは、 ICU で離床を進めたいものの、「何がボトルネックか」を整理したい場面です。特に、ラインや呼吸補助の制約が多い患者、 ICU 退室前後で申し送りをそろえたい患者、転棟後の介入量を決めたい患者では使いやすいです。
向かないのは、毎回の到達レベルを最短で 1 つだけ共有したい運用です。その用途は IMS の方が素早く回ります。 Perme は「なぜそこまでしか進めなかったか」を残したい時に選ぶ、と決めておくと棲み分けしやすくなります。
点が伸びない場所を「領域」で見る
Perme Score は、合計点だけでなく、どの領域で詰まっているかを見ると実務が速くなります。特に「意識」と「移動バリア」は、動作そのものより前に条件を決める領域です。
点数差が小さくても、詰まり領域が変わると次に変えるレバーも変わります。総点の上下だけでなく、どの領域が足を引っ張っているかを追うと、申し送りと再評価がぶれにくくなります。
※スマホでは表を横にスクロールできます。
| 領域 | 主に見たいこと | 臨床のコツ |
|---|---|---|
| 意識 | 指示理解・覚醒の安定 | 鎮静・せん妄・睡眠の影響を条件メモに残す |
| 移動バリア | ライン・ドレーン・呼吸補助・モニタなどの制約 | 「制約の多さ」と「必要人員」を分けて考える |
| 機能的筋力 | 抗重力の保持・動作に必要な出力 | MMT より動作の成立に寄せて見る |
| ベッド内動作 | 寝返り・起き上がりの補助量 | 手の位置・支持条件をそろえて比較する |
| 移乗 | 立ち上がり・ベッド ⇄ 椅子の実用性 | 立位保持時間・足部支持条件も一緒に残す |
| 歩行 | 歩行の可否・補助具・介助量 | 距離より「どの補助で安全だったか」を残す |
| 耐久性 | 短時間活動を維持できるか、休息で戻るか | SpO₂ / 呼吸数 / 息切れ / 回復の早さをセットで見る |
5 分で付ける手順:条件固定 → 最小安全課題
採点の再現性を上げるコツは、①条件をそろえる → ②段階的に課題を上げるの順にすることです。 ICU では、その日の体調だけでなく、鎮静・酸素条件・ライン配置がスコアを大きく動かします。
最初に上限を決めずに進めると、点数は付いても再現性が落ちます。逆に、条件と上限を先に決めておくと、「今日はどこまで見たか」がチームで共有しやすくなります。
- 条件固定:鎮静・せん妄・疼痛、循環 / 呼吸条件を確認し、当日の上限(今日は端座位まで、など)を決めます。
- バリア整理:ライン・機器・ドレーンを整理し、必要人員( 2 名介助、看護同席など)を確保します。
- 最小安全課題:意識 → バリア → 機能的筋力を押さえ、ベッド内動作 → 移乗 → 歩行 → 耐久の順で「安全にできた最上位」を確認します。
- まとめ:総点に加えて「詰まり領域」と「次アクション」を 1 行で残します。
記録は「総点+詰まり領域+次アクション」で残す
Perme Score は、数値だけ共有しても次の介入に直結しにくい尺度です。おすすめは、①総点 ②低い領域 ③次回の具体策の 3 点セットで残すことです。
この 3 点がそろうと、「今日は歩けなかった」で終わらず、何を変えれば次に進めるかまで申し送りできます。 ICU 退室前後の共有でも、この型だと実務で使いやすくなります。
※スマホでは表を横にスクロールできます。
| 項目 | 記載例 | ポイント |
|---|---|---|
| 実施日 / 場面 | ICU 退室前(午前) | タイミングをそろえると推移が読みやすい |
| 総点 | Perme 合計: XX / 32 | 経時変化を一本化する |
| 詰まり領域 | 移動バリア+耐久が主 | 優先順位が決まる |
| 最上位の動作 | 端座位 10 分、立位 30 秒、歩行は未実施 | 「どこまで・何分・どの介助」で残す |
| 次アクション | ライン整理+歩行 2–3 m を休息込みで | バリア低減と課題設定を 1 セットにする |
Perme Score 記録シート( PDF )
読後すぐに使えるように、Perme Score の記録シート PDF も用意しました。記事で説明した「総点」「詰まり領域」「最上位の動作」「次アクション」を、 1 枚で整理しやすい構成にしています。
まずは印刷して使ってみたい方は、下のボタンから開いてください。必要に応じてプレビューを広げれば、本文を離れずに中身も確認できます。
Perme Score 記録シート PDF のプレビューを開く
現場の詰まりどころは 4 パターンに絞って潰す
Perme Score は、項目を細かく追うほど迷いが増えやすい尺度です。迷いを減らすには、評価条件を固定し、判断軸を数個に絞るのが近道です。
先に見返したい場所は次の 3 つです。
※スマホでは表を横にスクロールできます。
| 詰まりどころ | よくある原因 | 回避策( OK ) |
|---|---|---|
| 意識の評価がぶれる | 鎮静深度・せん妄・睡眠の影響が日替わり | 採点前に「覚醒の条件」をそろえ、条件メモを残す |
| バリア領域が曖昧 | 「危険度」と「制約の多さ」が混ざる | まずは制約の多さとして扱い、危険度は必要人員で補う |
| 移乗はできたが歩行へ進めない | 呼吸困難感・循環反応・疲労が先に来る | 距離を短くし、座位休息 → 再開も評価の一部として扱う |
| 点が上がらないのに介入は進んでいる | 同じ到達でも介助量や安全域が改善している | Perme と別に「介助量」「休息で戻る速度」を 1 行併記する |
評価の型が職場でそろいにくいときは、環境の整理も有効です
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、 PT キャリアガイドも参考になります。
評価前にそろえる 6 点
Perme Score は、動作そのものより先に条件(安全・覚醒・バリア)がそろっているかで再現性が決まります。評価前に最低限この 6 点だけ確認すると、採点のぶれがかなり減ります。
特に、覚醒条件と酸素条件、必要人員は毎回メモに残しておくと、点数の上下を解釈しやすくなります。
- 覚醒:鎮静の深さと刺激条件(いつ・誰が・どう声かけしたか)
- せん妄:評価が成立する時間帯か(不穏・注意障害が強い時間帯は避ける)
- 疼痛:動作で痛みが上がる部位と対策(体位・補助・鎮痛タイミング)
- 呼吸:酸素条件(デバイス・流量)と離床の上限
- 循環:血圧・不整脈・昇圧薬など施設ルールに沿った開始条件
- バリア:ライン・ドレーン・モニタの配置と必要人員
中止・中断はスコアより安全を優先する
Perme Score は離床を進めるための共通言語ですが、評価のために無理をする尺度ではありません。運用としては、数値より症状と安全を優先し、「今日はここまで」の線をチームでそろえることが重要です。
開始条件・中断の閾値は施設基準と主治医方針を優先しつつ、少なくとも胸痛・失神前兆・著明な呼吸苦の増悪・危険な不整脈・意識の急変は中断判断に使います。迷う場面では、「中断した理由」と「次回どう条件を変えるか」を 1 行で残すと、次の介入につながります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. Perme と IMS はどちらを先に使うべきですか?
結論として、「到達レベルを最短で共有」なら IMS 、「動けない理由まで整理」なら Permeが向きます。両方使う場合は、 IMS で到達レベルを決め、 Perme で「詰まり領域」と「次アクション」を残すと役割がぶれません。詳しい比較は Perme と IMS の違い(比較・使い分け) にまとめています。
Q2. 深鎮静の時間帯でも Perme を付けますか?
無理に動作まで進める必要はありません。深鎮静で反応が乏しい時間帯は、評価が成立しにくいこと自体が重要な情報です。まず覚醒条件を整え、評価しやすい時間帯で再評価する方が安全です。
Q3. ラインが多くて「移動バリア」で迷います。
迷いの原因は、「制約の多さ」と「危険度」が混ざることです。まずは制約の多さとして整理し、危険度は別に「必要人員」「配置」「注意ライン」で補うとぶれにくくなります。
Q4. 毎日付けるべきですか?
毎日が必須というより、同条件で比較できる頻度が重要です。 ICU 退室前後、離床レベルが変わりそうな日、転棟や申し送りがある場面など、意思決定に直結するタイミングでそろえると実務で使いやすくなります。
入手先(日本語版・原本)
Perme Score の確認には、原本と日本語版の両方を見ておくと運用しやすくなります。施設の評価表や申し送り様式を整える前に、まずは配布元の情報を確認してください。
- 公式サイト(日本語版の案内あり):Perme ICU Mobility Score 公式ページ
- 日本語資料( PDF ):Perme ICU Mobility Score 日本語資料
- 原著( 2014 ):doi: 10.14797/mdcj-10-1-41 / PubMed: 24932363
- 日本語版妥当性研究( 2025 ):doi: 10.2490/prm.20250037 / PubMed: 41341922
次の一手(続けて読む)
- 全体像を整える:人工呼吸器離脱の PT 実務(評価→離床→共有)
- 比較で迷いを減らす:Perme と IMS の違い(比較・使い分け)
参考文献
- Perme C, Nawa RK, Winkelman C, Masud F. A tool to assess mobility status in critically ill patients: the Perme Intensive Care Unit Mobility Score. Methodist DeBakey Cardiovasc J. 2014;10(1):41-49. doi: 10.14797/mdcj-10-1-41 / PubMed: 24932363
- Katayama S, Ikeda T, Nakanishi N, Katsukawa H, Nawa RK, Perme C, Ozaki T, Hamada M, Sato I, Hirohata S. Reliability and Validity of the Japanese Perme ICU Mobility Score: An Initial Psychometric Evaluation. Prog Rehabil Med. 2025;10:20250037. doi: 10.2490/prm.20250037 / PubMed: 41341922
- 日本集中治療医学会 早期リハビリテーション検討委員会. 早期リハビリテーション エキスパートコンセンサス. 2017. PDF
- Hodgson CL, Needham DM, Haines KJ, Bailey M, Ward A, Harrold M, Young PJ, Zanni JM, Kayambu G, Braithwaite I, et al. Feasibility and inter-rater reliability of the ICU Mobility Scale. Heart Lung. 2014;43(1):19-24. doi: 10.1016/j.hrtlng.2013.11.003 / PubMed: 24373338
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



