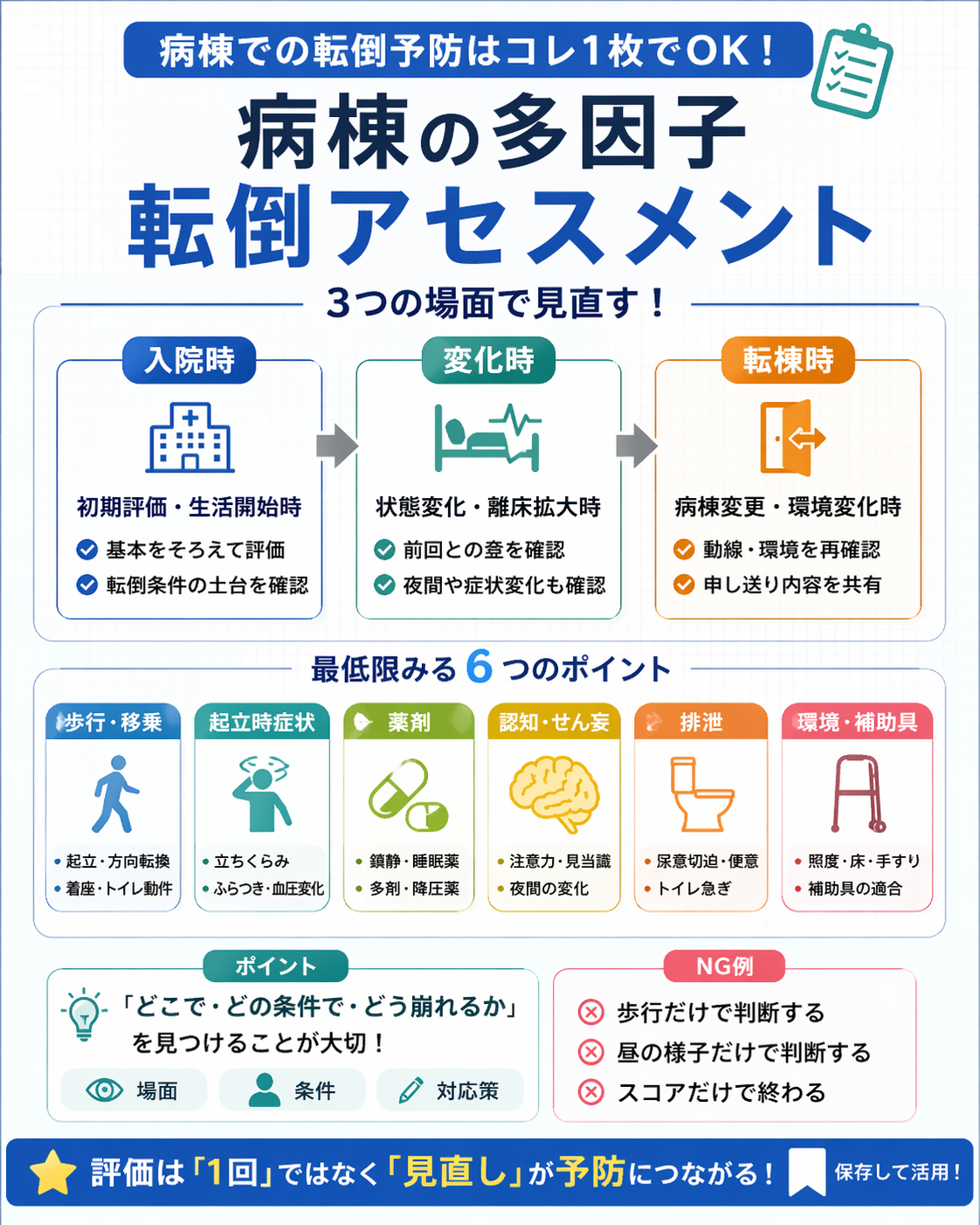
病棟の転倒は「スコア 1 つ」より多因子で見る方が実務に直結します
病棟の転倒対策で迷いやすいのは、「誰が高リスクか」を早く決めたい一方で、実際には転倒の背景が 1 つではないことです。入院患者では、歩行や立位の不安定さだけでなく、起立時症状、薬剤、せん妄、排泄、夜間動線、補助具の不適合などが重なって転倒につながります。そのため、点数だけで危険度を決めるより、何が危ないのかを多因子で整理する方が、介入と共有に結びつきやすくなります。
この記事で整理するのは、病棟で転倒が起きる前の入院時・状態変化時の前向き評価です。転倒直後の初動や 48 時間以内の再発防止を知りたい場合は、先に 転倒後 48 時間対応テンプレ を見ると役割の違いが分かりやすくなります。今回は「まだ転んでいない段階で、どこを見て、何を記録し、どう共有するか」に絞って整理します。
関連:まずは最小限の評価の型を知りたい場合は、転倒リスク評価の最小セット から読むと整理しやすくなります。
病棟の多因子転倒アセスメントは「原因を 1 つに決めない」ために行います
病棟では、歩ける人でも転倒します。理由は、転倒が「筋力低下だけ」「バランス低下だけ」で起こるとは限らないからです。たとえば、昼は安定しているのに夜間トイレで転ぶ、歩行はできるのに方向転換で崩れる、訓練中は大丈夫でも病室で自己判断が増える、といった場面では、身体機能だけでは説明しきれません。
多因子アセスメントの目的は、項目を増やすことではなく、再現しやすい危険場面を見つけて次の一手を決めることです。転倒スコアをつけるだけで終わると、何を変えるべきかが曖昧になります。いっぽう、歩行・移乗・排泄・血圧・薬剤・認知・環境をセットで見ると、介助量、補助具、離床条件、共有先まで決めやすくなります。
※スマホでは表を左右にスクロールできます。
| 見方 | 起こりやすい詰まり | 実務での問題 | 望ましい考え方 |
|---|---|---|---|
| スコア中心 | 高リスク / 低リスクで止まる | 具体策が決まりにくい | 危険場面と要因まで分けてみる |
| 身体機能中心 | 歩行だけ見て終わる | 薬剤、排泄、夜間要因を見落とす | 血圧、認知、環境もセットでみる |
| イベント後対応中心 | 転倒してから評価が深くなる | 予防の初動が遅れる | 入院時と状態変化時に先回りしてみる |
病棟で使えるチェックシートを置いておきます
記事の内容を現場でそのまま使いやすいように、入院時・状態変化時・転棟時の見直しに使える A4 1 枚のチェックシートを用意しました。歩行・移乗だけでなく、起立時症状、薬剤、認知、排泄、環境、補助具までを 1 枚で確認できるため、病棟での評価の抜けを減らしやすい構成です。
まずは PDF を開いて全体像を確認し、必要に応じて印刷してお使いください。記録用紙というより、病棟で評価と共有の順番をそろえるための実務シートとして使うと活かしやすいです。
いつ評価するか|入院時・状態変化時・転棟時の 3 か所を固定します
病棟で転倒リスク評価が抜けやすいのは、「いつ見直すか」が曖昧なときです。最初の 1 回だけ評価して終わると、せん妄、発熱、薬剤変更、離床拡大、トイレ自立の進行など、転倒条件が変わった場面を拾いにくくなります。したがって、病棟では 入院時・状態変化時・転棟時 の 3 か所を固定しておくと運用が安定します。
特に状態変化時は、訓練中の様子だけではなく、夜間や病室内の自発行動まで含めて見直すことが大切です。転倒は「良くなってきたから危ない」場面でも起きます。見守りが減った、本人判断が増えた、トイレ動作が先行した、といった変化は、改善ではなく転倒条件の変化として捉えると分かりやすくなります。
※スマホでは表を左右にスクロールできます。
| タイミング | 主なきっかけ | 最低限みること | 共有先 |
|---|---|---|---|
| 入院時 | 初期評価、病棟生活開始 | 歩行、移乗、血圧、認知、排泄、補助具 | 病棟スタッフ、多職種 |
| 状態変化時 | 発熱、せん妄、薬剤変更、離床拡大 | 前回との差、夜間リスク、自己判断の増加 | 看護師、医師、薬剤師 |
| 転棟時 | 病棟環境や介助体制の変更 | 動線、トイレ距離、補助具、申し送り内容 | 転棟先スタッフ |
入院時にそろえたい多因子評価は「 8 項目」で考えると回しやすいです
病棟で多因子評価を回すときは、細かい項目を最初から増やしすぎない方が続きます。まずは、歩行・移乗、立位 / 起立時症状、薬剤、認知 / せん妄、排泄、視覚 / 足元、環境、補助具 の 8 項目で見ると整理しやすくなります。この 8 つは、機能・症状・生活場面・環境のバランスが取りやすく、転倒予防策に直結しやすい組み合わせです。
大事なのは、項目を埋めることではなく、「この人はどこで崩れそうか」を見つけることです。たとえば歩行自体は安定していても、起立時にめまいが強い、夜間に焦ってトイレへ向かう、睡眠薬の影響で朝の反応が鈍い、履物や補助具が合っていない、という所見があれば、介助量や離床条件の見直しにつながります。
※スマホでは表を左右にスクロールできます。
| 項目 | 何を確認するか | 詰まりどころ | 次の一手 |
|---|---|---|---|
| 歩行・移乗 | 起立、方向転換、着座、トイレ動作 | 訓練室だけで判断する | 病室・トイレ場面でも確認する |
| 起立時症状 | 立ちくらみ、ふらつき、起立前後の変化 | 臥位・立位でみていない | 血圧変化と症状をセットで残す |
| 薬剤 | 鎮静、睡眠薬、降圧薬、多剤 | 薬剤名は分かるが害が整理できない | 時間帯と症状で共有する |
| 認知・せん妄 | 注意低下、見当識、自己判断の増加 | 昼だけ見て安心する | 夜間帯の情報もそろえる |
| 排泄 | 尿意切迫、便意、ポータブルの使い方 | トイレ急ぎを軽くみる | 導線と声かけ条件を固定する |
| 視覚・足元 | 見えにくさ、履物、足部痛、足趾機能 | 歩容だけで解釈する | 履物と足元環境を修正する |
| 環境 | 床、照度、コール位置、手すり、動線 | 是正後の確認がない | 誰がいつ直したかまで残す |
| 補助具 | 杖・歩行器の適合、高さ、使い方 | 採寸と実場面がずれる | 禁止事項と介助量まで明確にする |
記録は「高リスク」ではなく「どこで崩れるか」が伝わる形にします
病棟で共有しやすい記録にするには、「高リスク」「見守り必要」だけでは不十分です。スタッフが次の勤務帯で知りたいのは、どこで、どの条件で、どう崩れるか です。たとえば「方向転換でふらつく」「夜間トイレ時にコール前移動あり」「起立後 30 秒以内にめまい訴え」「歩行器の高さ不適」など、場面と条件が入ると介助の再現性が上がります。
記録では、数値よりも条件をそろえることが大切な場面もあります。歩行や移乗の所見を書くときは、椅子の高さ、補助具、見守り位置、夜間か日中か、病室かトイレか、症状の有無まで残すと、申し送りの質が上がります。薬剤性や起立性低血圧が疑わしい場合は、症状の時間帯と前後関係も 1 行で残しておくと相談しやすくなります。
関連:薬剤によるふらつきや過鎮静が疑わしいときは、ポリファーマシー対策チェックリスト も合わせて使うと整理しやすくなります。
※スマホでは表を左右にスクロールできます。
| 悪い書き方 | 何が足りないか | 伝わりやすい書き方 |
|---|---|---|
| 歩行不安定 | どこで崩れるか不明 | 病室内 10 m は見守り可、方向転換で右後方へふらつきあり |
| 立位時注意 | 条件と症状が不明 | 起立後 20〜30 秒で立ちくらみ訴え、立位保持は接触介助要す |
| 夜間転倒リスク高い | 何が危ないか不明 | 22 時以降に尿意切迫でコール前移動あり、トイレ導線の見守り必要 |
| 補助具要調整 | どこが合っていないか不明 | 歩行器グリップ高すぎ、方向転換で前方荷重過多となる |
現場の詰まりどころ|よくある失敗は「歩行だけ」「昼だけ」「スコアだけ」です
病棟で多い失敗は、まず歩行だけを見て安心してしまうことです。訓練室での歩行が安定していても、病室内やトイレ動作、夜間の自己判断、点滴や履物の影響で転倒することは少なくありません。歩けることと、転ばないことは同じではないため、歩行だけで評価を閉じないことが重要です。
次に多いのが、昼だけを見て夜間要因が抜けること、そしてスコアだけで終わることです。病棟では、時間帯、排泄、せん妄、薬剤、起立時症状のような条件変化が転倒に強く関わります。数値やスコアは補助として使いつつ、実場面と条件を押さえる方が、転倒予防策は具体化しやすくなります。
※スマホでは表を左右にスクロールできます。
| よくある失敗 | なぜ詰まるか | 回避策 |
|---|---|---|
| 歩行だけみる | 排泄、夜間、起立時症状を見落とす | トイレ動作と時間帯をセットで確認する |
| 昼の様子だけで判断する | 夜間の自己判断やせん妄が抜ける | 夜勤帯情報も評価に含める |
| スコアで止まる | 具体策が決まらない | 危険場面と条件まで言語化する |
| 環境是正で終わる | 身体・薬剤・認知要因が残る | 是正後も再評価日を決める |
| 共有が長い | 結論が埋もれる | 場面、条件、提案の 3 点に絞る |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
病棟でも転倒スコアは使わない方がよいですか?
院内ルールとして運用されているスコアを使うこと自体はありますが、スコア単独で転倒リスクを予測して終わらせないことが大切です。実務では、スコアよりも「どの場面で何が危ないか」を多因子で整理し、個別の予防策へつなげる方が有効です。
PT が全部の項目を評価する必要はありますか?
ありません。PT / OT / ST が主に見るのは、歩行、移乗、バランス、起立時症状、補助具、環境との関係です。薬剤、せん妄、排泄、視覚などで気になる所見があれば、医師、看護師、薬剤師などへ共有してチームで補います。
状態変化時とは、具体的にどんな場面ですか?
発熱、感染、夜間不穏、薬剤変更、起立時症状の出現、離床レベルの拡大、トイレ自立の進行、転棟直後などが代表的です。前回評価と同じ条件でみて差分を拾うと判断しやすくなります。
何を書けば申し送りで伝わりやすいですか?
「高リスク」よりも、「どこで」「どの条件で」「どう崩れるか」を短く書くと伝わりやすくなります。加えて、介助量、補助具、禁止事項、再評価日までそろえると、次勤務帯でも再現しやすくなります。
次の一手
病棟の多因子転倒アセスメントを整えたら、次は「転倒後にどう初動をそろえるか」と「離床条件をどう更新するか」をつなげると、病棟内の運用が安定します。続けて読むなら、まずは 転倒後 48 時間対応テンプレ、離床条件の共通言語を作りたいなら 離床の中止基準と再開基準、補助具の適合まで整理したいなら 杖・歩行器の選び方と使い分け がおすすめです。
起立時のふらつきが主因になりそうな症例では、起立性低血圧の評価 まで広げると、転倒リスクの解釈が変わることがあります。評価は 1 回で完成させるよりも、入院時と状態変化時に見直す型を固定すると続けやすくなります。
参考文献
- National Institute for Health and Care Excellence. Falls: assessment and prevention in older people and in people 50 and over at higher risk. NICE Guideline NG249. Published 2025-04-29. ガイドライン
- Agency for Healthcare Research and Quality. Fall TIPS: A Patient-Centered Fall Prevention Toolkit. 公式ページ
- Agency for Healthcare Research and Quality. Preventing Falls in Hospitals: A Toolkit for Improving Quality of Care. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下