A233(リハビリテーション・栄養・口腔連携体制加算)算定要件と運用の型
同ジャンルを最短で回遊(おすすめ)
制度の全体像と親記事を先に押さえると、このページの位置づけがはっきりします。
結論:A233 は、急性期病棟で 48 時間以内の評価と計画 を起点に、通算 14 日 の枠でリハ・栄養・口腔を束ねて回す加算です。実務で差が出るのは、条文を暗記することではなく、誰が・いつ・何を・どこに残すか を固定できているかどうかです。
このページで答えるのは、A233 単独の算定要件、対象病棟、人員配置、週 5 回観察、転棟時 ADL 測定、監査でぶれにくい記録の型です。あわせて、現場でそのまま使いやすい A4 記録シート PDF と、全体像をひと目でつかみやすい 運用フロー図 も掲載しています。一方で、A304 / A308-3 との制度比較や 2026 改定の全体整理 は兄弟記事に譲り、ここでは「現場で回す順番」に絞って解説します。
1 分要約:A233 で先に固定するのは 4 点です
A233 は、次の 4 点を先に固定すると運用がぶれにくくなります。
- 期限:原則、入棟後 48 時間以内に ADL・栄養・口腔を評価して計画を作る
- 起算日:計画作成日から 14 日を上限に回す。やむを得ず 48 時間を超えた場合は入棟後 3 日目を起算日にそろえる
- 観察:管理栄養士による食事提供時間の観察を週 5 回以上で運用固定する
- 記録:評価・計画・経過・カンファ・退棟時 ADL を 1 本の導線で追えるようにする
5 分で分かる:入棟〜14 日のタイムライン
A233 は「制度の要件」を読むだけだと動きにくく、48 時間評価 → 14 日運用 → 再評価 の流れで理解した方が現場で使いやすくなります。まずは図で全体像をつかんでから、下の表で担当と記録を確認してください。
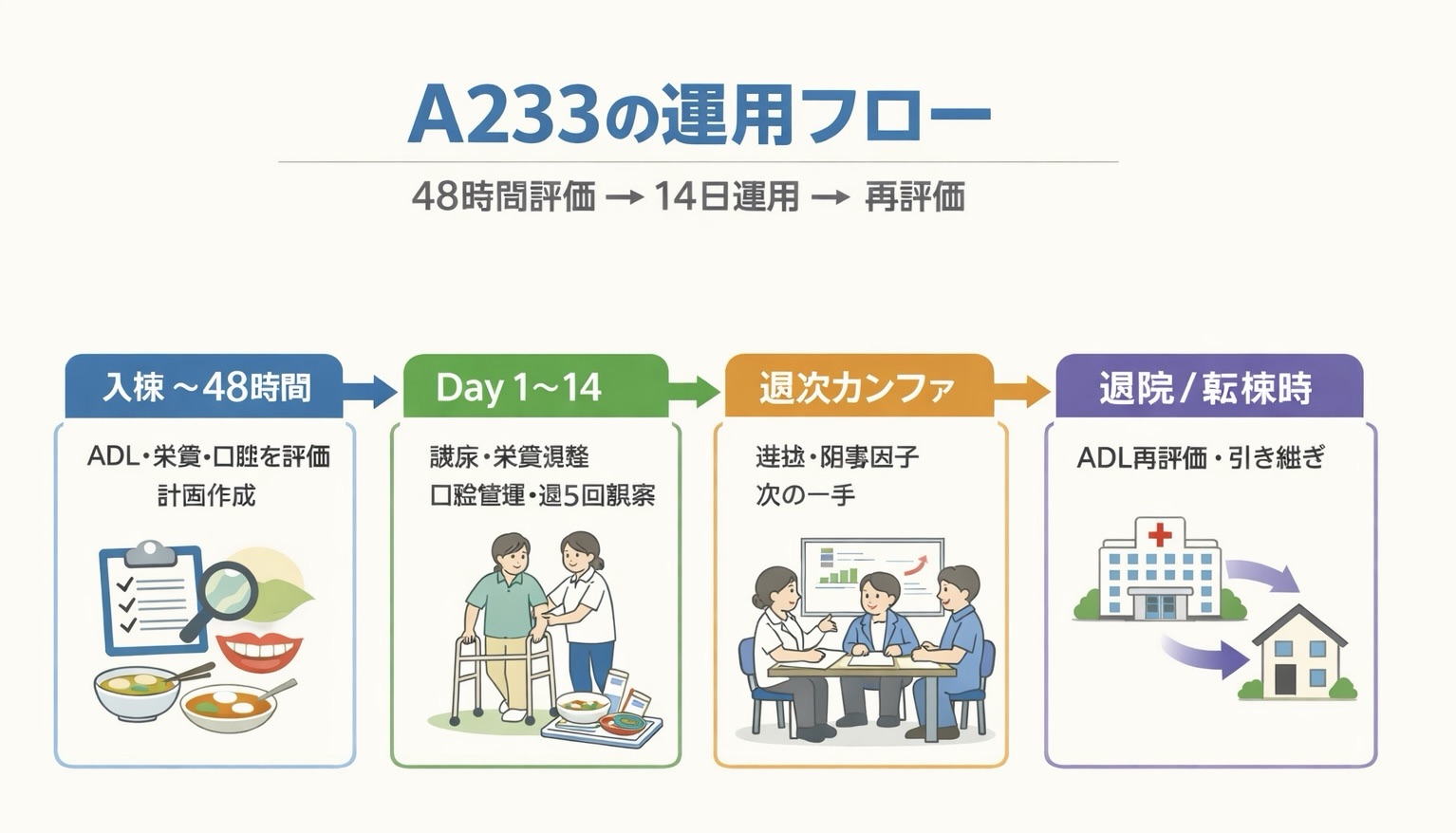
スマホでは表を横スクロールできます。
| 時点 | やること | 主担当(例) | 最低限残す記録 |
|---|---|---|---|
| 入棟〜48 時間 | ADL・栄養状態・口腔状態を評価し、3 領域を束ねた計画を作成する | PT / OT / ST、管理栄養士、看護、医師、必要時に歯科 | 評価日、尺度名、所見、課題、目標、介入、担当 |
| Day 1〜14 | 離床、疾患別リハ、食事調整、補助栄養、口腔ケアを計画に沿って実行する | 病棟チーム | 日々の観察ログ、調整理由、実施内容、申し送り |
| 週次 | 定期カンファで進捗、阻害因子、次の一手を更新する | 司会固定(例:リハ / 看護) | 日時、参加職種、決定事項、次回までの宿題 |
| 退院 / 転棟時 | ADL を再測定し、入院時との差分と引き継ぎ内容を整理する | ADL 評価担当者+病棟 | BI などのスコア、変化要因、引き継ぎ先、次の対応 |
なお、やむを得ない理由で 48 時間以内に計画を作れなかった場合でも、起算日は「遅れた計画日」ではなく 入棟後 3 日目 でそろえると理解しておくと、14 日の扱いで迷いにくくなります。
まず確認:対象病棟と人員配置
算定要件で見落としやすいのが、「どの病棟で」「誰が配置されていると」届出・運用しやすいかです。ここを冒頭で固定しておくと、後から制度の線引きで迷いにくくなります。
スマホでは表を横スクロールできます。
| 項目 | 要点 | 実務メモ |
|---|---|---|
| 対象病棟 | 急性期一般入院基本料、7 対 1 入院基本料、10 対 1 入院基本料を算定する病棟単位 | まず「A233 を取りたい病棟」が対象区分かを確認する |
| 理学療法士等 | 専従の常勤 PT / OT / ST を 2 名以上配置。うち 1 名は専任でも可 | 兼務の解釈で迷いやすいので、人員台帳と勤務実態を先にそろえる |
| 管理栄養士 | 当該病棟に専任の常勤管理栄養士を 1 名以上配置 | 不在時は他の管理栄養士が代行可。ただし専任者へ随時確認できる体制が必要 |
| 医師 | 所定の研修を修了した常勤医師を 1 名以上配置 | 研修名と修了証の管理を別ファイルで持っておくと届出時に楽です |
| 歯科連携 | 口腔課題を認めた場合に、院内歯科または他院歯科へつなぐ体制が必要 | 「連携先」と「依頼ルート」を先に 1 本化すると回ります |
算定要件の早見表:何が必須で、何を残すか
制度文を読んでも動きにくい理由は、行為・体制・記録が混ざって見えるからです。ここでは、実務で使う順に並べ直します。
| 要件の核 | 現場でやること | 最低限残す記録 | よくある失敗 |
|---|---|---|---|
| 48 時間以内の評価と計画 | ADL・栄養・口腔を同じタイミングで見て、1 つの計画に統合する | 評価日、スコア / 所見、課題、目標、介入、担当 | 3 領域が別々に記録され、計画に束ねられていない |
| 14 日上限の運用 | 起算日を固定し、14 日の枠で観察 → 調整 → 再評価を回す | 起算日、経過、変更理由、再評価日 | 「いつから 14 日か」が人によって違う |
| 週 5 回以上の食事観察 | 低栄養等のリスクが高い患者を中心に、食欲や摂取量を計画的に確認する | 観察日、食事場面、摂取量、食欲、調整提案 | 全員を毎回見ようとして運用が破綻する |
| 定期カンファ | 進捗・阻害因子・次の一手を定例議題で確認する | 日時、参加職種、決定事項、担当、期限 | 会議はあるが、議事録が薄く追跡できない |
| 歯科連携 | 口腔衛生状態や咬合などの課題を拾い、必要時に歯科へつなぐ | 課題の内容、依頼日、依頼先、返答、対応結果 | 「口腔ケア実施」の記載だけで連携理由が見えない |
施設基準(KPI)の考え方:4 指標は週次で見る
施設基準は、月末に集計しても遅いことが多いです。A233 では、次の 4 指標を 週次で危ない兆しを見る指標 として運用した方が安定します。
| 指標 | 基準の目安 | 週次で見るポイント |
|---|---|---|
| 入棟後 3 日以内の疾患別リハ実施割合 | 8 割以上 | 週の前半入棟患者で着手漏れがないか |
| 土日祝のリハ提供量 | 平日の 8 割以上 | 連休前後で単位数が落ちていないか |
| 退院 / 転棟時に ADL が低下した患者割合 | 3 % 未満 | 転棟症例を測定対象から漏らしていないか |
| 院内発生褥瘡のある患者割合 | 2.5 % 未満 | 発生時の共有と再発防止が病棟で回っているか |
特に ADL は、入院時と退院 / 転棟時の測定条件をそろえること が大切です。点数だけでなく、「誰が」「いつ」「どの状態で」測ったかまで固定すると、説明しやすくなります。
定期カンファの“型”:議題固定で回り始める
カンファが形骸化する一番の理由は、毎回の議題が変わることです。下の 6 項目でそろえると、短時間でも情報が抜けにくくなります。
| 議題 | 確認する内容 | 記録に残す一言 |
|---|---|---|
| ADL の変化 | 離床量、移動、セルフケアの変化 | 先週比で維持 / 改善 / 低下 |
| 栄養の変化 | 摂取量、食欲、補助栄養、食形態 | 摂取量の傾向と調整内容 |
| 口腔の変化 | 口腔衛生、咬合、義歯、疼痛、乾燥 | 課題の有無と連携要否 |
| 阻害因子 | せん妄、疼痛、過鎮静、倦怠感など | 今週の最大の阻害因子 |
| 今週の優先順位 | 必ず守る 1 点を決める | 優先課題と担当 |
| 次回までの宿題 | 誰が、いつまでに、何をするか | 担当者と期限 |
現場の詰まりどころ/よくある失敗
最初に見直したいのは 算定要件の早見表 と 4 つの KPI です。病棟全体を点検しながら整えるなら、リハ × 栄養 × 口腔 連携チェックリスト 2026 もあわせて使うと、抜け漏れを見つけやすくなります。
| 詰まりどころ | 起きやすい理由 | 先に決める対策 |
|---|---|---|
| 48 時間以内の評価が形だけになる | 職種ごとの記録が別々で、計画に統合されない | 評価テンプレを 1 枚に寄せる |
| 14 日の起算日がずれる | 計画日と運用上の開始日が混ざる | 計画書に起算日欄を必ず置く |
| 週 5 回観察が回らない | 毎回全員を見ようとして負荷が上がる | ハイリスク患者を中心に曜日固定で回す |
| 転棟時 ADL を取りこぼす | 「退院だけ測ればよい」と誤解しやすい | 転棟を測定トリガーに組み込む |
| 歯科連携が実施印だけになる | 課題の記述がなく、依頼理由が残らない | 課題 → 依頼先 → 結果の 3 点セットで残す |
A4 記録シート PDF
A233 は、制度の理解だけでなく「初期評価 → 14 日運用 → 再評価」を 1 枚で追えるかどうかで回りやすさが変わります。下の記録シートは、対象確認 → 初期評価 → 14 日運用 → 再評価 の流れで整理しやすい形にしています。
プレビューを開く
書き込みのコツは、Step 1 に赤旗、Step 2 に評価と計画、Step 3 に 14 日内の観察と調整、Step 4 に再評価と引き継ぎ を固定することです。カンファの要点を後から拾いやすくなり、監査時も経過を説明しやすくなります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 「48 時間以内」は何をどこまでやれば OK ですか?
A. 目的は「評価したこと」ではなく、ADL・栄養・口腔の課題をそろえて 1 つの計画に統合すること です。尺度名や所見だけで終わらせず、課題 → 目標 → 介入 → 担当まで読める形にすると運用しやすくなります。
Q2. 「通算 14 日」はいつから数えますか?
A. 原則は 計画を作成した日 を起点に 14 日です。ただし、やむを得ず 48 時間を超えて計画を作成した場合は、計画日ではなく 入棟後 3 日目 を起算日にそろえます。
Q3. 週 5 回の食事観察は、毎回全員を見ないといけませんか?
A. いいえ。低栄養等のリスクが高い患者を中心に、週 5 回以上の観察の中で計画的に確認 できれば差し支えありません。同日に複数回見た場合でも、回数は 1 回として数える扱いです。
Q4. 退院だけでなく、転棟時も ADL の測定が必要ですか?
A. はい。同一入院料を算定する別病棟への転棟時も、ADL 低下割合の確認に関わるため、測定が必要です。転棟を評価トリガーとして運用表に入れておくと漏れにくくなります。
Q5. DPC 関連調査の ADL スコアを使ってもよいですか?
A. これは 2025 年 3 月 31 日までの経過措置 として示されていた取扱いです。現在運用する場合は、最新通知を確認しつつ、院内で定めた方法で入院時 / 退院・転棟時の ADL をそろえて測定する前提で考えるのが安全です。
Q6. 14 日を過ぎたあと、入院期間が通算される再入院で再度算定できますか?
A. できません。初回入棟後に設定された起算日から 14 日を経過した後、入院期間が通算される再入院患者に対して計画を再策定しても、再度の算定は不可とされています。
次の一手
参考資料
- 厚生労働省. 令和 6 年度診療報酬改定の概要【全体概要版】. PDF
- 厚生労働省. 令和 6 年度診療報酬改定の概要【入院Ⅱ(急性期・高度急性期入院医療)】. PDF
- 厚生労働省. 診療報酬の算定方法の一部改正に伴う実施上の留意事項について. PDF
- 厚生労働省. 疑義解釈資料の送付について(その 1). PDF
- 厚生労働省. 疑義解釈資料の送付について(その 2). PDF
- 厚生労働省. 疑義解釈資料の送付について(その 4). PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



