転倒後 48 時間対応テンプレ|病棟 PT が迷わない初動と再発防止
この記事で答えるのは、病棟で転倒が起きた直後から 48 時間までに、 PT が何を先に見て、どこまで共有し、どう再発防止へ落とすかです。結論は、赤旗の除外 → 多因子で原因仮説 → 介助量・補助具・動線・時間帯を固定の順に回すと、担当が変わっても抜けにくくなります。
本記事では、48 時間フロー、再発防止チェックリスト、SBAR テンプレ、ハドル、記録テンプレに加えて、病棟でそのまま使いやすい A4 記録シート PDF もまとめて掲載します。詳細な画像適応や単一スケールの深掘りではなく、まず現場で回る“型”をそろえることに絞ったページです。
48 時間の流れ(院内標準)
まずは全体像を 1 分で押さえます。優先順位は、0–2 時間=安全確認、2–24 時間=原因仮説、24–48 時間=実装固定です。スマホでは表を横スクロールできます。
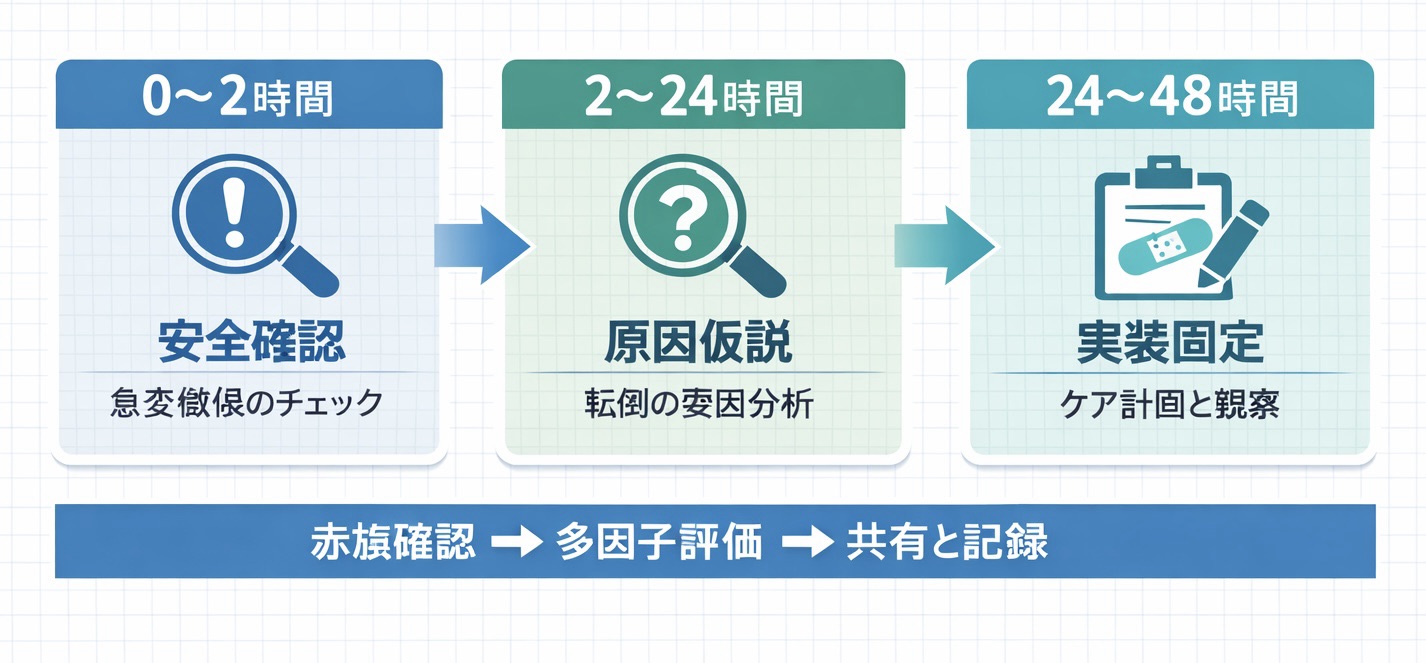
| 時間 | 目的 | やること(最小セット) | 共有・記録 |
|---|---|---|---|
| 0–2 時間 | 安全確認(見逃し防止) | 外傷・意識・疼痛、バイタル、赤旗の有無、状況聴取(何をして・どこで・どう崩れたか) | 医師 / 看護へ即時共有(必要時)、時刻つき経過メモ |
| 2–24 時間 | 原因仮説 → 対策のたたき台 | 歩行・バランスのクイック確認、移乗 / トイレ動線、環境是正、薬剤 / せん妄 / 起立性低血圧などの確認 | チェックリストを埋める、 SBAR の下書きを作る |
| 24–48 時間 | 提案の合意 → 実装 | SBAR で多職種へ提案、家族説明(必要時)、介助量 / 補助具 / 離床条件の更新、再発防止策の固定 | カンファ要点と決定事項を記録し、申し送りへ載せる |
まず見る赤旗(医師へ即時連絡の目安)
転倒後の対応で一番怖いのは「様子見で見逃す」ことです。下表は“迷ったら即共有”の基準として使ってください。院内ルールがあれば、それを最優先します。
| カテゴリ | 赤旗(例) | すぐやること |
|---|---|---|
| 意識・神経 | 意識低下、急な麻痺 / しびれ、構音障害、けいれん、強い頭痛、反復する嘔吐 | 医師へ即時連絡、神経所見と時刻を記録、観察頻度を上げる |
| 頭部打撲 | 頭部打撲の可能性、抗凝固 / 抗血小板薬の内服、出血傾向 | 医師へ共有(画像 / 観察の要否を相談)、打撲部位と転倒状況を明確化 |
| 骨折・外傷 | 強い疼痛、荷重不能、変形、広範な腫脹 / 皮下出血 | 疼痛部位と荷重可否を記録、安静 / 固定、検査オーダーの要否を相談 |
| 循環・代謝 | 著しい血圧低下 / 徐脈 / 頻脈、低血糖疑い、胸痛・呼吸苦 | バイタル再確認、原因薬剤 / 食事 / 脱水の情報を集め、医師へ即共有 |
観察の標準(数値+変化+条件を残す)
「何となく大丈夫そう」は再発防止にも監査にも弱いです。最低限、時刻、数値、変化、条件が追える形で残します。
| 領域 | 最低限残す内容 | 書き方のコツ |
|---|---|---|
| バイタル | 血圧、心拍、 SpO2 、体温、可能なら起立前後の変化 | 「何時に」「どの体位で」「症状があったか」までセットで記載 |
| 神経 | 意識、会話の違和感、瞳孔、新規の麻痺 / しびれ、嘔吐、頭痛 | 異常ありだけでなく「変化なし」も残す |
| 疼痛・外傷 | NRS 、部位、腫脹、皮下出血、荷重可否 | どの動作で増悪するかまで書く |
| 転倒状況 | いつ・どこで・何をして・どう崩れたか、介助者 / 補助具の有無 | 「方向転換時」「立ち上がり直後」など破綻場面を具体化する |
再発防止チェックリスト(“抜け漏れゼロ”にする表)
転倒後対応は「確認したつもり」で抜けます。担当と記録までセットにして、院内で使える表にします。
| 領域 | 実施項目(最小セット) | 担当 | 記録 / 基準(例) |
|---|---|---|---|
| 身体 | 疼痛、外傷、めまい / ふらつき、起立性低血圧の疑い、 DVT 徴候 | PT / NS | 疼痛 NRS、起立前後 BP、症状の出現条件 |
| 運動機能 | 歩容観察、移乗 / 方向転換の破綻、必要なら BBS / TUG / 5xSTS など | PT | 条件固定(椅子 / 補助具 / 速度)、前回との差 |
| 認知・注意 | せん妄疑い、注意散漫、夜間の見当識、指示理解 | NS / 多職種 | 夜間帯の状況、転倒直前の行動 |
| 環境 | 床、履物、照度、動線、コール位置、手すり / 段差 | NS / 介護 | 是正前後、誰がいつ直したか |
| 薬剤 | 鎮静、抗コリン、降圧、低血糖薬などの有害事象の疑い | 医師 / 薬剤師 | 変更の有無と理由、時間帯の調整 |
| 補助具 | 杖 / 歩行器の適合、グリップ高さ、練習計画、介助量 | PT | 採寸、介助量、禁止事項(独歩 NG など) |
A4 記録シート PDF
転倒後 48 時間の流れを、病棟でそのまま書き込みやすい A4 1 枚にまとめた記録シートです。まずはダウンロードして、部署の運用に合わせて使ってください。
PDF プレビューを表示する
評価を足す判断(スケールは“後から必要分だけ”)
転倒後は、スコアを増やすこと自体が目的ではありません。先にやるのは、どこで崩れたかを多因子で整理することです。状態が落ち着き、再発防止策を具体化したい場面でだけ評価を足します。
| 場面 | 足す評価 | 何が決まるか |
|---|---|---|
| 方向転換や歩行開始で崩れる | TUG、歩容観察、静的バランス | 見守り位置、方向転換時の介助、歩行条件 |
| 立ち上がりで失敗する | 5xSTS、立ち上がり観察 | 椅子高さ、手の使用、立位開始条件 |
| 補助具が合っていない | 補助具適合、グリップ高さ、歩行練習時の破綻観察 | 杖 / 歩行器の変更、禁止事項、練習計画 |
| 薬剤 / せん妄 / 起立時症状が疑わしい | スケール追加より、時系列整理と起立前後バイタル | 共有先、再評価条件、時間帯の修正 |
SBAR テンプレ(提案の型:空欄 → 例 → NG)
“気づき”を“提案”に変えると、再発防止が動きます。まずは空欄テンプレで統一してください。
空欄テンプレ(コピペ用)
S(状況): ・いつ/どこで/何をして転倒したか: ・受傷(頭部打撲・疼痛・出血など): B(背景): ・直近の変化(薬剤、夜間せん妄、排泄、起立性低血圧、疲労): ・転倒リスク(過去歴、補助具、見当識、環境): A(評価): ・原因仮説(身体/環境/薬剤/注意): ・観察所見(バイタル、神経、疼痛、歩容): R(提案): ・今すぐ(0–24 時間): ・48 時間で固定する運用(介助量、補助具、動線、離床、薬剤相談): ・誰が、いつまでに:
文例(例)
S:夜間トイレ移動中に転倒。受傷は軽微だが右膝痛あり。 B:降圧薬調整後から立ちくらみの訴え。夜間の排尿回数が増え、眠前薬も内服。 A:起立時に血圧低下とふらつき。トイレ動線が暗く、方向転換でバランス破綻が出た可能性。 R:夜間は固定型歩行器+介助量アップ、動線にセンサーライト設置。降圧薬・眠前薬の時間帯を主治医 / 薬剤師と再検討を提案。
よくある NG(伝わらないパターン)
- 原因を 1 つに決め打ちする(「スリッパが悪いだけ」など)
- 提案が抽象的(「気をつける」)で、介助量 / 補助具 / 動線まで落ちていない
- “誰がいつ”がなく、実装されずに終わる
ポストフォールハドル( 10 分の振り返り)
転倒直後の対応で終わらせず、「次を減らす」ための短い振り返りを入れると、再発防止策が定着しやすくなります。
- 何が起きたか:行動(トイレ / 移乗 / 離床)と環境(暗所 / 段差 / 動線)
- なぜ起きたか:身体・薬剤・注意 / せん妄・補助具の重なり
- 次をどう防ぐか:“今日から変える 1 つ”を決める(介助量、ライト、コール、補助具など)
記録テンプレ(最小セット:あとで再発に効く書き方)
記録は「起きたこと」だけでなく、「次を防ぐ材料」まで残すのがコツです。最低限、下の 4 点がそろうと強いです。
| 要素 | 書く内容(例) |
|---|---|
| 状況 | いつ・どこで・何をして・どう崩れたか(方向転換 / 立ち上がり / 歩行開始など) |
| 所見 | 疼痛 NRS、バイタル、神経の変化、歩行時の破綻パターン |
| 原因仮説 | 身体 / 環境 / 薬剤 / 注意の“重なり”で整理する |
| 対策 | 介助量、補助具、動線、夜間対応、薬剤相談など(誰が・いつまでに) |
現場の詰まりどころ(よくある抜け漏れ)
多いのは「転倒直後の処置で終わる」パターンです。外傷確認や疼痛コントロールはできても、SBAR テンプレと記録テンプレまで落ちず、次の担当が同じ転倒を“別件”として扱ってしまいます。共有の単位は「気づき」ではなく「提案」までです。
もう一つは、原因を 1 つに決め打ちすることです。夜間・トイレ・履物だけに着目すると、背景にある薬剤、循環変動、注意障害、補助具ミスマッチが落ちます。転倒“前”からの拾い上げをそろえるなら、転倒リスク評価の最小セットに分けて運用すると、病棟内の役割もぶれにくくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
転倒後、 PT が最初の 2 時間で優先すべきことは何ですか?
最優先は「安全確認」と「赤旗の除外」です。外傷、疼痛、意識 / 神経の変化、バイタル(可能なら起立前後)を押さえ、転倒状況を短く整理します。詳細なスケールは後で構いません。
TUG や BBS 、 5xSTS はいつ入れるべきですか?
状態が安定し、再発防止策を具体化したい場面で必要分だけ足します。最初から全部入れるより、どこで崩れたかを多因子で整理してから、目的に応じて追加する方が回りやすいです。
48 時間プロトコルを全部回せない日は、どこを残すべきですか?
優先は「身体安全 > 環境是正 > 共有」です。最低限、赤旗とバイタル / 神経の変化がないこと、即効性の高い環境是正、そして“どこまでやったか”を記録・申し送りに残してください。
SBAR が長くなりがちです。短くするコツは?
R(提案)を先に決め、そこに必要な情報だけを S / B / A に残すと短くなります。提案は「介助量」「補助具」「動線」「時間帯」「薬剤相談」の形に落とすと伝わりやすいです。
記録はどこまで具体的に書くべきですか?
再発防止に使える具体性が目安です。「場所・状況」に加えて「崩れた方向」「タイミング」「補助具 / 介助者との位置関係」「本人の自覚」を残すと、次のカンファレンスで効きます。数値化できる項目は数字で残します。
次の一手
参考文献
- Montero-Odasso M, van der Velde N, Martin FC, et al. World guidelines for falls prevention and management for older adults: a global initiative. Age Ageing. 2022;51(9):afac205. doi: 10.1093/ageing/afac205
- McKercher JP, Peiris CL, Hill AM, et al. Hospital falls clinical practice guidelines: a global analysis and systematic review. Age Ageing. 2024;53(7):afae149. doi: 10.1093/ageing/afae149 / PubMed: 39023234
- Jones KJ, Crowe J, Allen JA, et al. The impact of post-fall huddles on repeat fall rates and perceptions of safety culture: a quasi-experimental evaluation of a patient safety demonstration project. BMC Health Serv Res. 2019;19(1):650. doi: 10.1186/s12913-019-4453-y / PubMed: 31500609
- NICE. Head injury: assessment and early management ( NG232 ). NICE guideline
- Royal College of Physicians. Post-fall medical examination: a guide for inpatient settings. RCP
- Ganz DA, Huang C, Saliba D, et al. Preventing falls in hospitals: a toolkit for improving quality of care. Rockville, MD: Agency for Healthcare Research and Quality; 2013. AHRQ toolkit
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下