医療安全管理者の配置義務化(結論:リハ部門は報告・記録・共有の型を先に決める)
2026 年 4 月から、病院、入院施設を有する診療所、入所施設を有する助産所では、医療安全管理者の配置と、医療に係る安全管理に関する記録の整備が求められます。結論からいうと、リハ部門で最初にやるべきことは「誰が医療安全につなぐか」よりも、「何を報告するか」「どの様式に残すか」「どの頻度で共有するか」の 3 点を先に固めることです。
制度の文言を読んだだけでは、 PT ・ OT ・ ST の日常業務に落ちにくい領域です。だからこそ、インシデント報告、委員会資料、部門内共有、再発防止の流れを 1 本にしておくと、義務化対応が現場の負担増だけで終わりにくくなります。
2026 年 4 月から何が変わる?
今回の改正で押さえたいのは、医療安全管理者の配置が制度上明確になったことと、医療に係る安全管理に関する記録の整備が求められたことです。これまでも医療安全委員会や研修、指針の整備は重要でしたが、今回は「誰が医療安全管理を担うのか」がよりはっきりしました。
リハ部門にとって重要なのは、これが医療安全担当者だけの話ではなく、日々の転倒、離床、機器使用、移乗、訓練中の急変対応などの報告ラインに直結することです。部門の情報が医療安全管理者まで届かないと、制度だけ整っても実効性が弱くなります。
どの医療機関が対象か
対象は、病院、患者を入院させるための施設を有する診療所、入所施設を有する助産所です。したがって、病院のリハ部門では基本的に「自部門は対象施設の一部としてどう動くか」を考える必要があります。
一方で、外来のみの診療所や入所施設を持たない場面とは整理が異なります。この記事では、主に病院のリハ部門を想定しつつ、入院機能を持つ診療所でも応用しやすい形で整理します。
医療安全管理者は何を行うのか
通知で示された事項をそのまま読むと少し抽象的ですが、現場では「委員会支援」「研修支援」「医療安全の方策を回すための実務」を担う存在と考えると理解しやすいです。つまり、事故が起きた後だけでなく、事故を起こしにくい運用を整える役割が中心です。
リハ部門から見ると、医療安全管理者は“報告の提出先”であるだけでなく、“再発防止の設計先”でもあります。報告して終わりではなく、集計、傾向把握、重点化、現場還元までつながると、制度対応が臨床改善に変わります。
スマホでは表を横スクロールできます。
| 項目 | 制度上の位置づけ | リハ部門で考えること |
|---|---|---|
| 委員会支援 | 医療安全管理委員会が実施する業務の支援 | 部門の事例をどう報告し、何を持ち帰るかを決める |
| 研修 | 管理者の指示がある場合、職員研修の全部または一部を実施 | 転倒、移乗、離床、機器、安全確認の教育テーマを整理する |
| 方策の実施支援 | 医療安全確保の方策を円滑に実施するために必要な業務 | 報告後の改善策が現場で回るよう、手順と記録をそろえる |
| 記録整備 | 医療に係る安全管理に関する記録の整備 | インシデント、集計、再発防止、共有履歴を残せる形にする |
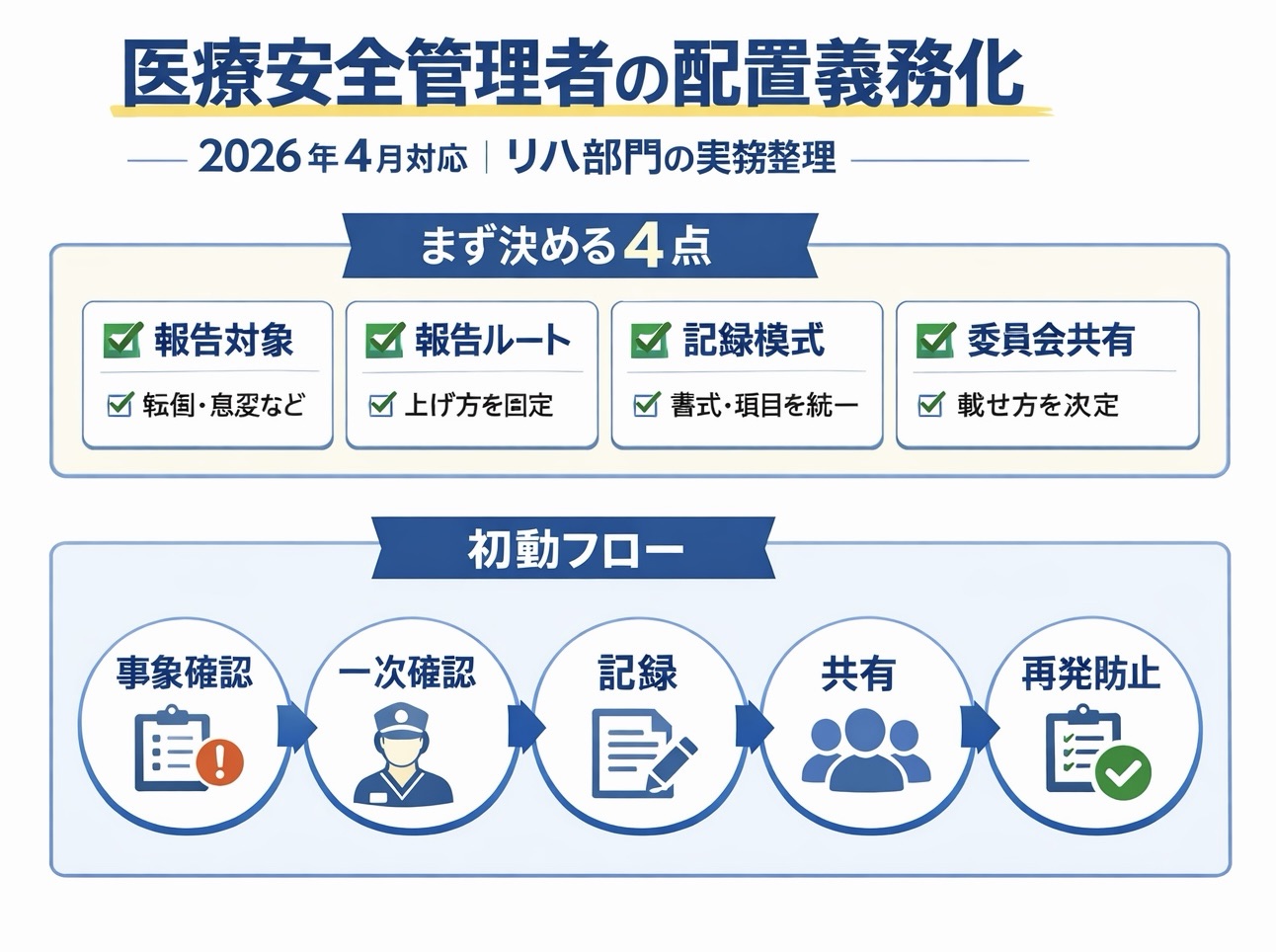
リハ部門が最初に決める 4 点
義務化対応で詰まりやすいのは、「担当者が決まれば終わり」と考えてしまうことです。実際には、リハ部門の中で情報がどのように上がり、どのような様式で残り、どの会議に載るかを決めておかないと、医療安全管理者がいても運用は回りません。
最初に決めたいのは、報告対象、報告ルート、部門内の一次確認者、記録様式の 4 点です。この 4 つが曖昧だと、現場で起きた事象が「ヒヤリハット止まり」で終わりやすくなります。
| 項目 | 先に決める内容 | よくある失敗 |
|---|---|---|
| 報告対象 | 転倒、離床、急変、機器トラブル、患者取り違え、説明不足など | 重大事例だけ報告し、軽微な前兆が集まらない |
| 報告ルート | 発見者 → 主任 → 医療安全管理者・委員会などの流れ | 誰に上げるか毎回迷う |
| 一次確認者 | 主任、科長、当番責任者など | 報告の事実確認が個人任せになる |
| 記録様式 | 事象、背景、対応、再発防止、共有先を残せる形 | 自由記載だけで比較できない |
何を記録に残すべきか
今回の改正では、医療に係る安全管理に関する記録の整備が求められています。リハ部門では、単に事故報告書を出すだけではなく、部門内で何を共有し、どの対策に変えたかまで追える形にしておく方が安全です。
特に、訓練中の転倒未遂、移乗時の介助量判断ミス、離床センサーや車いすブレーキの確認漏れ、酸素・点滴ラインを含む訓練場面の安全確認などは、再発防止につなげやすいテーマです。記録は長文より、「事象」「背景」「対応」「再発防止」「共有先」の 5 項目でそろえると比較しやすくなります。
スマホでは表を横スクロールできます。
| 項目 | 残す内容の例 | 目的 |
|---|---|---|
| 事象 | 転倒未遂、訓練中のふらつき、ライン抜去リスクなど | 何が起きたかをそろえる |
| 背景 | 時間帯、病棟状況、担当者、介助量判断、環境条件 | 再発パターンを見つける |
| 対応 | その場の介助、医師・看護師報告、家族説明の有無 | 初動を確認する |
| 再発防止 | 見守り強化、介助方法変更、ルート変更、チェック追加 | 次に変えることを明確にする |
| 共有先 | 部門内、病棟、委員会、医療安全管理者 | 改善が止まらないようにする |
インシデント報告を“報告して終わり”にしないコツ
医療安全対応が形骸化しやすいのは、報告書を提出した時点で仕事が終わったように見えてしまうからです。実務では、報告 → 集計 → 重点化 → 対策 → 再評価の流れまでつなげると、現場への戻りが生まれます。
すでに委員会運用を詳しく見たい場合は リスクマネジメント委員会の役割と運用 をあわせて読むと、集計から重点化までの流れを補強しやすいです。このページでは、より手前の「部門から何をどう上げるか」に焦点を当てます。
委員会と研修にどうつなぐか
医療安全管理者の配置義務化で、部門側がやるべきことは「委員会に呼ばれたら参加する」だけではありません。日頃の事例から、どのテーマを委員会に載せるか、どのテーマを研修に落とすかを決めることが重要です。
リハ部門では、転倒、移乗、離床、訓練中急変、機器使用、情報共有漏れが定番テーマになりやすいです。月ごとの事例を見て、頻度が高いもの、患者影響が大きいもの、再発しやすいものを研修テーマに変換すると、制度対応と教育がつながります。
| テーマ | 委員会で見ること | 研修にしやすい内容 |
|---|---|---|
| 転倒・転落 | 発生場所、時間帯、介助量、環境 | 起立・移乗・歩行介助の再確認 |
| 訓練中急変 | 前兆、バイタル変化、初動 | 中止基準、報告基準、観察ポイント |
| 機器・ライン管理 | 車いす、歩行補助具、酸素、点滴など | 訓練前チェック、ダブルチェック |
| 情報共有漏れ | 申し送り、病棟連携、計画変更の伝達 | 共有テンプレ、朝会・申し送りの型 |
現場の詰まりどころ
制度上の要件よりも、現場では「どう回すか」で止まりやすいです。特に多いのは、「医療安全管理者がいるので現場は受け身になる」「報告書が多すぎて分析されない」「委員会と日常業務がつながらない」の 3 つです。
以下のような OK / NG を先に共有しておくと、部門運用を整えやすくなります。
| 場面 | OK | NG |
|---|---|---|
| 役割分担 | 部門の一次確認者と報告先を固定する | 全部を医療安全管理者任せにする |
| 記録 | 比較しやすい項目でそろえる | 自由記載だけで集計できない |
| 委員会連携 | 重点テーマを絞って上げる | すべてを羅列して優先順位がない |
| 再発防止 | 手順・教育・環境に変換する | 注意喚起だけで終える |
主任・管理者の初動フロー(最小 5 ステップ)
新しい義務化対応では、会議を増やすより「報告の入口」と「改善の出口」を固定する方が実務的です。以下の 5 ステップで進めると、部門内の対応がぶれにくくなります。
- 部門内で報告対象となる事象を決める
- 一次確認者と報告先を固定する
- 部門用の簡易記録テンプレをそろえる
- 月ごとに件数と傾向を見て重点テーマを決める
- 委員会と研修へつなげて再発防止を確認する
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
医療安全管理者は必ず専従で置く必要がありますか?
今回の通知では、医療安全管理者として知識を備え、責任をもって業務を行う者の配置が求められています。専従必須とまでは読めないため、自施設の規模や運用に応じて整理する必要があります。
医療安全管理者は医療職でないといけませんか?
通知本文では「知識を備え、かつ、責任をもって業務を行う者」と示されており、現時点で特定の資格職に限定する文言は確認できません。今後の留意事項通知もあわせて確認すると安全です。
リハ部門は何を優先して整えればよいですか?
まずは、報告対象、報告ルート、記録様式、委員会への上げ方の 4 点です。これがそろうと、制度対応が日常業務に落ちやすくなります。
インシデント件数を減らすことだけが目的ですか?
いいえ。件数だけを見ると報告しにくくなることがあります。実務では、前兆を拾い、重点化し、再発防止につなげる流れを作ることが重要です。
今後追加の通知が出る可能性はありますか?
あります。2026 年 3 月 19 日通知では、施行に伴う留意事項は別途通知するとされています。公開後も差分更新を前提にすると運用しやすいです。
次の一手
このテーマは、制度名だけ知っていても現場の動きには変わりにくい領域です。まずはリハ部門の報告と記録の型を決め、そのうえで委員会と監査対応の流れをそろえると実務に落としやすくなります。
参考資料
- 厚生労働省. 医療法施行規則の一部を改正する省令の公布等について. 2026 年 3 月 19 日.
- 厚生労働省. 医療事故調査制度等の医療安全に係る検討会報告書について. 2026 年 1 月 19 日.
- 施設基準ハブ|要件・記録・委員会の整理
- リスクマネジメント委員会の役割と運用
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下


