体位ドレナージ(体位排痰法)とは?(結論)
関連:呼吸手技の索引へ
まず比較:ACBT・PEP・体位排痰の違い
体位ドレナージ(体位排痰法、postural drainage)は、重力を利用して分泌物を末梢 → 中枢へ移送し、喀出しやすい条件を作る気道クリアランス手技です。この記事では、安全に始める手順・禁忌・中止基準・肺葉別ポジショニングを、ベッドサイドで迷いにくい順番で整理します。
結論から言うと、コツは「角度」より耐容性です。頭低位を前提にせず、苦しくならない体位で短く反応を見て、最後はハフィングや最小限の咳までつなげます。なお、PEP や機器排痰との詳しい比較、吸引の適応判定まではこのページでは深掘りしません。
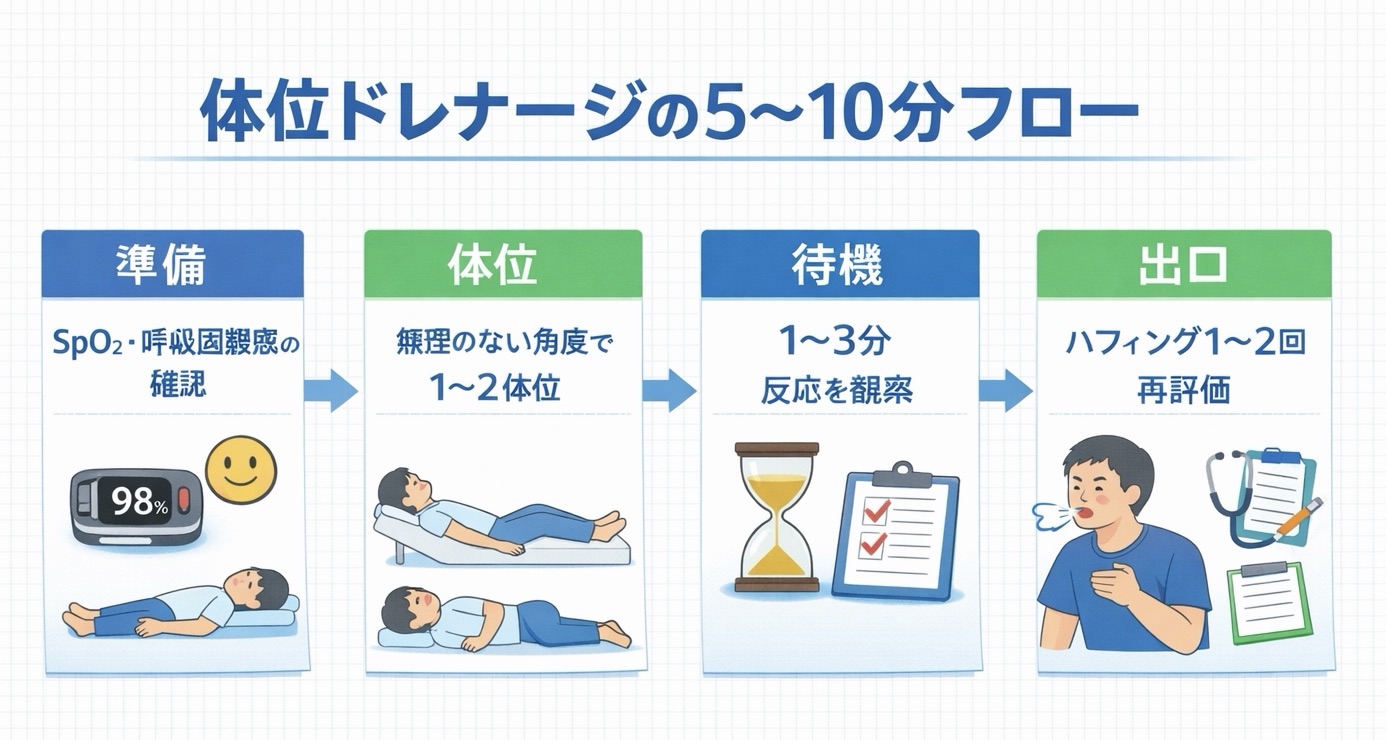
まずは 5〜10 分フロー(安全に始める型)
初回は “全部やる” より短く回して反応を見る方が、安全で再現性が上がります。次の 4 ステップを固定すると、経験差が出にくくなります。
- 準備:SpO₂/HR/呼吸数/呼吸困難感( 0–10 )/悪心を確認
- 体位:苦しくならない角度で 1〜2 体位に絞る(頭低位は前提にしない)
- 待つ:1〜3 分、痰が動くサイン(ゼロゼロ音・咳の予兆・胸の奥が動く感覚)を観察
- 出口:ハフィング( FET ) 1〜2 回 → 必要最小限の咳 → 再評価(悪化なら中止)
適応の目安(どんなときに使う?)
体位ドレナージは、分泌物があり「自己喀出がうまくいかない」「咳だけでは疲れる」場面で検討します。典型は、気管支拡張症や COPD、術後・長期臥床で換気が落ちやすいケースなどです。聴診でのラ音、痰の絡み感、体位で呼吸音が変わる所見があると、体位選択の根拠になります。
一方、分泌物が少ない場合や、体位変換で苦しくなる場合は、体位ドレナージを無理に続けるより、呼吸コントロールやハフィングを優先した方が安全なこともあります。大切なのは「この患者にとって、体位で痰が動くか」を短時間で見極めることです。
禁忌・注意(安全管理の前提)
体位ドレナージは侵襲が低い一方、頭低位や強い体位変換で、呼吸循環や逆流リスクが上がることがあります。禁忌・要注意は「循環」「酸素化」「誤嚥・逆流」「頭部・整形外科リスク」を軸に整理すると、判断がぶれにくいです。
| 区分 | 例 | 現場の対応 |
|---|---|---|
| 中止・回避 | 循環不安定(ショック、重篤な不整脈など)、治療抵抗性の気胸、重篤な低酸素血症、意識障害で協力困難 | 全身管理を優先し、導入は医師・上位者と合意してから行います。 |
| 要注意(誤嚥・逆流) | 強い胃食道逆流、食後早期、嚥下機能低下で喀出困難 | 頭低位は避け、食後は時間を空けます。排痰の出口(咳・ハフィング・吸引)を準備します。 |
| 要注意(頭部・整形) | 頭蓋内圧亢進が疑われる、頸椎不安定、術後早期、強い疼痛 | 角度を浅くし、苦しくならない範囲で短時間。疼痛が出たら中止します。 |
| 要注意(呼吸困難) | 呼吸困難が強い、体位で息切れが増悪しやすい | 前傾位・セミファウラーなど楽な体位から開始し、短時間で反応を評価します。 |
中止基準(ベッドサイドの実用ライン)
体位ドレナージは、体位変換そのものが負荷になります。悪化サインが出たら「続けない」が原則です。特に SpO₂ 低下、呼吸困難増悪、めまい、悪心は優先して見ます。
| 項目 | 観察ポイント | 中止・減量の目安 |
|---|---|---|
| SpO₂ | 安静比からの低下、回復の遅れ | 90% 未満、または安静比 −4% 以上の低下が持続する |
| 呼吸困難感 | 会話困難、補助呼吸筋の過活動 | 増悪したら即中断し、楽な体位へ戻す |
| 循環 | 頻脈、血圧低下、めまい | めまい・冷汗・失神前症状が出たら中止 |
| 消化器 | 悪心、逆流感、嘔吐 | 出現したら中止(頭低位は避ける) |
肺葉別ポジショニング(頭低位なしの基本形)
「教科書どおりの角度」よりも、呼吸困難が増えない体位で、目的の区域に重力が働く方向を作るのが現場向きです。ここでは、頭低位を強要しない “基本形” をまとめます。必要なら角度を少しずつ調整します。
| 狙う部位 | 体位(基本) | コツ | 避けたいこと |
|---|---|---|---|
| 右上葉 | 座位〜セミファウラー | 肩甲帯をリラックスし、呼気を長めに整える | 頑張りすぎの深呼吸(過換気) |
| 左上葉 | 座位〜セミファウラー | 苦しくない角度で短時間から開始する | 息止め |
| 右中葉 | 左側臥位+軽い後方回旋(やや仰臥位寄り) | 枕で体幹を支え、呼吸を崩さない | 体幹ねじれで疼痛を作る |
| 舌区(左) | 右側臥位+軽い後方回旋(やや仰臥位寄り) | 体位で苦しくなるなら角度を浅くする | 無理な頭低位 |
| 下葉(右/左) | 側臥位(左右)または腹臥位が可能なら腹臥位 | 息切れが増えるなら前傾やセミファウラーへ戻す | SpO₂ 低下を我慢して継続する |
手順( 5〜10 分で回す現場版 )
体位ドレナージは「体位を取った時点」で半分終わりです。残り半分は、出口(ハフィング/最小の咳)までつなげて “出す” ところまで設計します。
0)準備( 30〜60 秒 )
- 確認:SpO₂、HR、呼吸数、呼吸困難感( 0–10 )、悪心の有無
- ゴール:今日は「痰を 1 回まとめて出す」か「呼吸を楽にする」かを 1 つに絞る
- 姿勢:苦しくならない角度から開始する(頭低位を前提にしない)
1)体位を作る( 1〜2 分 )
枕やタオルで体幹を支え、患者が “力を抜ける” 体位を作ります。呼吸数が増えたり会話が困難になったりする体位は、狙いが合っていても不適です。
2)待つ( 1〜3 分 )
体位で痰が動くには “時間” が必要です。呼吸を整えながら短時間で反応を見ます。ゼロゼロ音が上がる、咳が出そう、胸の奥が動く感触があれば次へ進みます。
3)出口を作る(ハフィング/最小の咳)
痰が動いたサインが出たら、ハフィング( FET )を 1〜2 回、必要最小限の咳でまとめます。咳の連発は疲労で破綻しやすいので、回数は増やしません。喀出が難しい場合は、吸引や口腔ケアなど “出口の確保” を優先します。
4)反復( 2〜4 サイクル、合計 5〜10 分 )
体位を変える回数を増やすより、同じ体位で短く回して反応を見る方が安全です。初回は合計 5〜10 分以内で終了し、次回へつなげます。
現場の詰まりどころ(効かない/悪化するパターン)
体位ドレナージがうまくいかないときは、肺葉の選択よりも “設計” が原因になりがちです。次の 3 点を先に整えると改善しやすいです。
- 体位が苦しい:呼吸が崩れる体位では、痰が動く前に中断になります。
- 待てていない:体位を変えてすぐ咳をさせると、疲労だけ増えやすいです。
- 出口がない:痰が上がっても、ハフィング/咳/吸引の準備がなく残ります。
よくあるミスと修正(早見表)
| よくあるミス | 起きやすい状況 | 修正ポイント |
|---|---|---|
| 頭低位を無理に取る | 教科書どおりにしたい | まずは頭低位なしで開始し、必要なら角度を少しずつ調整する。 |
| 体位を次々変える | “全部やれば効く” 思考 | 1〜2 体位に絞り、短時間で反応を評価する。合計 5〜10 分で終了する。 |
| 体位直後に咳を連発する | 早く出したい | まず 1〜3 分 “待つ”。痰が動いたらハフィング 1〜2 回でまとめる。 |
| SpO₂ 低下を我慢して継続する | 手技を優先してしまう | 中止基準を優先し、楽な体位へ戻して再設計する。 |
| 悪心・逆流を見逃す | 呼吸だけ見てしまう | 食後は避ける。逆流感が出たら中止し、頭低位は行わない。 |
記録の取り方(最低限のテンプレ)
体位ドレナージは “どこに、どんな条件で、どれだけ” を残すと再現性が上がります。角度の厳密さより、反応と次回の調整点を 1 行で残す方が実用的です。
- 目的:排痰/無気肺予防/呼吸困難の調整( 1 つ )
- 体位:右側臥位、左側臥位、セミファウラーなど(角度メモがあると良い)
- 時間:各体位の保持時間、合計時間(例:3 分 × 2 体位)
- 反応:SpO₂、HR、呼吸困難感( 0–10 )、悪心の有無
- 分泌物:量(少/中/多)、性状(粘稠度・色調)
- 出口:ハフィング回数、咳の回数、吸引の有無
- 次回:角度を浅くする/体位を 1 つに絞る/待ち時間を増やす などを 1 行
記録例( 1 行で再現性を上げる)
目的:排痰。左側臥位(軽い後方回旋) 3 分 → ハフィング 2 回。SpO₂ 96→94%(回復速い)、Borg 3→3、悪心なし。痰:中・粘稠。次回:保持 4 分へ延長、体位は同一で反応確認。
記録シート PDF
ベッドサイドでそのまま使えるように、体位ドレナージの流れを 1 枚にまとめた記録シートを用意しました。まずは PDF を開いて印刷し、初回は「赤旗確認 → 分類 → 最小評価 → 方針 / 再評価」の順で短く回すと、記録と再評価がそろいやすくなります。
印刷前に内容を確認したい方向けに、下にプレビューも置いています。
PDF プレビューを開く
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 体位ドレナージは何分くらい行いますか?
初回は合計 5〜10 分以内が目安です。長く続けるほど良いとは限りません。短時間で反応(SpO₂、呼吸困難感、痰の動き)を見て、次回へつなげる設計が安全で効果も出やすいです。
Q2. 頭低位は必ず必要ですか?
必須ではありません。逆流や呼吸困難の増悪があるなら、頭低位なしの “安全寄り” で十分に効果が出ることもあります。必要なら角度を少しずつ調整し、悪化サインが出たら中止します。
Q3. 体位を変えても痰が出ません
多くは「待つ時間が足りない」「出口(ハフィング/最小の咳)が設計されていない」「体位が苦しくて呼吸が崩れている」のいずれかです。体位を増やす前に、1〜3 分の待ち時間と、ハフィング 1〜2 回でまとめる流れを作ります。
Q4. 食後でも行えますか?
逆流・誤嚥リスクが上がるため、可能なら食後は時間を空けます。やむを得ない場合は頭低位を避け、悪心や逆流感が出たら中止します。
次の一手(同ジャンルで深掘り)
参考文献
- Hill AT, Sullivan AL, Chalmers JD, et al. British Thoracic Society guideline for bronchiectasis in adults. BMJ Open Respir Res. 2018;5(1):e000348. DOI: 10.1136/bmjresp-2018-000348
- Herrero-Cortina B, Lee AL, Oliveira A, et al. European Respiratory Society statement on airway clearance techniques in adults with bronchiectasis. Eur Respir J. 2023;62(1):2202053. DOI: 10.1183/13993003.02053-2022. PubMed: PMID:37142337
- Bott J, Blumenthal S, Buxton M, et al. Guidelines for the physiotherapy management of the adult, medical, spontaneously breathing patient. Thorax. 2009;64 Suppl 1:i1-i51. DOI: 10.1136/thx.2008.110726
- Strickland SL, Rubin BK, Drescher GS, et al. AARC clinical practice guideline: effectiveness of nonpharmacologic airway clearance therapies in hospitalized patients. Respir Care. 2013;58(12):2187-2193. DOI: 10.4187/respcare.02925. PubMed: PMID:24222709
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



