SGA 評価方法|A / B / C 判定と記録シート( A4 PDF )
結論:SGA( Subjective Global Assessment )は、病歴( 5 本柱)+身体所見を統合して栄養状態を A(良好)/B(中等度低栄養)/C(高度低栄養)の 3 段階で判定する栄養アセスメントです。点数カットオフで決める検査ではなく、「なぜ低栄養に至ったのか」「どの程度深刻か」を原因 → 結果として整理し、介入優先度をチームで揃えるのに向いています。
実務は①スクリーニング陽性 → ② SGA(病歴+所見)→ ③必要時 GLIM(診断・重症度)でつなぐと迷いが減ります。本記事は、ベッドサイドで 5 分で回す手順と、判定根拠を「短文で共有」できる形まで落とし込みます。
現場の詰まりどころ|判定がブレる 3 パターンを先に潰す
SGA の失敗は「項目を覚えたのに、A / B / C が毎回ブレる」ことです。原因は多くの場合、体重の解釈(浮腫)/時間軸(いつから)/根拠の言語化のどれかが曖昧なまま進むことにあります。
先に以下の 2 つだけ固定すると、判定と再評価が安定します。
SGA(主観的包括的栄養評価)とは?
SGA は、病歴と身体所見を統合し栄養状態を A(良好)・B(中等度低栄養)・C(高度低栄養)の 3 段階で判定する臨床評価です。特別な機器を必要とせず、短時間で「いま低栄養が疑われるか」とその重みを把握できる点が利点です。
体重減少、摂取量、消化器症状、活動性、基礎疾患の侵襲度に加え、皮下脂肪・骨格筋量・浮腫 / 腹水などの身体所見を総合して判断します。重要なのは「項目の丸暗記」より、原因 → 結果の線を言語化して共有できる形にすることです。
SGA の評価方法(手順)|スクリーニングから GLIM まで
SGA の実務フローは次の 3 段階が基本です。
- 短時間スクリーニングで栄養リスクを抽出(施設で採用している票で可)。
- リスク陽性例に対して SGA を実施(病歴 5 項目+身体所見の総合判定)。
- 必要に応じて GLIM 基準で診断・重症度判定を行い、栄養計画へ接続。
SGA は「○点以上で低栄養」のようなスコア型ではなく、複数情報を統合して A / B / C を決める総合判断ツールです。点数化に寄せるより、「なぜ低栄養に至ったのか」「どの程度深刻か」をストーリーとして整理すると判定が安定します。
横スクロールしてご覧ください。
| ステップ | 何を見る(最小セット) | 記録の型 | 次アクション |
|---|---|---|---|
| 1 | 体重変化( 6 か月 / 1 か月)+背景(輸液・利尿・浮腫) | 時系列(いつから・どれくらい) | 変化が大きいほど B / C を疑う |
| 2 | 摂取量(量・形態・回数・中断) | 「食べられない理由」まで 1 文で | 口腔 / 嚥下や症状の確認へ |
| 3 | 消化器症状(悪心・嘔吐・下痢・腹痛の持続期間) | 期間(何日 / 何週)を添える | 原因検索・介入(薬 / 食形態) |
| 4 | 活動性(歩行距離、家事 / 就労の変化)+疾患侵襲(感染・手術・炎症) | 出来事の前後関係(原因−結果) | 廃用 / 炎症の影響を見積もる |
| 5 | 身体所見(皮下脂肪・筋量・浮腫 / 腹水) | 部位+所見(減少 / あり) | A / B / C の根拠を 3 点で共有 |
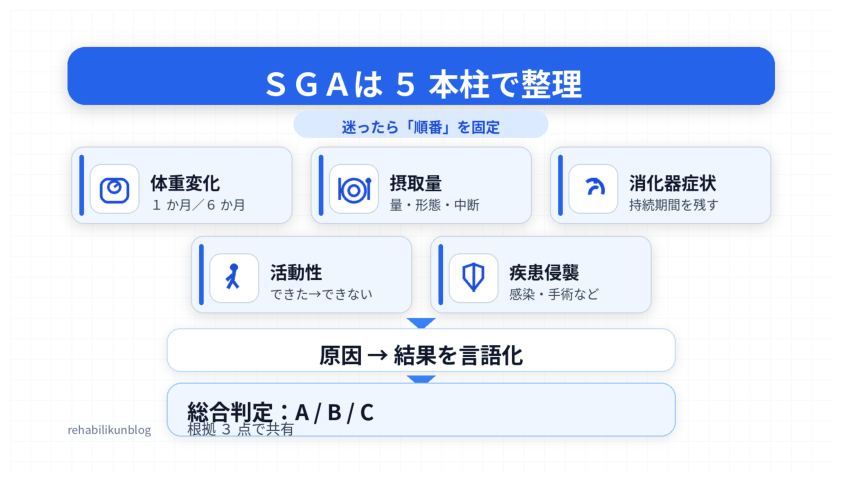
SGA の評価項目(病歴):5 つの柱
病歴の評価では、(1)体重変化: 6 か月・ 1 か月の減少率と時系列。(2)摂取量:量・形態・回数・所要時間・ムセや食事中断。(3)消化器症状:悪心・嘔吐・下痢・腹痛などの持続期間。(4)活動性:歩行距離、家事 / 就労の変化。(5)疾患侵襲:感染、手術、炎症性疾患、発熱などの 5 本柱を整理します。
個々の数値より「因果の線」を描けるかが重要です。体重や摂取の解釈では利尿薬、輸液、浮腫 / 腹水の影響に注意し、出来事の前後関係(いつから、何が変わったか)を短文で残します。
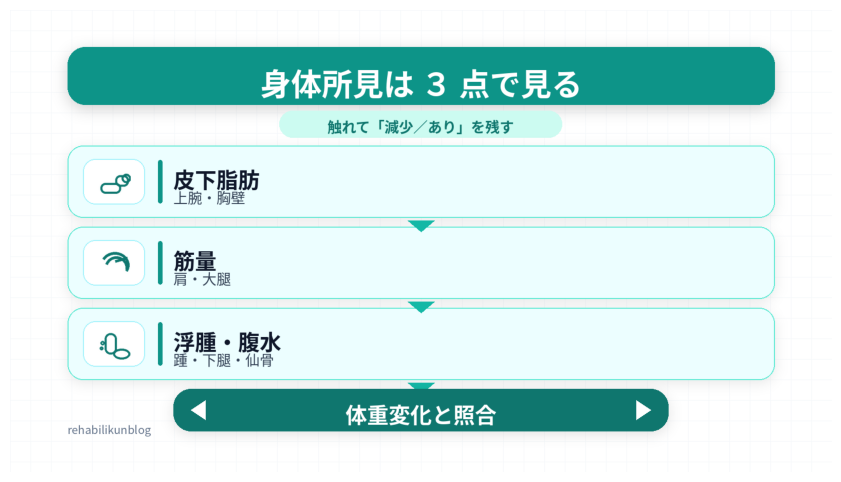
SGA の評価項目(身体所見):観察部位のポイント
皮下脂肪の減少(上腕三頭筋・胸壁)と骨格筋量の減少(三角筋・大腿四頭筋)を視・触診し、むくみ(踵・下腿・仙骨)や腹水の有無を合わせて把握します。浮腫は体重減少を覆い隠すため、病歴情報と必ず照合します。
再評価は「同じ体位・同じ照明・同じ観察順」を徹底すると再現性が上がります。所見は “部位+所見(減少 / あり)” の形にすると、チーム共有が速くなります。
横スクロールしてご覧ください。
| 部位 | 見る・触るポイント | 低栄養を示唆 |
|---|---|---|
| 上腕三頭筋 | 皮下脂肪の厚み、つまみ取りの薄さ | 皮下脂肪の著明な減少 |
| 胸壁(肋間) | 肋骨輪郭の強調、皮下脂肪 | 肋間の凹み・皮下脂肪減少 |
| 三角筋 | 外側輪郭、筋腹の張り | 肩の骨ばり・筋量減少 |
| 大腿四頭筋 | 大腿前面の筋腹、膝周りの凹凸 | 筋腹の扁平化・腱ばり |
| 踵・仙骨 | 圧痕の残り方、左右差 | 圧痕浮腫・腹水の合併 |
SGA の判定基準(A / B / C)の考え方
SGA は「○点以上で低栄養」といった点数カットオフ型のツールではなく、病歴と身体所見を組み合わせて A / B / C を決める総合判定です。点数化したい場合は MNA や GNRI など他の指標を併用し、SGA は「いま低栄養が疑われるか」「どの程度深刻か」を判断する役割と整理すると混乱が少なくなります。
最終分類では「重大な所見が一つでもあれば B 以上になり得る」ことを意識します。とくに体重変化+摂取低下+身体所見が揃うと B / C に傾きます。判定根拠は「分類」「主要根拠(体重・摂取・所見)」「想定原因」の 3 点セットで短文共有すると合意が早まります。
横スクロールしてご覧ください。
| 分類 | 病歴のまとまり(例) | 身体所見(例) | 共有するときの一言 |
|---|---|---|---|
| A(良好) | 体重変化が小さく、摂取量と症状が安定している | 脂肪・筋量の減少が目立たず、浮腫 / 腹水が乏しい | 「現状は維持、モニタリング継続」 |
| B(中等度) | 体重減少または摂取低下があり、症状や活動性低下が併存する | 脂肪 / 筋量の減少が疑われる、または浮腫で評価が揺れる | 「原因整理して介入開始、再評価を早める」 |
| C(高度) | 体重減少と摂取低下が明確で、症状や侵襲の影響が強い | 脂肪 / 筋量の減少がはっきりし、浮腫 / 腹水が併発し得る | 「緊急度高い、栄養介入を最優先」 |
SGA 記録シート(A4 PDF)のダウンロード
SGA をベッドサイドで評価するときに使える 記録シート( A4・ 1 枚) を用意しました。病歴 5 本柱と身体所見(脂肪・筋量・浮腫 / 腹水)を「同じ順番」で埋められる形にしています。
ボタンで PDF を開けます。必要なら、折りたたみのプレビューで中身を確認してください。
プレビューを開く
記録を速くするコツ|根拠は「短文 1 行」に落とす
SGA は情報量が多い分、記録が長文化しやすい評価です。コツは、各項目を「事実(所見)+期間(いつから)+理由(なぜ)」の短文 1 行に落としていくことです。
最後に「分類( A / B / C )」「主要根拠 3 点」「想定原因」を 1 文で言える形にすると、多職種共有と再評価が一気に速くなります。
横スクロールしてご覧ください。
| 項目 | 短文の型 | 例 |
|---|---|---|
| 体重変化 | ◯日で −◯ kg(浮腫 / 利尿の影響:◯) | 14 日で −2 kg(下腿浮腫あり) |
| 摂取量 | 摂取 ◯割、理由:◯ | 摂取 5 割、悪心で中断 |
| 身体所見 | 部位:所見(減少 / あり) | 上腕三頭筋:脂肪減少、踵:圧痕浮腫 |
| 共有の一文 | A / B / C+根拠 3 点+原因仮説 | B:体重↓+摂取↓+脂肪↓。原因は悪心と侵襲。 |
判定の落とし穴とコツ(よくある失敗)
(1)浮腫・腹水で体重減少を過小評価しやすい。(2)急性炎症やステロイドで体液・食欲が揺れる。(3)廃用性筋萎縮と低栄養由来の筋量低下は併存しやすい。(4)口腔機能低下は摂取量のボトルネック。これらは「時間軸」と併せて整理し、再評価条件を固定化すると再現性が上がります。
チーム共有は「分類( A / B / C )」「主要根拠(体重・摂取・身体所見)」「想定原因(疾病・炎症・口腔など)」の 3 点セットに固定すると、合意が速くなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
SGA はどのくらいの頻度で再評価すべきですか?
急性期〜回復期では、全身状態が動きやすいため おおむね週 1 回程度 を目安に再評価すると、変化の見落としが少なくなります。介入変更や病態変化(手術・感染など)があったタイミングでは、その前後で取り直し、病歴と身体所見がどう変化したかを確認します。
MNA や MUST などのスクリーニングと役割はどう違いますか?
MNA や MUST は「リスクがあるか」を短時間でふるい分ける スクリーニング です。一方、SGA は病歴と身体所見を統合して A / B / C を判定する アセスメント で、「なぜ低栄養に至ったのか」「どの程度深刻か」を整理する役割を持ちます。実務では、まずスクリーニングで陽性になった患者に対して SGA を行い、必要に応じて GLIM 診断や栄養計画につなげます。
浮腫があるとき、体重変化はどう解釈しますか?
浮腫 / 腹水があると、体重が「減っていないように見える」ことがあります。そこで、体重は単独で見ず、摂取量の低下と身体所見(脂肪・筋量)を必ず照合します。利尿・輸液の影響、尿量や下腿の圧痕なども併せて記録し、解釈の根拠を残すと判定がブレにくくなります。
PT が SGA を評価しても問題ありませんか?
SGA は本来チームで活用するツールですが、病歴の聴取や身体所見の観察は PT も日常的に行う領域です。施設の運用ルールを確認したうえで、管理栄養士・医師と連携しながら PT が評価に関わる ことは、栄養とリハを一体として設計するうえで有用です。共有は「分類」「主要根拠」「想定原因」の 3 点セットに固定すると伝わります。
次の一手
参考文献
- Detsky AS, McLaughlin JR, Baker JP, et al. What is subjective global assessment of nutritional status? JPEN. 1987;11(1):8-13. PMID:3820522 / DOI:10.1177/014860718701100108
- Baker JP, Detsky AS, Wesson DE, et al. Nutritional assessment: a comparison of clinical judgement and objective measurements. N Engl J Med. 1982;306(16):969-972. PMID:6801515 / DOI:10.1056/NEJM198204223061606
- Makhija S, Baker J. The Subjective Global Assessment: a review of its use in clinical practice. Nutr Clin Pract. 2008;23(4):405-409. PMID:18682592 / DOI:10.1177/0884533608321214
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition – A consensus report from the global clinical nutrition community. Clin Nutr. 2019;38(1):1-9. PMID:30181091 / DOI:10.1016/j.clnu.2018.08.002
- Jensen GL, Cederholm T, et al. GLIM consensus approach to diagnosis of malnutrition: A 5-year update. JPEN J Parenter Enteral Nutr. 2025;49(4):414-427. PMID:40223699 / DOI:10.1002/jpen.2756
- JSPEN. GLIM 基準を使用するにあたっての SGA の取り扱いについて. Web
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



