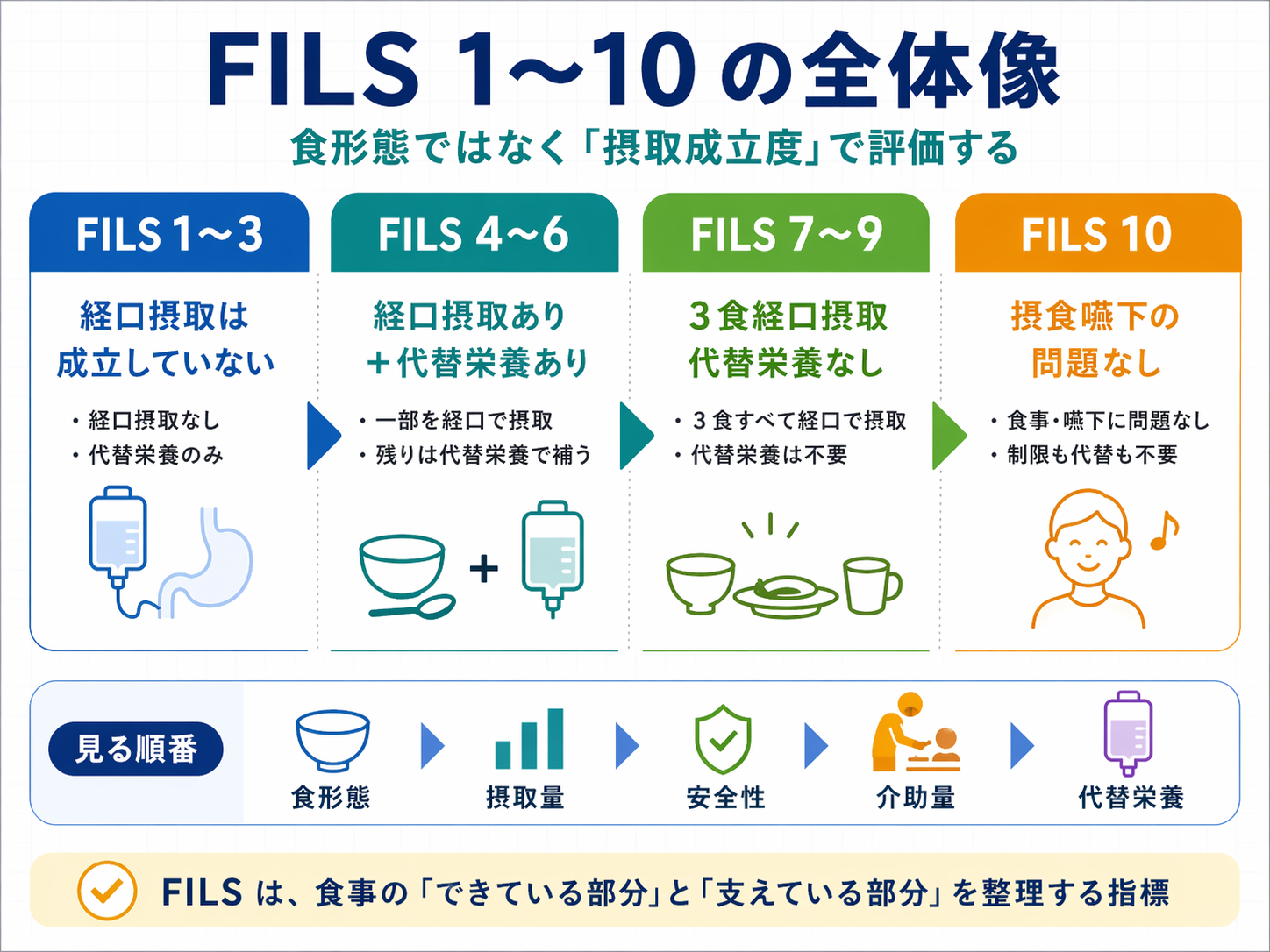
FILS(嚥下)の評価は「摂取成立度」と代替栄養で判定する
FILS( Food Intake LEVEL Scale )は、嚥下障害のある方がどの程度、経口摂取として成立しているかを 1〜10 で共有する評価尺度です。食形態そのものを示す分類ではなく、経口摂取の実態、代替栄養の併用、食事として成立しているかをチームでそろえるために使います。
この記事では、FILS の見方を「定義の暗記」で終わらせず、FOIS・食形態コードとの違い、5 分で行う判定フロー、記録例、更新タイミングまで実務向けに整理します。記事後半には、現場でそのまま使える FILS 判定・記録シート PDF も用意しています。
FILS で決まること|食形態ではなく「食事として成立しているか」
FILS で決めるのは、「何を食べたか」だけではありません。重要なのは、経口摂取が食事として成立しているか、代替栄養がどの程度必要か、介助や見守りを含めて継続できる状態かです。
そのため、同じ嚥下食を食べていても、摂取量が少ない、疲労で完食できない、経管栄養を併用している、薄い液体でむせが続く、という場合は評価が変わります。FILS は「食べ物の形」ではなく、「その人の摂取状況」を共有する尺度として扱います。
| レベル群 | 状態の目安 | 判定で見ること | 記録で残すこと |
|---|---|---|---|
| 1〜3 | 食事としての経口摂取は成立していない | 訓練内容、覚醒、誤嚥リスク、全身状態 | 直接訓練の有無、実施条件、代替栄養 |
| 4〜6 | 経口摂取はあるが代替栄養を併用する | 何食分を経口で摂れているか、不足分の補い方 | 摂取量、食形態、水分条件、経管・補液の状況 |
| 7〜9 | 3 食を経口摂取し、代替栄養は不要 | 食形態の制限、避ける食品、見守りや介助の要否 | 食事制限、むせ、残留、介助量、安定日数 |
| 10 | 摂食嚥下の問題を認めない状態 | 通常食・通常水分で問題がないか | 問題なしと判断した根拠 |
FILS・FOIS・JDD2021 の違い|迷ったら役割で分ける
FILS、FOIS、JDD2021 は似て見えますが、役割が違います。FILS は摂取成立度、FOIS は機能的な経口摂取レベル、JDD2021 は食形態・とろみの標準化に使います。
臨床記録では、どれか 1 つだけで完結させるより、FILS で摂取状況、食形態コードで提供内容、必要に応じて FOIS で機能的摂取レベルを併記すると、厨房・看護・リハ・退院先への共有が安定します。
| 指標 | 主に見るもの | 段階 | 向いている場面 |
|---|---|---|---|
| FILS | 経口摂取の成立度と代替栄養の併用 | 1〜10 | 病棟申し送り、経過共有、退院時サマリー |
| FOIS | 機能的な経口摂取レベル | 1〜7 | 経口摂取レベルの変化、研究・比較、経過追跡 |
| JDD2021 | 食形態・とろみの標準化 | 食事コード・とろみ段階 | 配膳、調理指示、施設間連携、厨房との共有 |
5 分でできる FILS 判定フロー|観察から更新条件までそろえる
FILS は、単回の印象で決めるより、直近の摂取実態をそろえてから判定するとぶれにくくなります。特に、摂取量、安全性、介助量、代替栄養、更新条件を同じ順番で確認することが重要です。
まずは次の図版で、FILS 1〜10 の全体像と判定の分かれ目を確認してください。食形態名だけで判断せず、「できている部分」と「支えている部分」を分けて見ることがポイントです。
| 手順 | 確認すること | 記録に残す例 |
|---|---|---|
| 1. 摂取実態 | 直近 24〜48 時間の主食・副食・水分摂取量 | 昼 8 割、夕 7 割、水分はとろみ付きで摂取 |
| 2. 安全性 | むせ、湿性嗄声、SpO2 低下、痰、発熱兆候 | 薄い液体で咳 2 回、食後湿性嗄声なし |
| 3. 介助量 | 全介助、一部介助、見守り、自立、疲労の出方 | 見守りで摂取、後半に疲労あり |
| 4. 代替栄養 | 経管栄養、補液、補助栄養の有無と量 | 夜間経管 400 ml 併用 |
| 5. 更新条件 | いつ、何を満たしたら再判定するか | 3 日連続で 8 割以上摂取なら再評価 |
判定が分かれる場面|レベル境界は「代替栄養」と「食事回数」で見る
FILS で迷いやすいのは、食形態名ではなく、レベル境界です。特に、4〜6 と 7 以上の違いは「代替栄養が必要か」、5 と 6 の違いは「3 食の経口摂取が主体か」で整理すると判断しやすくなります。
迷ったときは、食形態名を先に見るのではなく、何食分を経口で摂れているか、不足分を何で補っているか、安全に継続できているかを確認します。
| 迷う場面 | 見る順番 | 判断のポイント |
|---|---|---|
| 少量だけ食べている | 食事として成立しているか | 訓練・楽しみレベルか、1 食分として成立しているかを分ける |
| 1〜2 食は食べられる | 不足分をどう補っているか | 代替栄養が主体なら、経口摂取のみとは扱わない |
| 3 食食べているが補助が必要 | 代替栄養が残っているか | 3 食経口でも、不足分の補助があれば代替栄養併用として整理する |
| 食形態の制限だけが残る | 避ける食品と見守り条件 | 3 食経口で代替栄養が不要なら、制限内容を併記して共有する |
FILS 判定・記録シート PDF
FILS は、判定した点数だけでなく、摂取量・安全性・介助量・代替栄養・更新条件を一緒に残すと、次の評価者が判断を引き継ぎやすくなります。下の A4 記録シートは、FILS の判定根拠を 1 枚で整理するための配布物です。
病棟カンファレンス、退院時サマリー、嚥下チーム内の共有、食形態変更前後の比較に使いやすいように、自由記載欄を広めにしています。
PDFをページ内でプレビューする
現場の詰まりどころ|FILS がぶれる原因は観察項目の不足
FILS が動かない原因は、評価者の知識不足だけではありません。摂取量、むせ、疲労、介助量、代替栄養の情報が職種ごとに分断されると、同じ患者でも判定がぶれやすくなります。
まずは、記録に残す項目と再評価の条件を固定します。判定に迷う場合は、次の 3 点を先に確認してください。
ここまで整えても毎回同じところで詰まる場合は、手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けていることもあります。
よくある失敗|FILS を食形態名だけで決めない
FILS は便利な尺度ですが、食形態名だけで判定すると実態とずれます。評価をそろえるには、食形態、摂取量、安全性、介助量、代替栄養をセットで確認する必要があります。
| よくある失敗 | 起こる理由 | 回避策 |
|---|---|---|
| 食形態だけで判定する | 配膳名やコードだけを見てしまう | 摂取量・介助量・代替栄養を併記する |
| 単回観察で固定する | 日内変動や疲労を見落とす | 直近 24〜48 時間の複数場面で確認する |
| 代替栄養を書かない | 経口摂取だけを評価してしまう | 経管・補液・補助栄養の有無と量を残す |
| 更新条件がない | いつ再判定するか決めていない | 食形態変更時、摂取量変化時、3 日安定時など条件を置く |
回避の手順|FILS は 1 行記録の型でそろえる
FILS の記録は、長く書くよりも、毎回同じ項目で短く残す方が共有しやすくなります。おすすめは、FILS、食形態、摂取量、安全性、介助量、代替栄養、次回更新条件を 1 行で並べる方法です。
記録の型:FILS __ /食形態 __ /摂取量 __ /安全性 __ /介助 __ /代替栄養 __ /次回更新 __
| 項目 | 見るポイント | 記録例 |
|---|---|---|
| FILS | 現時点の摂取成立度 | FILS 6 |
| 食形態 | 主食・副食・水分の条件 | 嚥下調整食 2-1、段階 2 とろみ |
| 摂取量 | 主食・副食・水分の実摂取 | 昼 8 割、夕 7 割 |
| 安全性 | むせ、湿性嗄声、SpO2、食後痰 | むせ少量あり、食後湿性嗄声なし |
| 介助量 | 姿勢調整、見守り、一部介助、自立 | 座位調整後、見守りで摂取 |
| 代替栄養 | 経管・補液・補助栄養の有無 | 夜間経管 400 ml 併用 |
| 更新条件 | 再判定のタイミング | 3 日安定で FILS 再評価 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
FILS と FOIS はどちらを優先して使うべきですか?
病棟での申し送りや日々の運用では、まず FILS で摂取成立度と代替栄養の状況をそろえると使いやすいです。FOIS は機能的な経口摂取レベルの変化を追う場面で併記すると、研究・比較・経過共有がしやすくなります。
FILS と食形態コードは何が違いますか?
食形態コードは「何を提供するか」、FILS は「どの程度、食事として成立しているか」を示します。嚥下調整食を食べていても、摂取量が少ない、代替栄養が必要、介助量が多い場合は FILS の判定に反映します。
FILS は毎日更新した方がよいですか?
毎日必ず更新するというより、食形態変更、摂取量変化、むせや発熱などの安全性変化、代替栄養の変更、退院前サマリー作成時に更新候補として見直します。安定期でも週次など施設内で更新タイミングを決めると共有しやすくなります。
FILS の判定に迷ったら何を優先して見ますか?
まず、何食分を経口で摂れているかを確認します。次に、不足分を経管栄養や補液などで補っているか、安全に継続できているかを見ます。食形態名だけで決めず、摂取量・安全性・介助量・代替栄養をセットで確認します。
FILS は PT も記録してよいですか?
施設の運用に従う必要がありますが、PT が食事姿勢、疲労、呼吸状態、座位保持、介助量を観察し、ST・看護・栄養と共有する意義はあります。最終判断をチームでそろえるためにも、観察所見と条件を具体的に残すことが重要です。
次の一手
- 全体像を確認する:栄養・嚥下ハブ
- 記録の型を整える:摂食機能療法の記録テンプレ
参考文献
- Kunieda K, Ohno T, Fujishima I, Hojo K, Morita T. Reliability and validity of a tool to measure the severity of dysphagia: The Food Intake LEVEL Scale. J Pain Symptom Manage. 2013;46(2):201-206. doi:10.1016/j.jpainsymman.2012.07.020(DOI)
- Crary MA, Carnaby Mann GD, Groher ME. Initial psychometric assessment of a functional oral intake scale for dysphagia in stroke patients. Arch Phys Med Rehabil. 2005;86(8):1516-1520. doi:10.1016/j.apmr.2004.11.049(PubMed)
- 日本摂食嚥下リハビリテーション学会. 日本摂食嚥下リハビリテーション学会嚥下調整食分類 2021(JDD2021).(公式資料)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下