下垂足( foot drop )は脳卒中?腓骨神経麻痺?まず「評価の順番」を固定する
関連:中枢と末梢の見分け方(総論)
関連:歩行観察で代償を拾う視点
下垂足(足が上がらずつまずく)は、腓骨神経麻痺(腓骨頭部の圧迫など)でも、脳卒中でも起こり得ます。外見が似るため、最初の整理が曖昧だと遠回りになりやすいのが臨床の詰まりどころです。
本記事は、PT / OT が現場で再現できるように、病歴 → 最短チェック → 評価( MMT ・感覚)→ 介入(装具・運動療法)→ 再評価の順でまとめます(確定診断や検査判断は医師へ共有してください)。
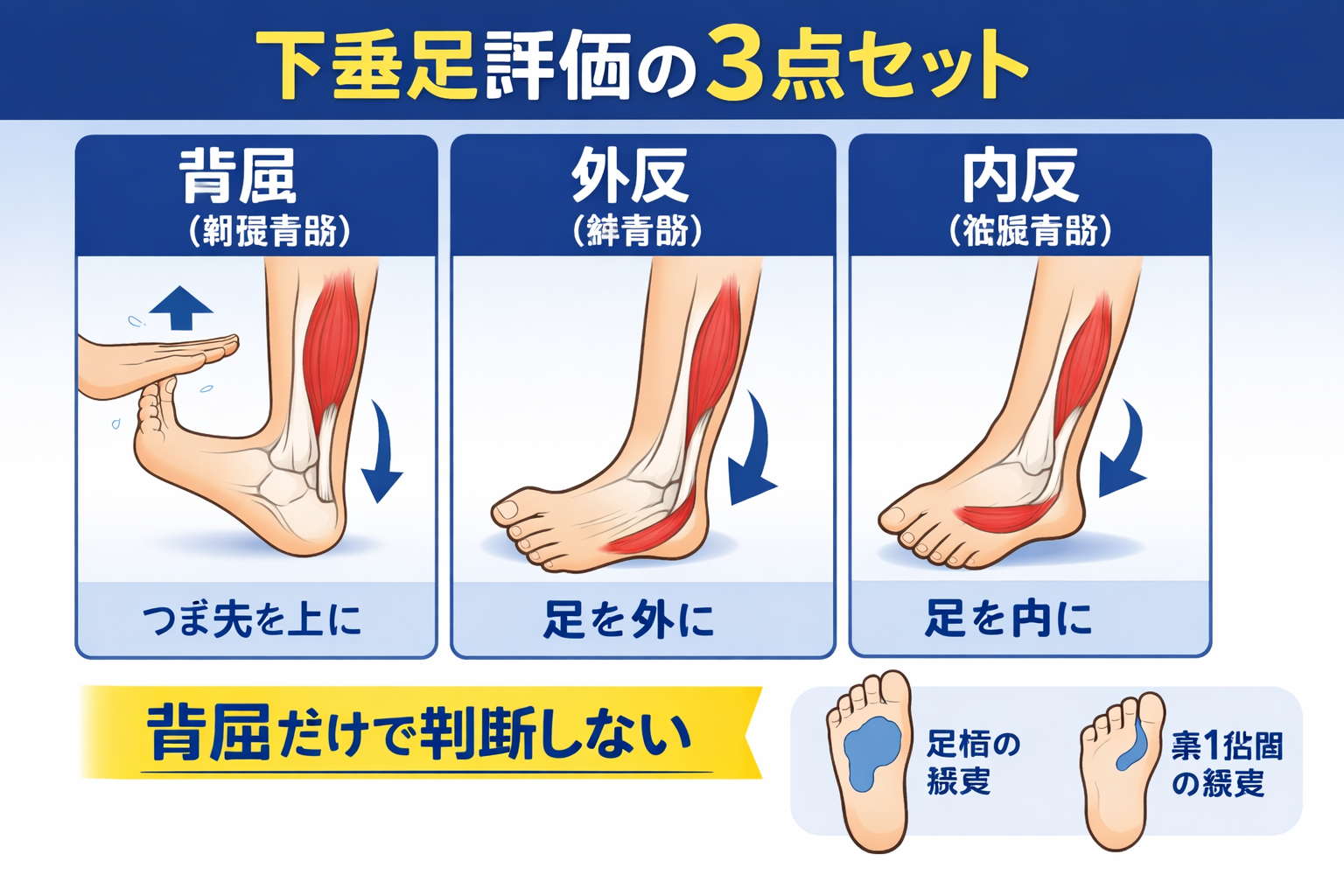
最短 5 分チェック:病歴 2 問+所見 4 点で「方向」を決める
結論として、下垂足の鑑別は、細かいテストを増やす前に病歴(圧迫エピソード / 発症様式)と背屈・外反・内反・感覚の組み合わせで大枠を決めると速くなります。ここが固まると、次の評価と共有が一気に進みます。
ミニケース( 3 行 )
60 代男性。起床後から右の下垂足を自覚し、前夜は長時間の脚組みで就寝。
背屈 2/5、外反 2/5、内反 4/5、足背〜第 1 指間に感覚低下。顔面・構音・上肢症状はなし。
末梢神経優位を疑い、転倒回避を先行しつつ ROM と短時間反復を開始。圧迫回避指導と再評価条件を固定して共有。
| チェック | 見ること | 腓骨神経麻痺を疑う | 脳卒中を疑う |
|---|---|---|---|
| 病歴 1 | 発症様式(突然 / 起床後 / 徐々に) | 起床後・同じ姿勢の後(寝落ち、脚組みなど) | 突然+他症状を伴う(顔面、構音、上肢など) |
| 病歴 2 | 圧迫・固定(ギプス、装具、ベッド上、体重減少) | 圧迫要因がある | 圧迫要因が乏しい |
| 所見 1 | 足関節背屈( TA ) | 低下 | 低下(単独では決めにくい) |
| 所見 2 | 足部外反(腓骨筋) | 低下しやすい | 一定しない |
| 所見 3 | 足部内反(後脛骨筋) | 保たれやすい(腓骨神経より別支配) | 一定しない(痙縮パターンを含む) |
| 所見 4 | 感覚(足背・第 1 指間など) | 足背〜第 1 指間に低下が出やすい | 分布が末梢神経に一致しないことがある |
病歴聴取:本人が言わない「圧迫エピソード」を拾う
腓骨神経麻痺は、患者さん自身が原因を自覚していないことも少なくありません。脚組み、正座、長時間のベッド上、ギプス・装具の当たり、体重減少など、こちらから具体例を示して確認すると拾い上げやすくなります。
| 聞くこと | 具体例 | 狙い | 記録の型 |
|---|---|---|---|
| 姿勢・習慣 | 脚組み、横座り、正座、寝落ち | 圧迫のトリガー同定 | 「脚組み 2–3 時間」 |
| 固定・外傷 | ギプス、サポーター、膝周囲の打撲 | 圧迫 / 絞扼の可能性 | 「膝外側の当たり」 |
| 全身状態 | 急な体重減少、長期臥床 | 圧迫されやすさの背景 | 「体重 − 8 kg / 2 か月」 |
| 随伴症状 | 顔面、構音、上肢、視野、めまい | 中枢の見落とし回避 | 「随伴症状なし / あり」 |
見落とし回避:中枢を疑う目安(紹介の判断材料)
下垂足が末梢神経由来に見える場面でも、中枢の兆候が混ざることがあります。ここは「見ていない」こと自体がリスクです。PT / OT は、所見を短文で具体化して共有するだけで安全性が上がります。
| 所見 | 示唆 | 現場対応 | 共有の要点 |
|---|---|---|---|
| 顔面・構音・上肢など他部位の症状 | 中枢病変の可能性 | 医師へ速やかに共有(安全範囲で評価) | 発症時刻、随伴症状の有無 |
| 痙縮、腱反射亢進、病的反射 | 中枢の要素 | 負荷を上げず、所見を具体化 | 反射の左右差、歩容 |
| 急激な悪化、強い疼痛、広い感覚障害 | 別疾患も含め再検討 | 無理な運動療法を避ける | 経過(いつから / どう変化) |
評価: MMT は「背屈・外反・内反」の 3 点セットで迷いが減る
腓骨神経麻痺の鑑別では、外反(腓骨筋)と内反(後脛骨筋)を背屈とセットで見ることが重要です。背屈単独だと、末梢・中枢のどちらでも起こり得るため判断が止まりやすくなります。
| 項目 | 主な筋 | 見方 | ポイント |
|---|---|---|---|
| 足関節背屈 | 前脛骨筋( TA ) | MMT + 可動域 | 下垂足の主症状(入口) |
| 足部外反 | 腓骨筋( PL / PB ) | 背屈とセットで確認 | 腓骨神経系の要素を拾う |
| 足部内反 | 後脛骨筋( TP ) | 弱い / 保たれるを記録 | 鑑別(末梢 vs 根)でも役立つ |
| 感覚 | 足背、第 1 指間など | 左右差と範囲 | 末梢神経分布に一致するか |
リハの基本:①安全(転倒回避)→②形(装具)→③反復(短時間)
下垂足では、まず「つまずき → 転倒」を止めることが最優先です。歩行安全を確保しながら、底屈位で固まらないように整え、回復までのつなぎを作ると生活が安定します。
| 優先 | 目的 | 具体策 | 失敗しやすい点 |
|---|---|---|---|
| ① | 転倒回避 | 歩行環境調整、必要時は補助具、段差回避 | 「筋トレだけ」で歩行を先に進める |
| ② | 足関節の形を守る | 底屈拘縮予防( ROM )、必要時は装具検討 | 底屈位で固まって回復が遅れる |
| ③ | 反復量を確保 | 短時間反復( 3 分 × 複数回 )で背屈・外反を練習 | 長時間で疲労し継続できない |
自主練の出し方: 3 分 × 複数回(「毎日」を優先)
継続のコツは強度より回数と頻度です。痛みやしびれが増える場合は中止し、変化を共有してください。
| メニュー | 回数 / 時間 | 狙い | 注意点 |
|---|---|---|---|
| 背屈(自動介助) | 10 回 × 3 セット | 背屈の再学習 | 反動で代償しない |
| 外反(軽い抵抗) | 10 回 × 2–3 セット | 腓骨筋の再教育 | 痛みが出ない範囲 |
| 歩行でのつまずき回避練習 | 3 分 × 2–3 回 / 日 | 生活での転倒リスク低下 | 安全確保(環境 / 見守り) |
現場の詰まりどころ:よくある失敗と対策
5 分チェックに戻る/介入の優先順位を確認する。迷いが続く場合は、評価の全体像を先に整理すると判断の軸がぶれにくくなります。関連:評価ハブで手順を一覧化する
| 失敗 | 起こること | 対策 | 記録ポイント |
|---|---|---|---|
| 背屈だけを見る | 鑑別が止まる | 背屈・外反・内反の 3 点セットに固定 | 3 動作を毎回同条件で |
| 圧迫エピソードを聞き切らない | 原因不明のまま迷走 | 脚組み、正座、固定具、体重減少を具体例で質問 | 圧迫 / 固定の有無を 1 行で記録 |
| 安全確保が後回し | 転倒が先に起きる | 歩行安全(環境・補助具)を先に整える | つまずき頻度、転倒歴 |
| 自主練が長すぎる | 疲労・痛みで中断 | 3 分 × 複数回で分割 | 実施できた日数(継続) |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 腓骨神経麻痺はどこが障害されやすいですか?
腓骨神経は腓骨頭部付近で表在しやすく、圧迫や固定の影響を受けやすいとされます。病歴で「脚組み」「寝落ち」「固定具の当たり」「体重減少」を具体的に確認すると、評価の方向が定まりやすくなります。
Q2. 感覚が第 1 指間だけ変です。どう記録すればいいですか?
第 1 指間は深腓骨神経領域として扱われるため、範囲と左右差を短文で固定し、同条件で再評価できる形にすると共有が速くなります。
Q3. 脳卒中との鑑別で最低限見ておくことは?
随伴症状(顔面・構音・上肢)、痙縮や反射の左右差など中枢の要素をセットで確認します。末梢らしく見えても決め打ちせず、時系列と併せて共有することが重要です。
Q4. リハは何から始めればいいですか?
最初は転倒回避(環境調整・補助具)を優先し、底屈拘縮を防ぐ ROM を確保します。その上で、背屈・外反の短時間反復( 3 分 × 複数回 )を毎日継続します。
次の一手
続けて読む:評価の全体像(親ハブ)/中枢・末梢の見分け方(総論)
参考文献
- Baima J, Krivickas L. Evaluation and treatment of peroneal neuropathy. Curr Rev Musculoskelet Med. 2008;1(2):147-153. PubMed
- Nori SL, Stretanski MF. Foot Drop. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024-. NCBI Bookshelf
- Lezak B, Massel DH, Varacallo M. Peroneal Nerve Injury. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024-. NCBI Bookshelf
- Reife MD, Coulis CM. Peroneal neuropathy misdiagnosed as L5 radiculopathy: a case report. Chiropr Man Therap. 2013;21:12. doi:10.1186/2045-709X-21-12. PubMed
著者情報
rehabilikun(理学療法士)

rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験があります。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



