下垂足:腓骨神経麻痺の「障害レベル推定」|枝(深腓骨・浅腓骨)を筋力と感覚で絞る
下垂足は「どこが障害されているか」を短い言葉で共有できると、医師・看護師・装具担当との連携が速くなり、初期介入の優先順位もそろいます。この記事は、腓骨神経麻痺の局在推定に焦点を当て、筋力 4 点+感覚 2 点で 5 分以内に方向性を決める実務の型を整理します。
腓骨神経麻痺は、総腓骨神経(腓骨頭部周辺)だけでなく、深腓骨神経・浅腓骨神経の枝レベルでも症状が変わります。背屈低下だけでは決め切れないため、「筋力セット」+「感覚の一点」で枝を絞るのが近道です。
下垂足の広い鑑別(中枢/末梢/神経根)を先に確認したい場合は、下垂足は脳卒中?腓骨神経麻痺?|鑑別とリハを先に読むと、評価順がそろって迷いが減ります。
結論:筋力 4 点(背屈・母趾伸展・外反・内反)+感覚 2 点で枝を推定する
腓骨神経は腓骨頭付近で表在し、圧迫や固定の影響を受けやすいとされます。総腓骨神経は深腓骨神経・浅腓骨神経に分岐し、深腓骨=背屈/母趾伸展+第 1 指間の感覚、浅腓骨=外反+足背(第 1 指間を除く)の感覚が核になります。
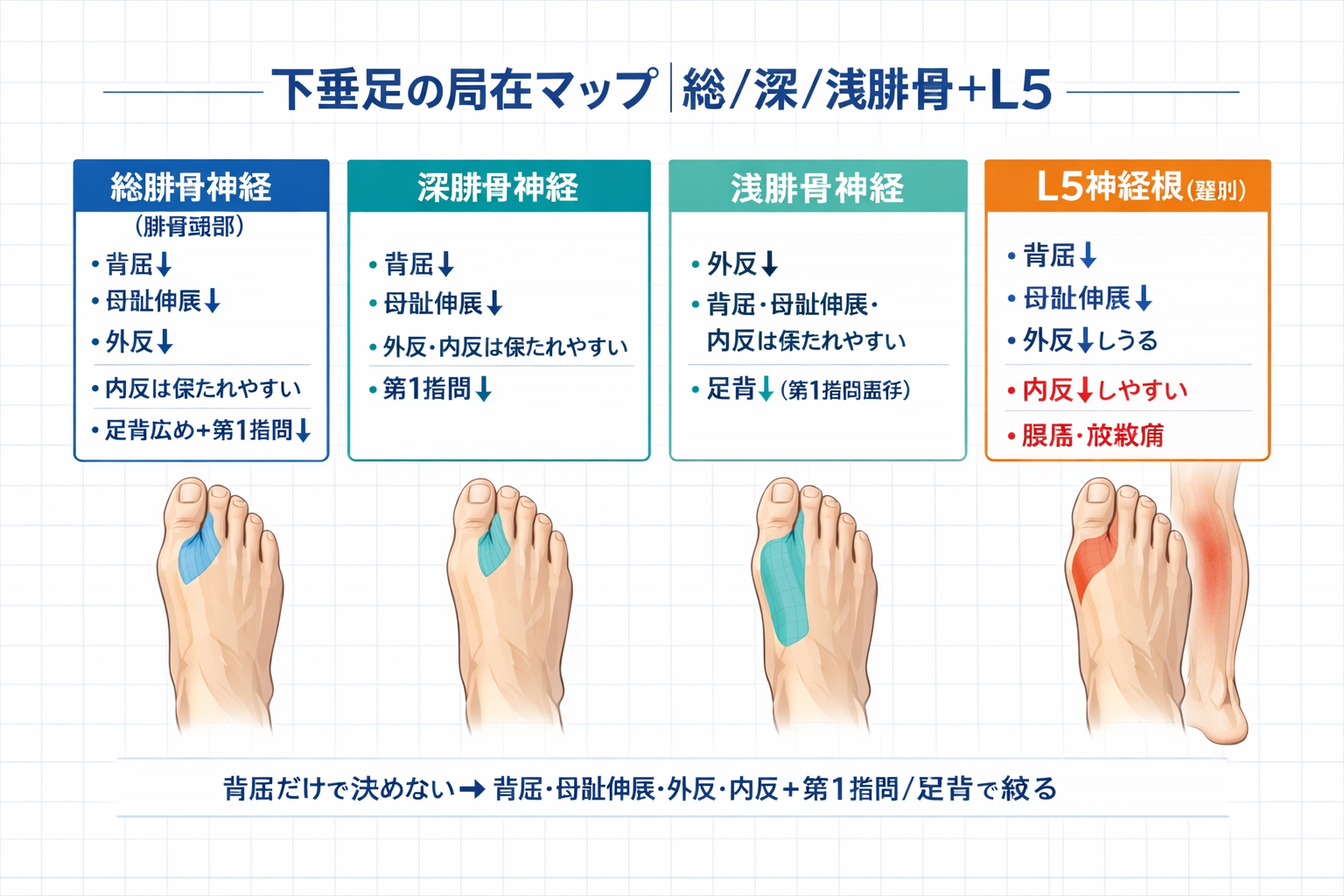
| 疑うレベル | 背屈( TA ) | 母趾伸展( EHL ) | 外反(腓骨筋) | 内反(後脛骨筋) | 感覚のキー |
|---|---|---|---|---|---|
| 総腓骨神経(腓骨頭部付近) | 低下 | 低下 | 低下 | 保たれやすい | 足背広め+第 1 指間も低下しやすい |
| 深腓骨神経(前脛骨筋群) | 低下 | 低下 | 保たれやすい | 保たれやすい | 第 1 指間(第 1–2 趾間)にしびれ |
| 浅腓骨神経(腓骨筋群) | 保たれやすい | 保たれやすい | 低下 | 保たれやすい | 足背(第 1 指間は温存されやすい) |
| L5 神経根(参考:鑑別) | 低下 | 低下 | 低下しうる | 低下しやすい | 腰痛/放散痛、分布が末梢神経と一致しないこと |
評価の順番:歩容→筋力 4 点→感覚 2 点→反射/痙縮→圧痛・ Tinel
レベル推定で詰まりやすいのは「情報が散らばる」ことです。順番を固定して、毎回同じ言葉で記録できるようにします。
| 手順 | 見るもの | 狙い | 記録の型 |
|---|---|---|---|
| ① 歩容 | つま先の引っかかり、ぶん回し、スラップ | 安全度と介入優先 | 「屋内:見守り/介助」 |
| ② 筋力 4 点 | 背屈・母趾伸展・外反・内反 | 枝(深/浅)と鑑別の核 | 「背屈 2 / 外反 3」 |
| ③ 感覚 2 点 | 第 1 指間、足背(広め) | 深腓骨/浅腓骨の切り分け | 「第 1 指間↓」 |
| ④ 反射/痙縮 | 左右差、病的反射の有無 | 中枢/根の混在を拾う | 「反射:左右差なし」 |
| ⑤ 触診 | 腓骨頭部の圧痛、 Tinel 様徴候 | 圧迫/絞扼の示唆 | 「腓骨頭:圧痛あり」 |
筋力( MMT )の見方:背屈だけで止めない
総腓骨神経障害は背屈+母趾伸展+外反がそろって落ちやすいのが特徴です。深腓骨神経は背屈・母趾伸展(前脛骨筋群)が中心、浅腓骨神経は外反(腓骨筋群)が中心になります。鑑別では、内反(後脛骨筋)が保たれるかが大事です。
| 動作 | 主な筋 | 低下しやすいレベル | 補足 |
|---|---|---|---|
| 足関節背屈 | 前脛骨筋( TA ) | 総腓骨 / 深腓骨 | 下垂足の入口(単独では決め切れない) |
| 母趾伸展 | 長母趾伸筋( EHL ) | 総腓骨 / 深腓骨 | 深腓骨の要素を拾いやすい |
| 足部外反 | 腓骨筋( PL / PB ) | 総腓骨 / 浅腓骨 | 外反低下は腓骨神経側に寄る |
| 足部内反 | 後脛骨筋( TP ) | 鑑別( L5 など)で低下しやすい | 腓骨神経単独では保たれやすい |
感覚の見方:第 1 指間が「深腓骨」
感覚は “広く取る” と迷います。ここは第 1 指間(深腓骨)と、足背(浅腓骨:ただし第 1 指間は温存されやすい)の 2 点に絞ると、記録と再評価が安定します。
| チェック部位 | 主に関係する枝 | 所見の読み | よくある注意点 |
|---|---|---|---|
| 第 1 指間(第 1–2 趾間) | 深腓骨神経 | 低下があると深腓骨要素が濃い | 寒冷・浮腫で鈍るので左右比較 |
| 足背(第 1 指間を除く) | 浅腓骨神経 | 外反低下とセットで浅腓骨を疑う | 範囲を広げすぎず「足背中心」で固定 |
リハ初期対応:原因に踏み込みすぎず「安全」と「圧迫解除」を優先
レベル推定ができたら、リハはまず転倒回避と圧迫要因の是正を優先します。腓骨頭部周辺は圧迫を受けやすい経路とされ、脚組み・固定具・長時間同一肢位などは、その日から介入で変えられます。
| 優先 | 目的 | 具体策 | 共有ポイント |
|---|---|---|---|
| ① 安全 | つまずき/転倒回避 | 歩行環境、補助具、必要時の装具検討 | 「屋内:見守り」「つまずき頻度」 |
| ② 圧迫解除 | 原因の増悪要因を止める | 脚組み回避、腓骨頭部の当たり対策、固定具の確認 | 「腓骨頭の当たりあり/なし」 |
| ③ 反復 | 筋出力の再獲得 | 短時間反復(背屈/母趾伸展/外反) | 疲労・痛みで中止基準を共有 |
現場の詰まりどころ:よくある失敗と対策
まずは「失敗の型」を固定すると、再評価の質が上がります。評価の順番と筋力 4 点の読み方をセットで運用してください。関連する鑑別の全体像はこちらで補完できます。
| 失敗 | 起こること | 対策 | 記録の型 |
|---|---|---|---|
| 背屈だけで判断する | 枝が絞れず迷走 | 背屈・母趾伸展・外反・内反の 4 点を固定 | 「背屈/母趾/外反/内反」 |
| 感覚を取りすぎる | 分布が曖昧になる | 第 1 指間と足背の 2 点に絞る | 「第 1 指間↓」「足背↓」 |
| L5 を見落とす | 方針が噛み合わない | 内反(後脛骨筋)を必ず入れる | 「内反 5(保)」 |
| 圧迫要因を放置する | 改善が遅れる | 脚組み/固定具/腓骨頭の当たりを当日修正 | 「当たり:修正済」 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 「深腓骨」と「浅腓骨」を最短で分ける所見は?
最短は「外反の筋力」と「第 1 指間の感覚」です。外反が落ちて背屈・母趾伸展が保たれるなら浅腓骨要素が濃く、第 1 指間の感覚低下が目立つなら深腓骨要素が濃い、と整理できます。
Q2. 総腓骨神経(腓骨頭部)の典型パターンは?
背屈・母趾伸展・外反がそろって低下し、足背側の感覚低下が広めに出やすいパターンです。脚組み、固定具、同一肢位などの圧迫要因を具体的に確認すると、介入の優先順位が決まります。
Q3. L5 神経根との見分けで最も実用的な点は?
内反(後脛骨筋)を評価に入れることです。腓骨神経単独障害では内反が保たれやすく、 L5 要素が強いと内反低下が出やすくなります。腰痛や放散痛の有無もあわせて判断します。
Q4. リハ初期は何から始めるべきですか?
まずは安全(つまずき・転倒回避)と圧迫解除です。次に、背屈・母趾伸展・外反を短時間反復で再教育し、同じ項目で再評価します。原因探索を広げすぎず、所見の再現性を優先します。
次の一手
- 全体像を確認する:下垂足は脳卒中?腓骨神経麻痺?|鑑別とリハ
- このページを現場運用に落とし込む:5 分評価の順番(歩容→筋力→感覚)
参考文献
- Lezak B, Massel DH, Varacallo M. Peroneal Nerve Injury. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2024-. PubMed/NCBI Bookshelf
- Baima J, Krivickas L. Evaluation and treatment of peroneal neuropathy. Curr Rev Musculoskelet Med. 2008;1(2):147-153. doi:10.1007/s12178-008-9023-6. PMID: 19468889
- Fortier LM, Markel DC. An Update on Peroneal Nerve Entrapment and Neuropathy. Orthop Rev (Pavia). 2021;13(2):24937. doi:10.52965/001c.24937. Full text
- Reife MD, Coulis CM. Peroneal neuropathy misdiagnosed as L5 radiculopathy: a case report. Chiropr Man Therap. 2013;21:12. doi:10.1186/2045-709X-21-12. PubMed
- Marciniak C. Fibular (Peroneal) Neuropathy. University of Washington EMG resources. 2013. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下