結論|ST 変化は「診断名を当てる」より「中止・相談のトリガーを先に固定する」と新人教育が安定します
ST 変化の場面で新人が止まりやすい理由は、波形の細部を追いすぎて「当日介入の可否」が決まらないことです。PT・OT・ST の実務では、断定診断よりも、危険サインを見逃さず保守的に判断し、速やかに相談につなげることが重要です。本記事は、臨床で再現しやすい初動の型を 1 ページにまとめます。
まずは「症状確認 → バイタル再測定 → ST 変化の新規/増悪確認 → 中止/軽負荷/通常 → 記録と相談」の順を固定してください。迷いが出た時点で中止寄りに倒す方針を、チームで共有しておくと運用が止まりません。
新人向け 5 分フロー|ST 変化を見たときの初動手順
ST 変化対応では「先に患者を見る」ことが基本です。波形だけを見て判断すると、症状の重さや循環動態の変化を見落とすリスクがあります。まず症状とバイタル、次に心電図の順で確認し、最終的に当日介入を区分してください。
以下の 5 手順をチームで共通化し、迷ったら中止または軽負荷に倒して相談する方針を徹底しましょう。
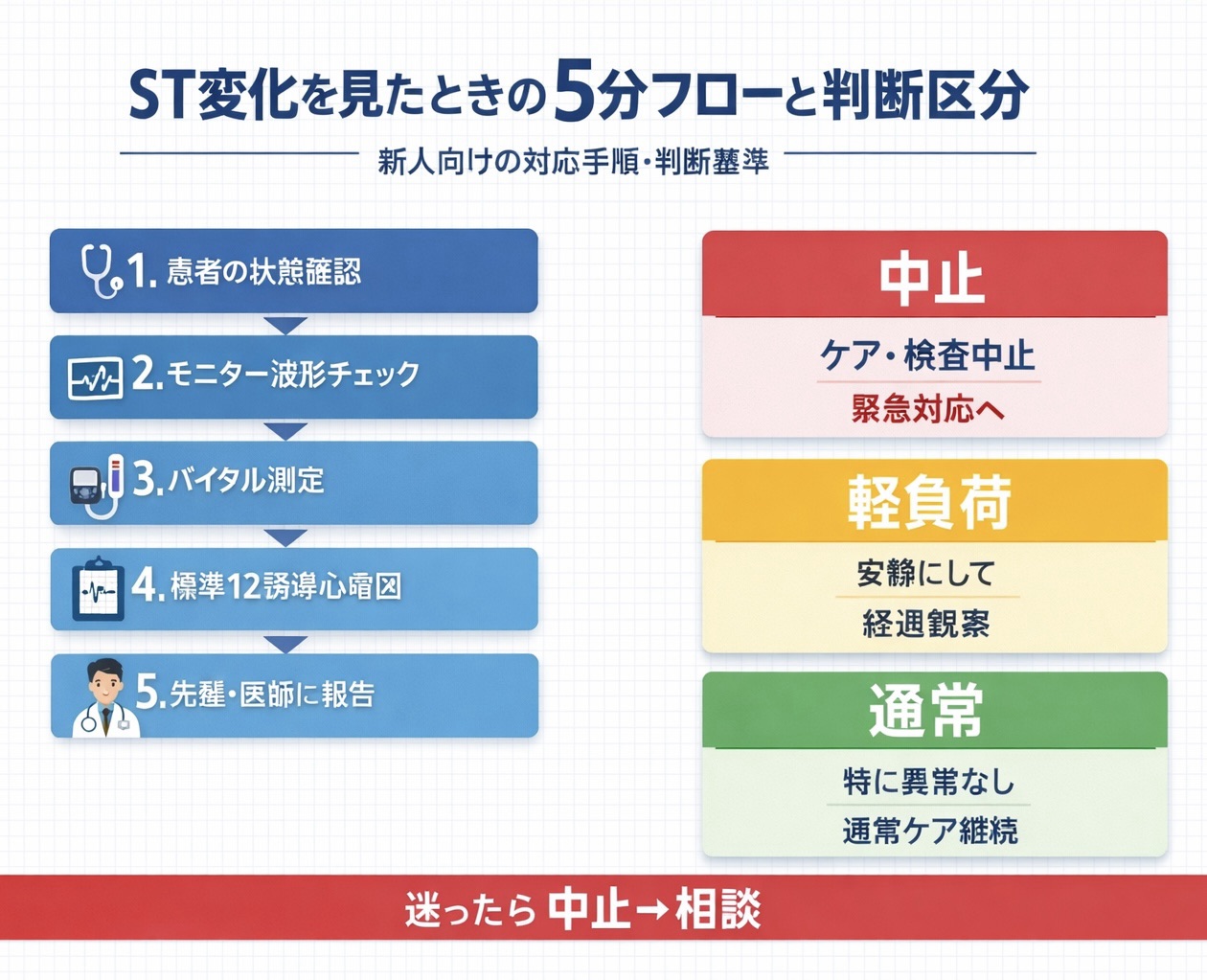
- 症状を確認する(胸痛、圧迫感、呼吸苦、冷汗、悪心、意識変化)
- バイタルを再測定する(心拍数、血圧、SpO2、呼吸数)
- ST 変化の有無と「新規/増悪」を確認する(前回やベースラインとの差)
- 必要時は 12 誘導や経時変化で補強し、所見の確度を上げる
- 当日介入を「中止 / 軽負荷 / 通常」で決め、記録して相談する
ST 変化の早見表|PT がまず確認する点
新人教育では、ST 上昇/低下の教科書的な定義だけでなく、「実務で何を返すか」をセットにすると定着します。ここでは断定診断ではなく、介入判断に直結する観点で最小限に整理します。
施設基準や担当医の指示がある場合は、それを最優先にしてください。
| 確認項目 | まず見る点 | リスクの捉え方 | 当日介入への反映 |
|---|---|---|---|
| 症状の有無 | 胸痛・呼吸苦・冷汗・悪心・意識変化 | 症候性なら急性イベント疑いが高い | 原則中止、速やかに相談 |
| ST 変化の新規性 | 前回やベースラインとの差 | 新規変化は要注意 | 軽負荷〜中止を検討 |
| バイタル整合 | 血圧低下、頻脈/徐脈、SpO2 低下 | 循環不安定の示唆 | 中止優先、相談 |
| 経時変化 | 安静で改善するか、悪化するか | 持続・悪化は注意度が上がる | 中止または延期を検討 |
| 併存所見 | 不整脈、QRS 変化、症状再現性 | 複合所見は注意度が上がる | 単独判断せず相談優先 |
当日判断テンプレ|中止・軽負荷・通常の 3 区分
ST 変化対応を教育で定着させるには、判断区分を固定することが有効です。新人は「どこまでなら続けてよいか」を迷いやすいため、区分と記録様式を先に決めておくと運用しやすくなります。
特に症状を伴う場合は、中止して相談する方針を明確にしてください。
| 区分 | 判断の目安 | 実施の要点 | 記録例(要約) |
|---|---|---|---|
| 中止 | 症候性 ST 変化、循環不安定、新規/増悪が明らか | 介入を中止し、安静確保・速やかに相談 | ST 変化と胸部症状あり、中止し報告 |
| 軽負荷 | 無症状だが注意所見あり、経過観察が必要 | 低強度・短時間、再測定を増やす | 注意所見のため軽負荷で実施し再評価 |
| 通常 | 明らかな新規変化なく症状・バイタルが安定 | 通常実施、経時変化を継続観察 | 症状なし・安定のため通常実施 |
現場の詰まりどころ|波形の説明で止まって当日判断が残らない
教育が止まりやすいのは、知識量より「行動の型」が揃っていないときです。まずは“回避手順”と“記録の型”を先に固定し、同じ所見を見たときに同じ動きができる状態を作りましょう。
- → よくある失敗( NG )
- → 回避手順( 3 区分テンプレ )
- 関連:中止判断の報告をそろえるなら SBAR 記録テンプレ
中止基準の考え方|迷ったらトリガーで決める
ST 変化の中止判断は、単一指標ではなく全身状態との総合評価で行います。新人教育では「この条件なら中止・相談」というトリガーを先に示すと、判断のばらつきが減ります。
下表のどれかに当てはまる場合は、中止して相談する方針を基本にしてください。
| トリガー | まず取る行動 | 相談で返す最小セット |
|---|---|---|
| 胸痛・強い呼吸苦・冷汗・意識変化を伴う | 介入中止、安静確保、バイタル再測定 | 症状+バイタル+ ST 変化(新規/増悪)+対応 |
| 再測定で ST 変化が持続または悪化する | 介入中止、経時変化を確認 | 経時変化(いつ/どれくらい)+バイタル推移 |
| 血圧低下、SpO2 低下、著明な頻脈/徐脈を伴う | 介入中止、循環不安定として扱う | 数値(前回比)+測定条件(体位/酸素) |
| 新規不整脈や QRS 変化など、併存所見がある | 単独判断を避けて相談優先 | 併存所見の種類+症状有無+当日判断 |
| 担当者が継続可否を判断できない(迷いがある) | 中止寄りに倒して相談 | 迷った理由(所見/症状/経過)を 1 行で |
よくある失敗|教育現場で起きやすい NG
ST 変化教育の失敗は、波形説明に偏り、行動判断が残らないことです。実務では「見た所見をどう行動に変えるか」が最重要です。以下の NG を避けるだけで、初動対応の質は大きく上がります。
| NG パターン | 起きる理由 | 改善策 | 記録ポイント |
|---|---|---|---|
| 波形だけで続行判断 | 症状・バイタル照合不足 | 症状 → バイタル → 波形の順を固定 | 照合結果を明記 |
| 再測定なしで実施継続 | 経時変化の確認不足 | 軽負荷時は再測定をルール化 | 再測定時刻を記載 |
| 相談タイミングが遅い | 中止トリガー不明確 | 中止・相談条件を事前共有 | 相談先と時刻を記録 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. ST 変化があれば必ず中止ですか?
A. 症状や循環不安定を伴う場合は中止を優先します。無症状で軽微な変化でも、新規性や経時変化を確認し、迷う場合は軽負荷または中止で相談してください。
Q2. 新人は ST 上昇と ST 低下を厳密に鑑別すべきですか?
A. 初期教育では厳密鑑別より、危険サインの早期発見と適切なエスカレーションが重要です。診断断定ではなく、安全な行動選択を優先してください。
Q3. どのタイミングで再測定すればよいですか?
A. 注意所見がある場合は負荷調整後に短い間隔で再測定し、改善・悪化の方向を確認します。持続や悪化があれば中止して相談します。
Q4. 記録は何を最低限残せばよいですか?
A. 「症状・バイタル・ ST 所見(新規/増悪)・当日判断(中止/軽負荷/通常)・相談対応」を 1 セットで記録してください。申し送りで再利用しやすくなります。
次の一手|今日から運用に乗せる
まずは部署内で、ST 変化対応の 5 分フローと「中止トリガー」を共有してください。確認順と相談条件が揃うだけで、新人の見落としリスクは大きく減ります。
参考文献
- Fletcher GF, Ades PA, Kligfield P, et al. Exercise standards for testing and training: a scientific statement from the American Heart Association. Circulation. 2013;128(8):873-934. doi: 10.1161/CIR.0b013e31829b5b44. PubMed: 23877260
- Gibbons RJ, Balady GJ, Bricker JT, et al. ACC/AHA 2002 guideline update for exercise testing: summary article. Circulation. 2002;106(14):1883-1892. doi: 10.1161/01.CIR.0000034670.06526.15. PubMed: 12356646
- Makita S, et al. JCS/JACR 2021 Guideline on Rehabilitation in Patients With Cardiovascular Disease. Circ J. 2022;87(1):155-235. doi: 10.1253/circj.CJ-22-0234. PubMed: 36503954
- Brown TM, Pack QR, Aberegg E, et al. Core Components of Cardiac Rehabilitation Programs: 2024 Update. Circulation. 2024;150(18):e328-e347. doi: 10.1161/CIR.0000000000001289. PubMed: 39315436
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下