- 脳卒中の ST 嚥下初期評価| 24 時間確認 → 24〜48 時間で経口条件を決める
- このページで決めること:経口 NG /条件付き OK /OK と中止基準
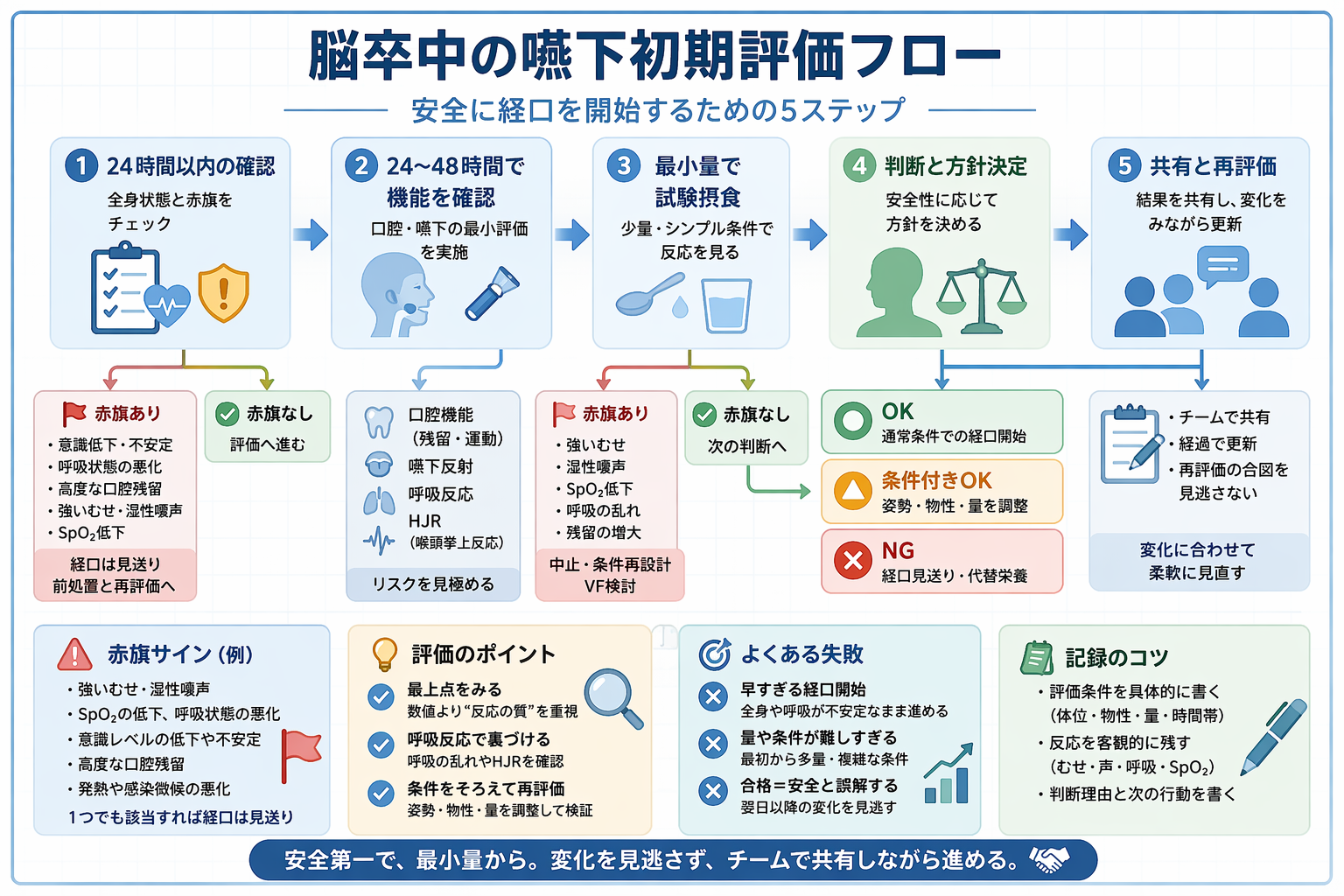
- 判断アルゴリズム:経口(食事・水分・内服)を始める前の 5 ステップ
- 入院直後〜 24 時間:問診・観察で「絶対にやってはいけない」を先に潰す
- 口腔・嚥下関連機能のチェック: 24〜48 時間で「どこが破綻しそうか」を言語化する
- 試験摂食:開始条件を揃え、最小量から「中止基準」を先に決める
- 多職種共有:結果は「 NG /条件付き OK /OK 」の 3 区分で渡す
- 現場の詰まりどころ:つまずきの正体は「焦り」と「止めどころ不明」
- よくある失敗:失敗パターンを先に知ると、再評価の質が上がる
- 回避の手順 / チェック:迷ったら「小さく試す」より先に整える
- ダウンロード:病棟で使える 5 分フロー記録シート
- よくある質問( FAQ )
- 次の一手:全体フローへ戻る → 関連子記事で補強する
- 参考文献
- 著者情報
脳卒中の ST 嚥下初期評価| 24 時間確認 → 24〜48 時間で経口条件を決める
本記事で答えるのは、脳卒中急性期で、入院後 24 時間以内の嚥下スクリーニングで赤旗を拾ったあと、 ST が 24〜48 時間で経口(食事・水分・内服)の扱いをどう決めるかです。やみくもに試験摂食を始めるのではなく、意識・呼吸・姿勢・口腔環境・嚥下観察を順番に積み上げて、安全に “小さく試す/止める” 判断をブレなくすることを目的にします。
対象は、急性期病棟で脳卒中患者の嚥下初期評価を担当する ST と、同じ前提で動きたい看護・栄養・ PT / OT です。ここでは 経口 NG /条件付き OK /OK を決める最小フローに絞り、ツールごとの細かな使い分けや VE / VF の詳細手順は親記事へ逃がします。
このページで答えること: 24 時間確認のあとに、 24〜48 時間で何を見て、どこで止めて、何を共有すればよいか。
このページで答えないこと: RSST / MWST / フードテストの詳細手順、 JDD2021 の全体解説、慢性期の訓練論。
このページで決めること:経口 NG /条件付き OK /OK と中止基準
急性期脳卒中の嚥下初期評価は、 24 時間以内と 24〜48 時間で役割を分けると運用が安定します。前半は「経口を始めてはいけない赤旗があるか」を拾う段階、後半は状態が許す範囲で口腔・嚥下関連機能を確認し、必要なら少量から安全に試す段階です。
このページで決めるのは、診断名ではなくいま病棟でどう扱うかです。つまり、 NG /条件付き OK /OK の 3 区分と、そこに付ける食形態・一口量・姿勢・見守り・中止基準までを短く言える状態を目標にします。
| 時間帯 | ST がまず見る | 判断 | アウトプット(共有の形) |
|---|---|---|---|
| 24 時間以内 | 意識・呼吸・分泌物・湿性嗄声・随意咳嗽・口腔環境 | 経口開始の可否(赤旗の除外) | 「 NG /条件付き OK /OK 」の暫定方針 + 観察ポイント |
| 24〜48 時間 | 口腔・嚥下関連機能( 5 期モデルの破綻点)+ 姿勢・耐久性 | 少量から試す/見送る/ VE ・ VF を検討 | 食形態・一口量・介助条件・中止基準・再評価タイミング |
判断アルゴリズム:経口(食事・水分・内服)を始める前の 5 ステップ
嚥下初期評価で迷いが出るのは、「早く再開したい焦り」と「止めどころ不明」が重なるときです。判断をブレさせないために、経口を始める前の最小アルゴリズムを固定します。
ポイントは、試す前に整えることと、赤旗が出たら即中止できる条件を先に作ることです。特に、嚥下スクリーニング前の内服や飲水は “ 例外対応 ” ではなく、まず安全確認と代替手段の相談が先になります。
| ステップ | チェック | OK なら | NG なら |
|---|---|---|---|
| 1 | 24 時間確認済み / 覚醒が保てる / 簡単な指示が入る | 次へ | 未実施なら内服を含む経口は見送り。覚醒条件を整えて再評価 |
| 2 | 呼吸が安定(努力呼吸なし、 SpO₂ が保てる) | 次へ | 呼吸の安定化を優先(吸引・排痰・体位) |
| 3 | 姿勢が作れる(座位 / 半座位、頭頸部が安定) | 次へ | PT / OT とポジショニングを先に確立 |
| 4 | 湿性嗄声・分泌物が強くない / 随意咳嗽が弱すぎない | 次へ | 条件付き OK でも “ 前処置 → 再評価 ” を優先 |
| 5 | 最小量( 2〜3 mL )で開始し、赤旗が出たら中止できる | 条件付き OK で進める(条件を短文化して共有) | 中止 → 条件再設計 → VE / VF を検討 |
入院直後〜 24 時間:問診・観察で「絶対にやってはいけない」を先に潰す
入院直後〜 24 時間は、試験摂食をする / しないに関わらず、全例で「赤旗を拾う」フェーズです。ここでの目的は、経口を始めてよい前提があるかを明確にすることです。
この段階では “ どの検査を当てるか ” よりも、意識・呼吸・気道防御・姿勢・口腔環境をそろえて、経口を見送る理由を言語化できるか が重要です。次の表を病棟の共通言語にすると、夜勤帯の迷いが減ります。
| 観察軸 | 見るポイント | 赤旗(例) | 対応(まずやること) |
|---|---|---|---|
| 意識 | 覚醒・指示理解・眠気の波 | 強い傾眠 / 指示が入らない | 経口は見送り、口腔ケア + 体位 / 覚醒条件を整える |
| 呼吸 | 努力呼吸、 SpO₂ 、痰量 | 呼吸不全、努力呼吸が持続 | 呼吸の安定化を優先、吸引・加湿・排痰の体制確認 |
| 気道防御 | 随意咳嗽、喉頭クリア | 咳が弱い / 出ない、痰が貯留 | 「条件付き OK 」でも一口量は最小、見守り条件を強化 |
| 声・分泌物 | 湿性嗄声、唾液の貯留 | 湿性嗄声が持続、分泌物が多い | 試験摂食は慎重、口腔ケア + 姿勢 / 排痰で前処置 |
| 姿勢 | 座位保持、頭頸部の安定 | 座位保持が困難 | PT / OT とポジショニングを先に確立 |
口腔・嚥下関連機能のチェック: 24〜48 時間で「どこが破綻しそうか」を言語化する
全身状態が許す場合、 24〜48 時間のどこかで口腔・嚥下関連機能を系統立てて評価します。ここでは「できる / できない」だけではなく、どの段階で破綻しそうかを言語化すると、食形態や一口量の調整が組み立てやすくなります。
ベッドサイドだけで食形態・内服条件・継続可否を決めきれない場合や、少量で所見がそろって悪い場合は、 VE / VF に進む目安を早めに共有しておくと迷いが減ります。以下は “ 抜けやすい点 ” を拾うための最小セットです。
| 領域 | 見るポイント | 破綻のサイン | 記録に残す一言(例) |
|---|---|---|---|
| 口腔環境 | 清潔度、乾燥、義歯適合 | 舌苔、乾燥、汚染 | 口腔内環境不良 → ケア後に再評価 |
| 口唇・頬 | 閉鎖、保持、左右差 | 漏れ、貯留 | 口唇閉鎖低下、左右差あり |
| 舌運動 | 可動域、協調性 | 送り込み困難 | 舌運動拙劣 → 一口量を小さく |
| 咽頭期 | 喉頭挙上、嚥下後の声 | 湿性嗄声、咳 | 嚥下後湿性嗄声(少量で出現) |
| 耐久性 | 疲労、覚醒の波 | 途中で眠る | 覚醒維持が難しく、短時間が安全 |
試験摂食:開始条件を揃え、最小量から「中止基準」を先に決める
試験摂食に踏み切る前に、少なくとも 意識、呼吸の安定、座位保持、湿性嗄声の有無、随意咳嗽の質を確認します。ここが不良なら、試験摂食は見送り、状態の安定化と前処置(口腔ケア・姿勢調整など)を優先します。
実施する場合は、 2〜3 mL 程度の水ゼリー / トロミ水など “ 最小量 ” から開始し、最初の数口で「止めどころ」を明確にします。少量でも湿性嗄声・咳・呼吸変化がそろう、またはベッドサイドだけで食形態を決めきれない場合は、 VE / VF の検討を早めに出します。
| 観察 | 中止を検討するサイン | 次の一手 |
|---|---|---|
| 呼吸 | 呼吸苦、呼吸数増、 SpO₂ 低下 | 休止・体位調整・吸引、医師へ共有 |
| 声 | 湿性嗄声が出現 / 増悪 | 中止し、分泌物 / 口腔内残留を確認 |
| 咳 | 強い咳が持続、咳が弱く痰が切れない | 中止、気道クリアランスの支援 |
| 口腔内 | 明らかな残留、送り込み困難 | 食形態・一口量・姿勢を再設計 |
| 覚醒 | 急に眠り込む、指示が入らない | 中止、覚醒条件を整えて再評価 |
多職種共有:結果は「 NG /条件付き OK /OK 」の 3 区分で渡す
評価結果は「嚥下障害あり / なし」ではなく、リスクと安全にできる条件をセットで共有すると現場が動きやすくなります。おすすめは、チームの共通言語として 「 NG /条件付き OK /OK 」で整理することです。
カルテや申し送りは、何ができるかより先にどの条件ならできるかを書くと、夜勤帯でも迷いが減ります。特に、姿勢・一口量・見守り・赤旗・再評価タイミングは、短く固定して残すと使いやすいです。
| 区分 | 書き方(例) | 看護・栄養・ PT / OT へ渡す要点 |
|---|---|---|
| NG | 経口は見送り。理由:呼吸不安定 + 分泌物多い。 | 口腔ケア、体位、吸引体制、再評価の目安 |
| 条件付き OK | トロミ水 2〜3 mL から。座位 45° 以上、見守り必須。赤旗で中止。 | 介助条件、観察ポイント、禁忌(夜勤のルール) |
| OK | 嚥下調整食を提案。疲労時は一口量を下げる。 | 食形態レベル、トロミ、食事姿勢、疲労サイン |
現場の詰まりどころ:つまずきの正体は「焦り」と「止めどころ不明」
嚥下初期評価で最も多い詰まりは、①早く再開したい焦りで “ 試し過ぎる ” か、②誤嚥が怖くて “ 何も試せない ” の両極端です。どちらも中止基準(赤旗)と条件付き OK の書き方を固定すると、判断が安定します。
もう 1 つは、 ST 不在時間帯(夜勤)の迷いです。夜勤帯こそ「できること / 条件付き / 禁忌」を短文化して共有しておくと、安全と栄養の両立がしやすくなります。
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、こちらも参考になります。
よくある失敗:失敗パターンを先に知ると、再評価の質が上がる
| 失敗 | 起きる問題 | 回避策(型) |
|---|---|---|
| 開始条件を揃えずに試す | 誤嚥リスク上昇、判断がブレる | 意識・呼吸・座位・湿性嗄声・咳を先にチェック |
| 中止基準が曖昧 | “ 続けてしまう ” / “ 止め過ぎる ” | 赤旗(呼吸・声・咳・覚醒・残留)を表で固定 |
| 共有が「可 / 不可」だけ | 夜勤帯で迷い、対応がバラつく | 「 NG /条件付き OK /OK 」で条件まで書く |
| 口腔環境を後回し | 肺炎リスクが下がらない | 口腔ケア → 再評価をセットにする |
回避の手順 / チェック:迷ったら「小さく試す」より先に整える
迷ったときは、試す前に「整える」手順を固定すると安全です。特に、座位と頭頸部の安定、分泌物、口腔環境は “ 整えただけで ” 条件付き OK に寄ることがあります。
逆に、最小量から始めても赤旗がそろう場合は、ベッドサイドで引っ張らず、見送りや VE / VF の検討に進んだほうが結局は速いです。次の順番だけ固定しておくと、無理な経口再開を減らせます。
| 順番 | やること | 判断の軸 |
|---|---|---|
| 1 | 口腔ケア、吸引、加湿、排痰の準備 | 分泌物が減る / 湿性嗄声が落ち着く |
| 2 | 座位 45° 以上 + 頭頸部の安定 | 姿勢保持ができる(疲労が少ない) |
| 3 | 最小量( 2〜3 mL )で開始 | 赤旗が 0 なら条件付きで継続 |
| 4 | 赤旗が出たら即中止 | 中止 → 条件再設計 → 再評価 |
ダウンロード:病棟で使える 5 分フロー記録シート
記事の流れをそのまま現場で使いやすい形にしたい方へ、脳卒中の嚥下初期評価 5 分フロー記録シートを用意しました。赤旗確認、開始条件、判定、申し送りメモまで 1 枚で追えるため、 ST の初回介入時だけでなく、看護との共有にも使いやすい構成です。
プレビューを開く
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.脳卒中:嚥下スクリーニング前に「内服(薬)」だけ先に飲ませていい?
原則は、経口(食事・水分・内服)を始める前に嚥下スクリーニングを行います。未実施の場合は、投与経路や剤形変更を含めて医師・看護と相談し、「開始条件」と「中止基準」を先にそろえたうえで判断します。
Q2.脳卒中急性期: JCS が 1 桁なら試験摂食していい?目安は?
目安は「覚醒が保てる」「呼吸が安定している」「座位(頭頸部)が保てる」の 3 点です。 JCS だけで決めず、湿性嗄声・分泌物・随意咳嗽をセットで見て、赤旗が出たら即中止できる条件を先に決めます。
Q3.脳卒中: VE / VF を依頼するタイミングはいつ?
ベッドサイドだけでは「食形態・一口量・介助条件」を決めきれないときに検討します。少量で湿性嗄声や咳が出る、所見がそろって悪い、経口の希望が強く安全設計が必要、といった場面では「検査で方針が変わるか」を基準に医師へ提案します。
Q4. JDD2021:急性期はどの段階から始める?
初期は「段階名」より「開始条件」と「中止基準」を優先します。条件がそろったら最小量から始め、所見に応じて段階を上げ下げします。施設内で表記(段階)を統一しておくと、夜勤帯の迷いが減ります。
Q5.夜勤帯( ST 不在):経口の可否を迷わせない共有のコツは?
「 NG /条件付き OK /OK 」の 3 区分に加えて、条件付き OK には「姿勢」「一口量」「観察ポイント」「赤旗(中止基準)」「再評価の目安」を短文化して残します。これだけで “ 止めどころ不明 ” がかなり減ります。
次の一手:全体フローへ戻る → 関連子記事で補強する
- 全体像に戻る:嚥下評価の実務フロー(標準手順)を確認する
- 赤旗の拾い上げを補強する:サイレント誤嚥を疑う所見とスクリーニングを見る
参考文献
- Hinchey JA, Shephard T, Furie K, et al. Formal dysphagia screening protocols prevent pneumonia. Stroke. 2005;36(9):1972-1976. doi: 10.1161/01.STR.0000177529.86868.8d / PubMed
- Martino R, Foley N, Bhogal S, et al. Dysphagia after stroke: incidence, diagnosis, and pulmonary complications. Stroke. 2005;36(12):2756-2763. doi: 10.1161/01.STR.0000190056.76543.eb / PubMed
- Donovan NJ, Daniels SK, Edmiaston J, et al. Dysphagia screening: state of the art. Stroke. 2013;44(4):e24-e31. doi: 10.1161/STR.0b013e3182877f57 / PubMed
- Dziewas R, Michou E, Trapl-Grundschober M, et al. European Stroke Organisation and European Society for Swallowing Disorders guideline for the diagnosis and treatment of post-stroke dysphagia. Eur Stroke J. 2021;6(3):LXXXIX-CXV. doi: 10.1177/23969873211039721
- 日本脳卒中学会 脳卒中急性期リハビリテーションの指針作成委員会. 脳卒中急性期リハビリテーションの指針( 2023 年 5 月 1 日). PDF
- 日本脳卒中学会. 脳卒中治療ガイドライン 2021〔改訂 2025 〕改訂項目. PDF
- 日本摂食嚥下リハビリテーション学会. Japanese Dysphagia Diet 2021( JDD2021 ). Web
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



