呼吸苦・ SpO2 低下の初期対応|新人 PT は「危険サイン→中止→相談」の順番を固定する
呼吸苦や SpO2 の低下が出たとき、新人が迷うのは「どの数値が危ないか」より「この場で何をするか」です。結論は、危険サイン(症状)を先に拾い、いったん止め、回復の速さを見て、相談する順番を固定することです。
このページは、離床中・運動中に呼吸苦や SpO2 低下が出たときの最小の初期対応フローをまとめます。原因を断定するページではなく、「安全に止める判断」と「伝わる報告」を揃えることが目的です。
結論|「数値の正解探し」より「止める判断」を先にそろえる
呼吸苦・ SpO2 低下は、原因の鑑別より先に「安全に続けてよいか」を決める必要があります。迷ったら、一度中止して回復を待ち、回復が遅い/症状が強いなら早めに相談が基本です。
数値は重要ですが、現場では症状+トレンド(前回比)+回復の速さで判断が揃います。新人教育は、閾値の暗記よりも、毎回同じ順番で対応できる型を先に作るほうが定着します。
新人向け 5 分フロー|息苦しい/ SpO2 が下がった瞬間の順番
最初の 1 分で「続けるか/止めるか」を決めます。ここで順番が揃うと、報告と記録が一気に安定します。
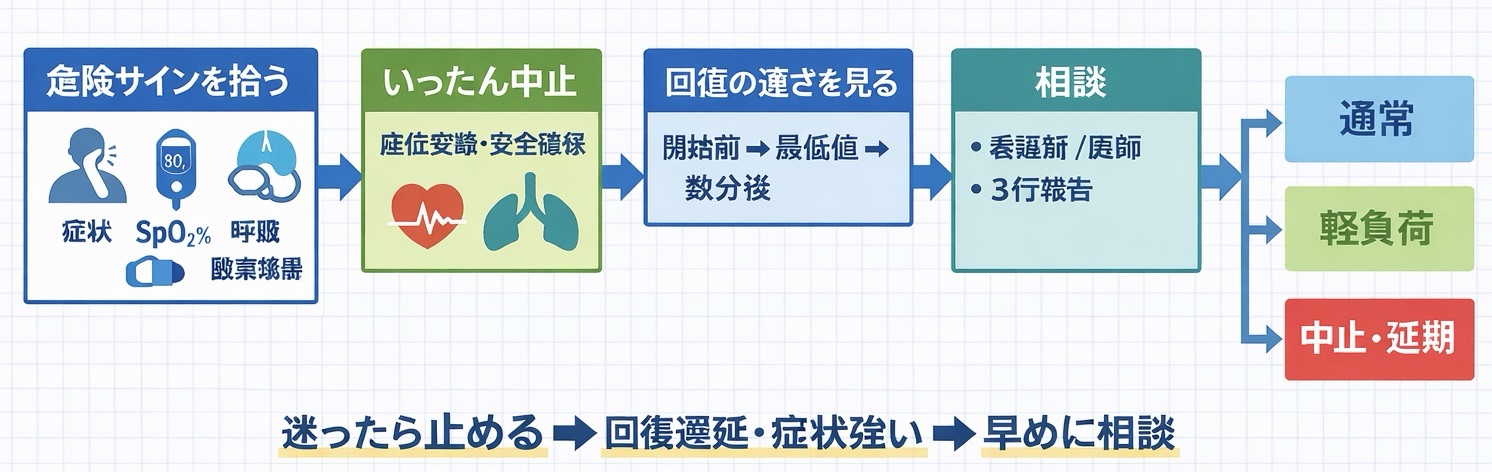
- 安全確保(転倒予防、座位へ、チューブ・ライン牽引なしを確認)
- 症状を確認する(呼吸苦の訴え、会話困難、冷汗、顔色、努力呼吸、意識変化、胸痛)
- 測定を確認する(プローブのズレ、末梢冷感・循環不良、体位、動きによるノイズ、脈波が取れているか)
- 酸素・機器を確認する(デバイス外れ、流量の変化、配管の折れ、残量)。酸素の調整は指示と施設手順に従い、迷えば看護師/医師へ相談
- 負荷を下げる/いったん中止する(座位安静、呼吸を整える、必要なら介助量を増やす)
- トレンドで見る(開始前 → 低下時 → 数分後で回復するか、回復が遅くなっていないか)
- 当日判断を 3 区分で決める(通常/軽負荷/中止・延期)
測定エラーを疑うチェック(最小)
「SpO2 が下がった=必ず低酸素」とは限りません。短時間で次を揃えると、不要な混乱を減らせます。
- プローブ:ズレ、固定、爪・皮膚の状態
- 循環:冷感、末梢循環不良、体動(ノイズ)
- 体位:前屈・円背で換気が落ちていないか、座位で改善するか
- 同時所見:呼吸数、会話、顔色、意識(数値だけにしない)
危険サイン早見|「 SpO2 低下+症状」で安全側に倒す
新人が最初にそろえるべきは「危険サインがあれば中止して相談」という運用です。数値だけで無理に続けると、見落としや悪化を招きやすくなります。
酸素が処方されている場合は、処方の目標 SpO2 範囲(例:一般に 94–98%、高 CO2 リスクがある場合は 88–92% など)を確認し、目標からの乖離と回復の速さで判断します。
| 観察 | 危険サイン(例) | その場の対応 | 相談の要点 |
|---|---|---|---|
| 症状 | 会話困難、強い呼吸苦、チアノーゼ、冷汗、胸痛、意識の変化 | 中止・座位安静・安全確保 | 出現時点、負荷内容、体位、回復の速さ |
| SpO2 | 急な低下、回復が遅い、低下が繰り返す(目標 SpO2 から外れる) | 測定再確認 → 改善なければ中止 | 開始前の値、最低値、回復までの時間、目標範囲 |
| 呼吸パターン | 努力呼吸、呼吸数増加、補助呼吸筋の目立ち、呼気延長 | 負荷を下げて観察、悪化なら中止 | 呼吸数の推移、呼吸様式、痰・咳嗽の状況 |
| 酸素・機器 | デバイスの外れ、配管の折れ、流量の想定外変化、加湿・残量の不具合 | 安全確保 → 機器確認 → 早めに看護師へ共有 | デバイス種、流量、外れの有無、再装着後の回復 |
| 循環の併発 | 頻脈・徐脈の急変、血圧の急変、めまい・ふらつき | 中止・転倒予防・早めに相談 | 脈拍・血圧の推移、併発症状 |
当日判断の型|通常・軽負荷・中止の 3 区分で揃える
二択(続ける/止める)だけだと迷いが残ります。実務では「軽負荷」を挟むと判断が揃いやすいです。
数値の線引きは施設基準・患者の目標 SpO2・病態で変わります。ここでは新人が使える共通語彙として、トレンドと回復の速さを中心に整理します。
| 区分 | 目安 | 実施内容 | 再評価 |
|---|---|---|---|
| 通常 | 症状がなく、 SpO2 が安定(低下しても短時間で回復) | 通常メニュー | 離床前後で推移を確認 |
| 軽負荷 | 軽い呼吸苦/一時的な低下はあるが、回復が速く危険サインなし | 短時間、休憩多め、体位を保守化(座位中心など) | 回復が遅くなれば中止へ切替 |
| 中止・延期 | 危険サインあり/低下が強い・回復が遅い/悪化トレンド | 中止・安静・早期相談(必要なら急変対応へ) | 医療判断後に再計画 |
症例ミニ|新人が迷う 2 パターン(測定エラー/回復遅延)
「数値が下がった」だけで判断すると、続行・中止がぶれます。ここでは新人がハマりやすい 2 例で、確認順(症状→測定→中止→回復→相談)を当てはめます。
| 症例 | 起きたこと | その場の対応(順番) | 記録の 3 点セット |
|---|---|---|---|
| 症例 1:測定エラー |
歩行練習中に SpO2 が 96% → 86% へ急低下。 ただし会話は可能で、顔色・意識は安定。 |
①座位で安全確保 → ②症状確認(会話可・胸痛なし) → ③測定確認(プローブずれ/末梢冷感/脈波) → ④再測定 → ⑤回復が速ければ「軽負荷」へ(短時間+休憩多め) |
開始前 96% / 最低値 86% / 再測定 94%(○分) ※再測定条件(体位・固定)も添える |
| 症例 2:回復遅延 |
離床直後に呼吸苦が増悪し、 SpO2 が 95% → 89% 。 座位安静でも回復が遅く、呼吸数増加・冷汗あり。 |
①中止して座位安静 → ②危険サイン確認(会話困難/冷汗) → ③測定・酸素機器を確認 → ④回復の速さを見る(数分) → ⑤回復遅延なら「中止・延期」+早期相談( 3 行報告) |
開始前 95% / 最低値 89% / 数分後 90%(回復遅延) 併記:呼吸数、症状(会話・冷汗)、体位、負荷内容 |
ポイントは、どちらも「開始前→最低値→数分後」の 3 点セットでトレンドを残すことです。これが揃うと、相談の質と当日判断が一気に安定します。
現場の詰まりどころ|新人が止まりやすい 3 つの原因
呼吸苦・ SpO2 低下の場面は、能力差よりも「運用が揃っていない」ことで迷いが増えます。ここは失敗→回避→記録まで固定すると、新人教育が回りやすくなります。
ページ内:回避手順( 5 分フロー ) /
報告テンプレ
関連:ST 変化の介入判断(中止・相談トリガー)
| よくある失敗(NG) | なぜ起きる | 回避手順(OK) | 記録ポイント |
|---|---|---|---|
| SpO2 の数値だけで続行しようとする | 症状(会話困難など)を後回しにしやすい | 症状 → 中止 → 回復の速さ → 相談の順で固定する | 症状、最低値、回復時間、当日判断 |
| 測定エラー確認を飛ばす | プローブ・体動・末梢冷感を見落とす | 再測定(固定・体位・脈波)を短時間でやる | 再測定の結果と条件(体位・固定) |
| 回復の速さを見ずに判断する | トレンドが取れず、相談の根拠が弱くなる | 開始前→低下時→数分後の推移を必ず残す | 開始前・最低値・回復後の 3 点セット |
報告の型|「所見→解釈→依頼」を 3 行で伝える
報告は短いほど伝わります。新人は 3 行テンプレを固定すると、先輩の確認も速くなります。
- 所見:離床開始 3 分で呼吸苦が増強し、 SpO2 が低下しました(体位:座位、酸素:経鼻カニュラ、流量: 2 L/分)。
- 解釈:負荷に対する呼吸余力が低く、回復が遅いトレンドです(最低値:○○、回復まで:○分)。
- 依頼:本日は中止し、評価と方針(目標 SpO2 の確認、必要検査の要否)をご相談したいです。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. SpO2 が少し下がっただけでも中止すべきですか?
A. 数値だけで決めず、症状(呼吸苦・会話困難など)と回復の速さで判断します。症状が強い、回復が遅い、悪化トレンドがある場合は安全側に倒して中止し、相談してください。
Q2. 測定エラーかもしれないときは何を見ますか?
A. プローブのズレ、末梢冷感、体動ノイズ、体位を確認し、短時間で再測定します。同時に呼吸数・会話・顔色など「数値以外」の所見も必ず合わせます。それでもトレンドが悪ければ中止して相談します。
Q3. 「軽負荷」に落とすとき、何を変えると安全ですか?
A. 時間を短く、休憩を増やし、体位を保守化(座位中心)します。途中で悪化したらすぐ中止へ切り替えられるよう、再評価ポイント(回復の速さ・症状)を先に決めておくと安全です。
Q4. 新人教育で何を標準化すると回りやすいですか?
A. ①確認順(症状→測定→中止→回復→相談)、②相談トリガー(危険サイン+回復遅延)、③記録の 3 点です。特に「開始前・最低値・回復後」の 3 点セットを残す運用にすると判断が揃いやすくなります。
次の一手|総論(バイタル)→各論(検査・画像)へつなげる
まずは、このページの 5 分フローと 3 行報告テンプレをチームで共有し、呼吸苦・ SpO2 低下時の順番を揃えてください。次に読むページを 2 本に絞ると、クラスターが回ります。
- A(全体像):バイタル変化の初期対応(新人)
- B(すぐ実装):血ガス(ABG/VBG)の初期対応(新人)
参考文献
- O’Driscoll BR, Howard LS, Earis J, Mak V. BTS guideline for oxygen use in adults in healthcare and emergency settings. Thorax. 2017;72(Suppl 1):ii1-ii90. doi:10.1136/thoraxjnl-2016-209729
- O’Driscoll BR, Howard LS, Earis J, Mak V. British Thoracic Society Guideline for oxygen use in adults in healthcare and emergency settings. BMJ Open Respir Res. 2017;4(1):e000170. PubMed: 28883921
- Hodgson CL, Stiller K, Needham DM, et al. Expert consensus and recommendations on safety criteria for active mobilization of mechanically ventilated critically ill adults. Crit Care. 2014;18(6):658. PubMed: 25475522
- Chu DK, Kim LHY, Young PJ, et al. Mortality and morbidity in acutely ill adults treated with liberal versus conservative oxygen therapy (IOTA): a systematic review and meta-analysis. Lancet. 2018;391(10131):1693-1705. doi:10.1016/S0140-6736(18)30479-3 / PubMed: 29726345
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



