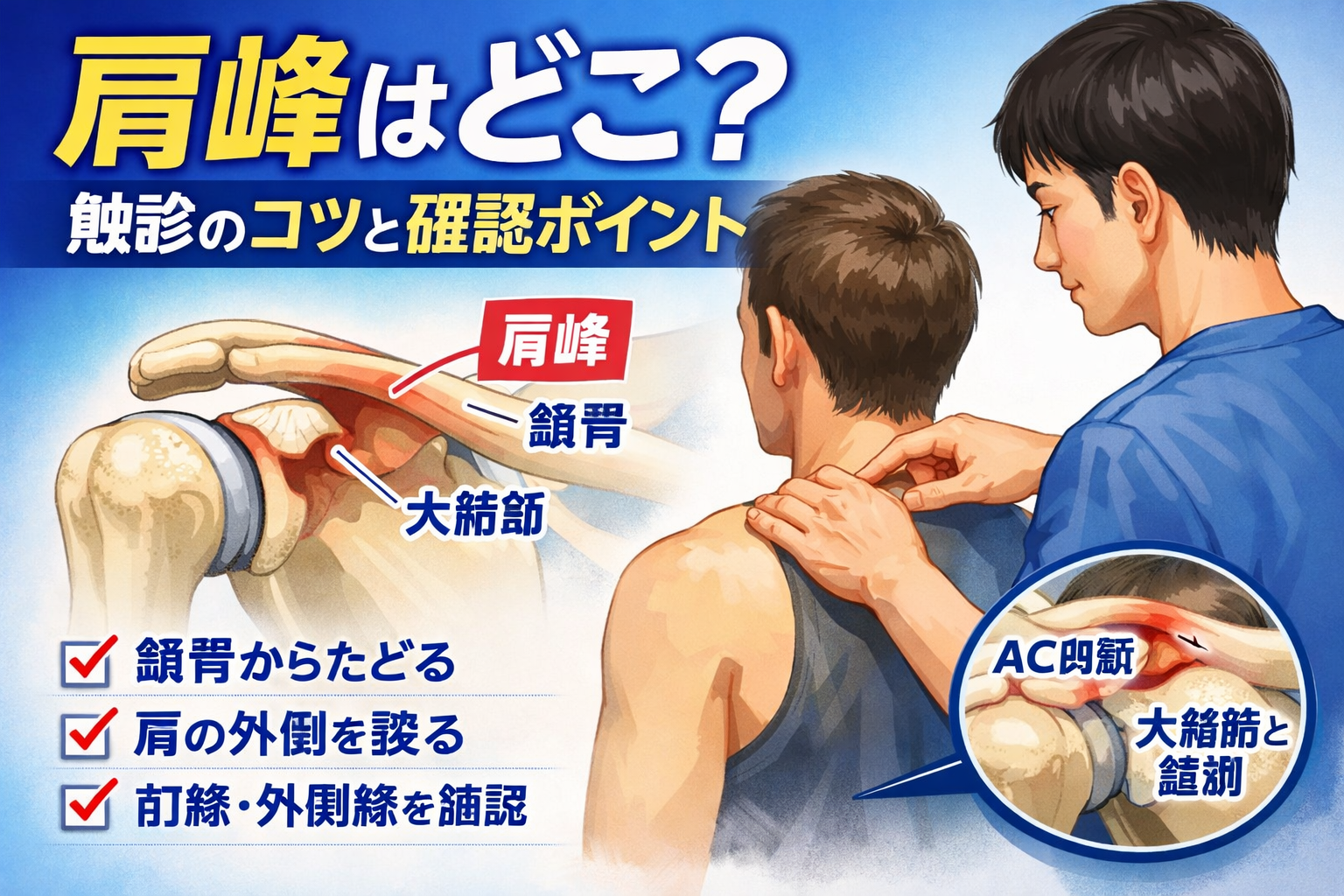
肩峰の触診ポイント【結論】
肩峰の触診は、単に「肩の上の骨を触れたか」を確認するための手技ではありません。肩外側から前外側のどこに圧痛があるのか、肩峰そのもの、 AC 関節、大結節、肩峰下周囲のどこに問題が近いのかを整理するための“起点”として使うと、評価の迷いが減ります。
特に新人のうちは、肩外側の痛みを「肩の上が痛い」「横が痛い」で終わらせやすいです。肩峰を基準に位置関係を取れるようになると、そのあとに AC 関節、大結節、肩峰下の圧痛、肩関節 ROM へと評価をつなげやすくなります。近位上腕骨のランドマークから順に整理したい場合は、大結節の触診ポイントもあわせて読むと流れがつかみやすいです。
評価がばらつくときほど、最初に「骨性ランドマーク」を固定すると進めやすいです。
臨床の見方や評価の組み立てをまとめて確認したい方は、PT 向けの総合ガイドもあわせてどうぞ。
肩峰とはどこか
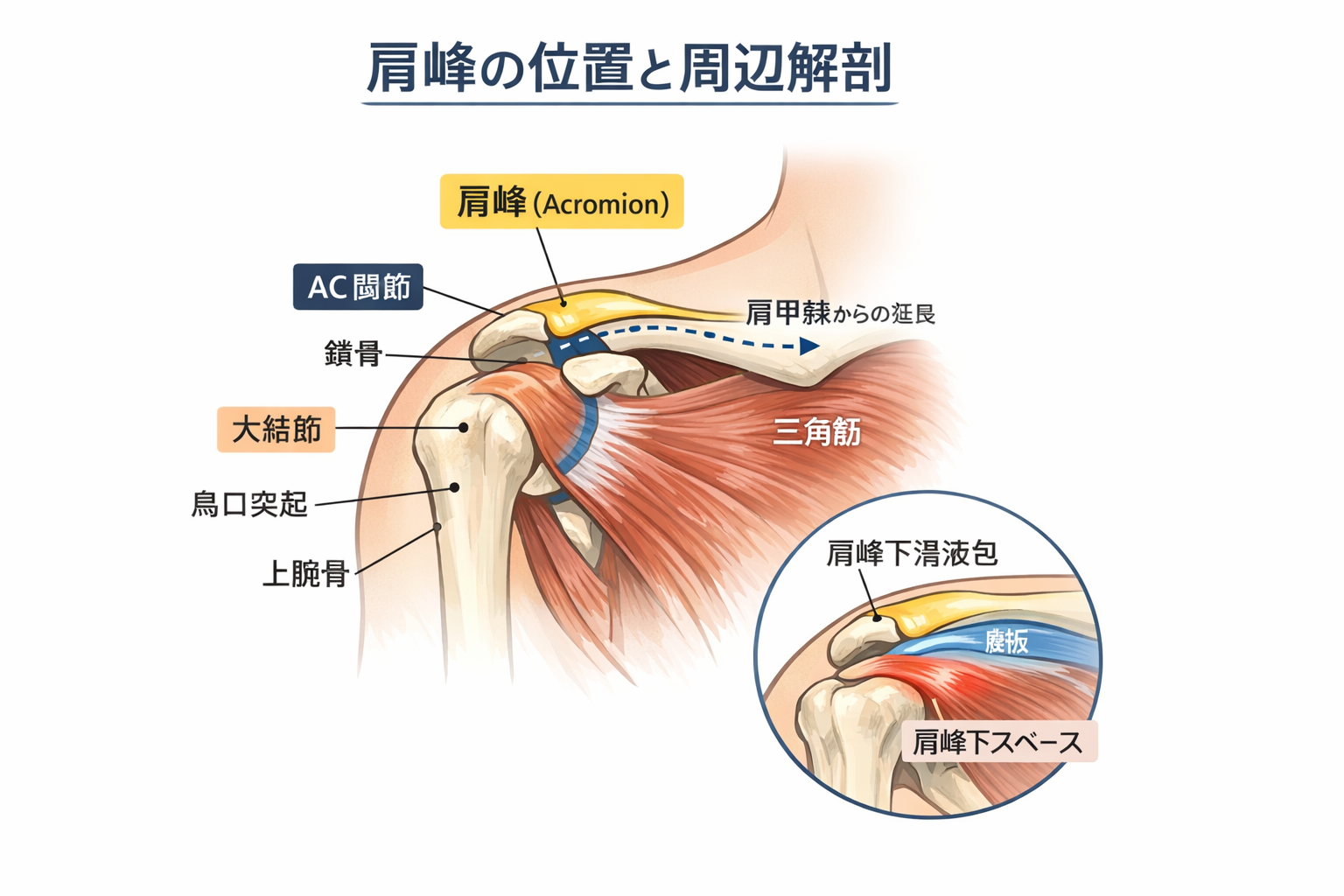
肩峰は、肩甲棘の外側へ連続し、さらに前方へ張り出す骨性ランドマークです。触診では“肩の頂点”として最も分かりやすい部位の 1 つで、肩関節評価の基準点として使いやすい特徴があります。位置としては、鎖骨外側端の外側で、肩の上面から前外側へ触れていくと捉えやすくなります。
触診で大切なのは、「上にある硬い所を何となく押す」ことではありません。鎖骨外側端、 AC 関節、大結節との位置関係の中で、肩峰がどこまで続いている骨なのかを立体的にイメージしておくことが、現場での再現性につながります。
なぜ肩峰を触診するのか
肩峰を触診する意義は、肩外側から前外側の痛みを整理しやすい点にあります。肩痛では、 AC 関節周囲の痛み、大結節周囲の圧痛、肩峰下の症状、三角筋表層の関連痛が混ざることがあります。そのとき、肩峰を基準にして「ここが一番痛いのか」「少し内側の AC 関節なのか」「少し下外側の大結節なのか」を見ていくと、次にみる評価が決まりやすくなります。
ただし、肩峰の圧痛だけで診断を決めることはできません。肩外側痛は AC 関節、肩峰下、回旋筋腱板、大結節周囲など複数の病態が重なりやすく、徒手テスト単独の精度にも限界があります。だからこそ、触診は“断定”ではなく、他の所見へつなぐための入口として使うのが基本です。
触診前に整えること
基本肢位は座位が行いやすく、上肢は体側で軽く下垂させます。肩に余計な力が入っていると僧帽筋や三角筋の緊張が強くなり、骨性ランドマークの輪郭が分かりにくくなります。患者に「肩の力を抜いてください」と一言かけるだけでも、肩峰の輪郭を追いやすくなります。
また、いきなり痛い所を押しに行くより、左右ともに鎖骨外側端から肩峰へと連続的に触れていく方が精度は上がります。肩峰は AC 関節や大結節の基準にもなるため、最初にここを丁寧に取っておくと、そのあとの触診が安定しやすいです。
肩峰の触診手順
触診は「鎖骨外側端を確認する」「外側へたどって肩峰を取る」「前縁・外側縁を追って位置を再確認する」の順で進めると迷いにくいです。肩峰は“肩甲棘から連続する肩の上の骨”として捉えると、再現性が上がります。
1.鎖骨外側端を確認する
最初に鎖骨外側端を確認します。肩峰は AC 関節を介してその外側に続くため、ここを起点にすると肩峰の位置を取りやすくなります。いきなり肩峰を狙うより、まず基準点を取る方が迷いにくいです。
2.外側へたどって肩峰を取る
鎖骨外側端を取ったら、その外側へゆっくり指を進めて AC 関節をまたぎ、肩峰へと触れていきます。肩峰では、肩の上面から前外側へ続く骨性の広がりを感じやすくなります。点ではなく“縁と面”で捉える意識の方が再現しやすいです。
3.前縁・外側縁を追って再確認する
肩峰を疑う位置に触れたら、その前縁と外側縁を軽く追って輪郭を確認します。前外側へ触れていくと、肩峰と大結節の位置関係が整理しやすくなり、少し内側へ戻ると AC 関節も捉えやすくなります。もちろん 1 回で決め打ちせず、左右差と再現性を必ず見ます。
触れたあとに確認したいポイント
触れたら終わりではなく、その所見が症状と本当に関係しているかを確認します。具体的には、「肩峰そのものが一点で痛いのか」「少し内側の AC 関節が痛いのか」「少し下外側の大結節方向まで痛いのか」を見ます。圧痛があるだけでは関連所見にすぎないことも多く、位置関係のズレを見分ける方が実践的です。
また、肩の水平内転や挙上で痛みがどう変わるかも重要です。 AC 関節に近い痛みなのか、肩峰下の症状に近いのかを動きと合わせて読むと、触診で得た情報を次の評価へつなげやすくなります。
よくある失敗
肩峰の触診でつまずく原因の多くは、「肩の上の痛い所をそのまま肩峰と決める」ことです。肩外側は AC 関節、僧帽筋付着部、大結節周囲とも近いため、骨性ランドマークとして整理しないと迷いやすくなります。
| よくある失敗 | 実際に起きていること | 修正ポイント |
|---|---|---|
| 肩の上の痛い所をそのまま押している | 局在把握なしに圧痛だけを見ている | 先に鎖骨外側端を取り、そこから肩峰へ連続してたどる |
| AC 関節と混同する | やや内側すぎる位置を触っている | 鎖骨外側端から肩峰へ移る位置の差を意識する |
| 大結節と混同する | 下外側すぎる位置を触っている | 肩峰はより上方で、面として広がる骨であることを意識する |
| 軟部組織の抵抗を骨だと思っている | 僧帽筋や三角筋の緊張を拾っている | 表層から徐々に深さを合わせ、輪郭を追うように触る |
| 1 回で決め打ちする | 再現性が低く、別部位を触っていても気づきにくい | 前縁・外側縁を軽く追い、左右差もみる |
肩峰周囲の痛みをどう読むか
肩峰周囲の圧痛は、 AC 関節周囲の問題や肩峰下の症状を考えるきっかけになります。特に限局した圧痛が AC 関節寄りにあるときは、その関節由来の痛みとして整理しやすくなります。一方で、肩峰のやや下外側に広がる痛みでは、大結節や回旋筋腱板停止部、肩峰下周囲の症状も鑑別に入ります。
そのため、肩峰で痛みが再現されたら、次は AC 関節の限局圧痛、水平内転での痛み、大結節方向の圧痛、挙上時痛などをあわせて確認します。必要に応じて画像評価を検討する視点も大切です。
次にみる評価
肩峰を触診したあとに、そのまま評価を広げる流れを持っておくと実践的です。まず確認しやすいのは、 AC 関節の限局圧痛、肩関節の自動・他動 ROM、水平内転での症状変化、大結節方向の圧痛です。さらに、肩甲帯アライメントや肩甲骨の位置もみておくと、局所所見と全体所見がつながりやすくなります。
また、肩外側痛の鑑別では肩峰、大結節、 AC 関節の位置関係が重要です。点で見るより“どこに近いか”で整理すると、評価の再現性が上がります。
現場の詰まりどころ
肩峰は比較的触りやすいランドマークですが、その分「分かったつもり」で終わりやすい部位でもあります。痩せ型では輪郭を取りやすい一方で押しすぎやすく、筋量が多い症例や疼痛が強い症例では表層の緊張に引っ張られやすくなります。触れたこと自体よりも、「そこから AC 関節と大結節へ分けられるか」を意識する方が上達しやすいです。
もう 1 つの詰まりどころは、肩峰を点で覚えてしまうことです。肩峰は“面”として広がる骨なので、前縁・外側縁を軽く追って輪郭で覚える方が、実際の触診ではぶれにくくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
肩峰がどうしても分からないときはどうしますか?
いきなり肩の上を探るのではなく、まず鎖骨外側端を確認し、そこから外側へ連続してたどると肩峰を捉えやすくなります。肩峰は点ではなく面として広がるため、輪郭を追う意識が大切です。
肩峰と AC 関節はどう見分けますか?
AC 関節は鎖骨外側端と肩峰の境目で、肩峰はそのさらに外側へ続く骨です。まず鎖骨外側端を取り、段差や切り替わりを感じたあとに外側へ進むと見分けやすくなります。
肩峰の圧痛があれば AC 関節障害と考えてよいですか?
限局した AC 関節の圧痛は重要な手がかりですが、単独では断定できません。肩峰下や大結節方向の症状も重なりやすいため、水平内転、 ROM、圧痛分布、必要に応じた画像所見を組み合わせて判断します。
新人は何とセットで覚えるとよいですか?
鎖骨外側端、 AC 関節、大結節の位置関係とセットで覚えると整理しやすいです。肩の上から外側を「鎖骨外側端 → AC 関節 → 肩峰 → 大結節」と流れで覚えると、触診の再現性が上がります。
次の一手
この記事を読んだあとに現場で試すなら、まずは健側で「鎖骨外側端を取る → 肩峰へたどる → 前縁と外側縁を軽く追う」の流れを 3 回ほど繰り返してみてください。肩峰を面として捉えられるようになると、 AC 関節や大結節との見分けも安定しやすくなります。
肩外側から前外側の触診を連続で整理したい方は、大結節の触診ポイントや、次に読む候補としての AC 関節記事もつながりやすいです。評価の全体像を戻り先として持っておきたい方は、評価ハブも起点にしてみてください。
参考文献
- Miniato MA, Varacallo M. Anatomy, Thorax, Scapula. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. NCBI Bookshelf
- Wong M, Kiel J. Anatomy, Shoulder and Upper Limb, Acromioclavicular Joint. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023. NCBI Bookshelf
- Woodward TW, Best TM. The Painful Shoulder: Part I. Clinical Evaluation. Am Fam Physician. 2000;61(10):3079-3088. AAFP
- Burbank KM, Stevenson JH, Czarnecki GR, Dorfman J. Chronic Shoulder Pain: Part I. Evaluation and Diagnosis. Am Fam Physician. 2008;77(4):453-460. AAFP
- Krill MK, Rosas S, Kwon K, Dakkak A, Nwachukwu BU, McCormick F. A concise evidence-based physical examination for diagnosis of acromioclavicular joint pathology: a systematic review. Phys Sportsmed. 2018;46(1):98-104. DOI: 10.1080/00913847.2018.1413920 / PubMed: 29210329
- Cadogan A, Laslett M, Hing WA, McNair PJ, Williams M. Shoulder pain in primary care: diagnostic accuracy of clinical examination tests for non-traumatic acromioclavicular joint pain. BMC Musculoskelet Disord. 2013;14:156. DOI: 10.1186/1471-2474-14-156 / PMC: PMC3646690
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下