DEMMI の評価方法|高齢入院患者の移動能力を 1 本で追う
DEMMI は、ベッド上動作、立ち上がり、立位バランス、歩行、動的バランスを 1 本で見られる移動能力評価です。高齢入院患者の「いまどこまで動けるか」を、初回評価から退院支援前まで同じ物差しで追いやすいのが強みです。
歩行だけ、ベッド上だけ、と分けずに変化を追えるため、離床初期の判断や再評価に使いやすいです。評価の全体像は 評価ハブ も参考にしつつ、本記事では DEMMI の対象、見方、実施手順、点数の読み方、現場での使い方を整理します。
DEMMI とは?
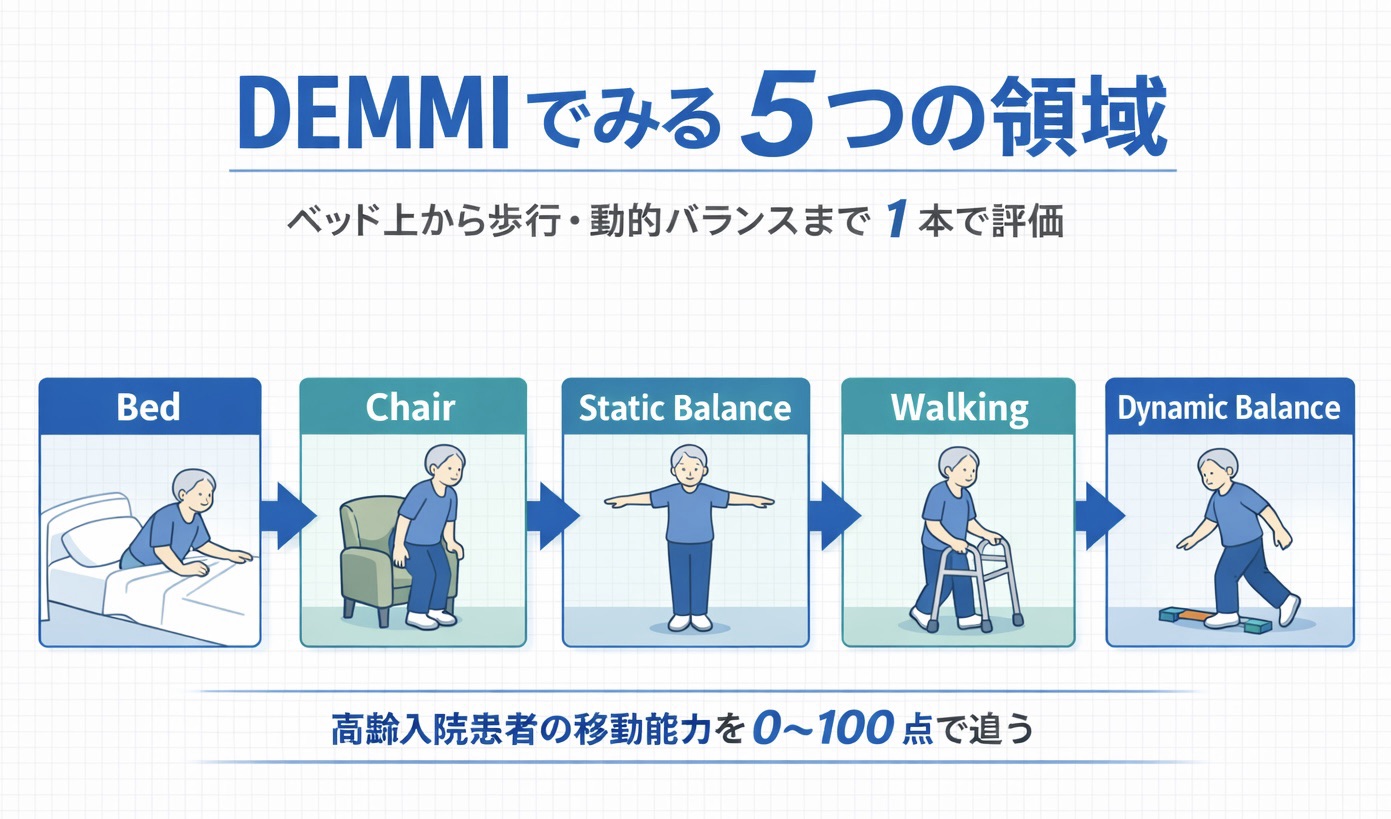
DEMMI は、高齢入院患者の移動能力を幅広くとらえるために作られた尺度です。ベッド上から歩行、さらに動的バランスまで含むため、病棟での「できることの広がり」を 1 本で追いやすい点が特徴です。
原版では 15 項目 を採点し、 raw score 0–19 を 0–100 点 へ換算して解釈します。数値が上がるほど移動能力が高いと考えやすく、経時変化の確認にも向いています。
DEMMI が向いている患者
相性がよいのは、高齢入院患者の移動能力を短時間で広く把握したい場面です。一般急性期、急性期内科、老年病棟、退院支援前の再評価で使いやすく、歩行だけでは拾いにくいベッド上や立ち上がりの差も確認しやすいです。
急性期脳卒中の高齢患者でも妥当性が報告されています。ただし重症例では入院時に低得点へ集まりやすいため、 DEMMI の点数だけでなく、介助量や疲労、ライン管理、立位耐久性も併記すると実務で使いやすくなります。
DEMMI が見ている 5 領域
スマホでは表を横スクロールできます。
| 領域 | 主にみる内容 | 臨床で分かりやすい変化 |
|---|---|---|
| Bed | 寝返り、起き上がり、ベッド上での体幹操作 | 離床前の土台づくりが進んでいるか |
| Chair | 端坐位保持、立ち上がり、上肢使用の有無 | 介助量が減っているか、動作の質が安定しているか |
| Static balance | 立位保持、足部条件を変えたときの安定性 | 見守りでいけるか、転倒リスクが高いか |
| Walking | 歩行距離と歩行の自立度 | 病棟内移動の広がりや補助具変更の妥当性 |
| Dynamic balance | 前方への重心移動、後退歩行、より高い課題 | 退院前の安全域や高次の不安定さ |
DEMMI の実施手順と条件固定
原版マニュアルでは、 bedside で実施し、順番は bed → chair → static balance → walking → dynamic balance とされています。必要物品は 45 cm の肘掛け付き椅子、病院ベッドまたはプラットフォーム、ペン です。原版フォームとマニュアルは、本文末の参考文献とは別に こちらの原版資料 で確認できます。
条件固定で大事なのは、 balance 項目は靴なし、walking は同じ靴で再評価、歩行補助具はその時点で最も適切なものを使う、 first attempt で採点する ことです。疼痛薬や抗パーキンソン薬の影響が大きい患者では、実施タイミングもそろえておくと再評価の意味がはっきりします。
点数の見方
DEMMI は、各項目の得点を合計した raw score を DEMMI score に換算して読みます。記事内では換算表を丸ごと載せず、原版資料への導線を置く形が実務では扱いやすいです。なお、原版では raw score 19 = 100 点 です。
変化量の目安としては、 MDC90 は約 9 点、 MCID は 10 点 がよく参照されます。実務では「 9 点未満の差は測定誤差の可能性を残す 」「 10 点前後の改善は臨床的にも意味を持ちやすい 」と考えると使いやすいです。
現場の詰まりどころ
いちばん多い失敗は、歩行条件が毎回ずれているのに点数だけ比較してしまうことです。靴、歩行補助具、疼痛、見守りの入り方がそろっていないと、改善なのか条件差なのか分かりにくくなります。
もう 1 つは、未実施の理由を記録していないことです。息切れ、ライン類、血圧変動、疼痛、恐怖感などを書き残すだけで、次回の再評価条件を整えやすくなります。
スマホでは表を横スクロールできます。
| よくある失敗 | 何が起きるか | 対策 |
|---|---|---|
| 靴や補助具が毎回違う | 点数差の解釈が難しくなる | 靴、補助具、見守り条件を 1 行で記録する |
| 立位課題で外的支持を許す | 本来より高く見積もりやすい | 支持の有無を厳密にそろえる |
| 疲労や疼痛が強い時間に実施する | 再現性が落ちやすい | 薬効や離床タイミングを固定する |
| 未実施理由を残さない | 次回評価の計画が立てにくい | 中止理由、見送り理由を短く残す |
| 点数だけ記録する | 臨床判断へつながりにくい | 介助量、ふらつき、疲労、所要時間も併記する |
再評価でどう使うか
DEMMI は、毎回なんとなく測るより、離床レベルが変わった節目で使うと価値が出ます。たとえば、ベッド上中心から端坐位・立位へ進んだとき、歩行補助具を変更したとき、病棟内歩行が安定してきたとき、退院支援前に到達点を確認したいときです。
記録では点数だけで終わらせず、「靴あり」「前輪歩行器」「午前リハ前」「疼痛 NRS 2/10 」のように条件を書き添えると、数値の意味がぐっと明確になります。急性期脳卒中の重症例など、低得点に集まりやすい場面では、点数とあわせて介助量や動作の質を残しておくと使いやすいです。
DEMMI を実務でどう読むか
入院時の低い DEMMI は、その後の退院先や再入院、死亡と関連した報告があります。そのため、単に「点が低い」で終わらせず、早めに離床計画や退院支援へつなげる視点が大切です。
一方で、 DEMMI は「移動能力」の物差しであり、 ADL 全体 や認知、失語、病棟環境までを単独で説明する尺度ではありません。退院先の検討では、 DEMMI に加えて介助量、家屋環境、家族支援、認知機能を合わせてみると判断しやすくなります。
FAQ
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
DEMMI は何分くらいでできますか?
患者さんの状態によりますが、ベッド上から歩行までを一通り見るため、短時間で全体像をつかみやすい評価です。息切れが強い場合は、途中で休憩を入れて安全を優先します。
DEMMI は脳卒中でも使えますか?
使えます。とくに 65 歳以上の急性期脳卒中患者 で妥当性が報告されています。ただし重症例では入院時に低得点へ集まりやすいため、介助量や動作の質もあわせて残すと実務で使いやすいです。
何点上がれば「改善」と考えやすいですか?
目安としては、 9 点前後 を超える差で測定誤差を超えた可能性が高まり、 10 点前後 の変化は臨床的にも意味を持ちやすいと解釈されます。条件固定ができているかも必ず確認します。
換算表は記事内に載せた方がよいですか?
実務では、原版フォームへの導線を置き、本文では実施手順と点数の読み方に集中する形が使いやすいです。換算表は原版資料で確認すると安全です。
DEMMI だけで退院先を決められますか?
決めきることは難しいです。 DEMMI は移動能力の把握には有用ですが、退院先の判断では ADL 、認知、家族支援、住環境、病前機能 もあわせて確認する必要があります。
次の一手
まずは DEMMI の条件固定を決め、記録欄に「靴・補助具・タイミング」を 1 行で残す運用から始めると、再評価がぶれにくくなります。
続けて読むなら、評価ハブで全体像を確認する、理学療法士のアウトカム評価まとめを見る がつながりやすいです。
評価を回しやすい職場環境や教育体制も見直したいときは、面談準備チェック&職場評価シートも使えます。
参考文献
- de Morton NA, Davidson M, Keating JL. The de Morton Mobility Index ( DEMMI ): an essential health index for an ageing world. Health Qual Life Outcomes. 2008;6:63. DOI: 10.1186/1477-7525-6-63 / PubMed: 18713451
- de Morton NA, Davidson M, Keating JL. Validity, responsiveness and the minimal clinically important difference for the de Morton Mobility Index ( DEMMI ) in an older acute medical population. BMC Geriatr. 2010;10:72. DOI: 10.1186/1471-2318-10-72 / PubMed: 20920285
- de Morton NA, Davidson M, Keating JL. Reliability of the de Morton Mobility Index ( DEMMI ) in an older acute medical population. Physiother Res Int. 2011;16(3):159-169. DOI: 10.1002/pri.493 / PubMed: 21043046
- Jezek AH, Thygesen LC, Pedersen MM, et al. Validation of the de Morton mobility index ( DEMMI ) among acute stroke patients aged ≥65 years: a register study. Disabil Rehabil. 2024;46(26):6469-6476. DOI: 10.1080/09638288.2024.2329745 / PubMed: 38497673
- D’Souza AN, Granger CL, Leggett NE, et al. Predicting discharge destination in older people from acute general medical wards: a systematic review of the psychometric properties of 23 assessment tools. J Geriatr Phys Ther. 2024;47(2):E109-E123. DOI: 10.1519/JPT.0000000000000401 / PubMed: 38194629
- Thorsted AB, Thygesen LC, Jezek AH, et al. The De Morton Mobility Index ( DEMMI ) in hospitalized geriatric patients is associated with risk of readmission, mortality, and discharge to a post-acute care facility: a nationwide register-based cohort study. Arch Gerontol Geriatr. 2024;120:105325. DOI: 10.1016/j.archger.2024.105325 / PubMed: 38237375
- de Morton NA, Harding KE, Taylor NF, Harrison G. Validity of the de Morton Mobility Index ( DEMMI ) for measuring the mobility of patients with hip fracture during rehabilitation. Disabil Rehabil. 2013;35(4):325-333. DOI: 10.3109/09638288.2012.705220 / PubMed: 22897700
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



