高齢の長期入院者の退院支援を PT・OT・ST がどう進めるか
高齢の長期入院者の退院支援は、精神症状だけを見ても進みません。本人の意向、病状、生活機能、介護ニーズ、家族状況、地域の受け皿を一緒に見て、はじめて現実的な退院支援になります。 PT ・ OT ・ ST にとって大切なのは、「退院できるか」を早く結論づけることではなく、退院に向けて何が整っていて、何が詰まりどころかを言葉にして、多職種で共有することです。
本記事は、制度の説明だけで終わらず、精神科で高齢の長期入院者を支援するときに、 PT ・ OT ・ ST が何を見て、会議で何を出し、地域へ何を渡すかに絞って整理します。制度の全体像を先に押さえたい方は 精神疾患に係る第 8 次医療計画の見直し| PT ・ OT ・ ST の地域連携 を先に読むと位置づけがつかみやすくなります。
なぜ高齢の長期入院者の退院支援が重要か
高齢の長期入院者の退院支援では、一般的な地域移行の考え方を前提にしつつ、介護ニーズへの対応が大きな論点になります。精神科の退院支援というと症状の安定に目が向きやすいですが、高齢者ではそれに加えて、移動、セルフケア、日中活動、睡眠、食事、服薬、見守り体制など、生活全体を見ないと退院後の支援がつながりません。
また、長期入院と高齢化が重なると、身体機能の低下や生活機能の縮小が起こりやすくなります。そのため、退院支援は「地域に空きがあるか」の話だけではなく、「今の状態でどこまで生活できるか」「どんな支援なら維持できるか」を具体化する作業でもあります。
制度の流れを現場実務に置き換えるとどうなるか
制度上の方向性を現場で使う言葉に置き換えると、ポイントは 4 つです。 1 つ目は、本人の意向を尊重することです。 2 つ目は、病状を十分に踏まえることです。 3 つ目は、一般的な地域移行の取り組みを前提にすることです。 4 つ目は、介護保険、障害福祉、精神科の入院外医療を組み合わせて支えることです。
つまり、 PT ・ OT ・ ST が担うべき役割は、評価結果を並べることではなく、「本人が何を望み、何ができて、何が不安定で、どんな支援なら生活が回るか」を多職種で使える情報に変えることです。スマホでは表を横スクロールできます。
| 制度の視点 | 現場での意味 | PT・OT・ST の役割 |
|---|---|---|
| 本人の意向を尊重する | 退院の形を一律に決めず、希望と現実の差を整理する必要があります。 | 本人が望む生活像と、いま可能な生活機能を言葉にします。 |
| 病状を十分に踏まえる | 精神症状の波や身体状態の変化を見ないと、退院後の破綻につながります。 | 症状の波、疲労、活動量、睡眠、食事の安定度を整理します。 |
| 地域移行を前提に考える | 病院内で完結せず、地域での支援のつなぎ方を先に考える必要があります。 | 地域側が使いやすい生活機能と支援のコツを短文化します。 |
| 介護ニーズへ対応する | 高齢者では介護保険サービスや施設サービスが受け皿になり得ます。 | 見守り量、介助量、家族負担、施設で必要な配慮を整理します。 |
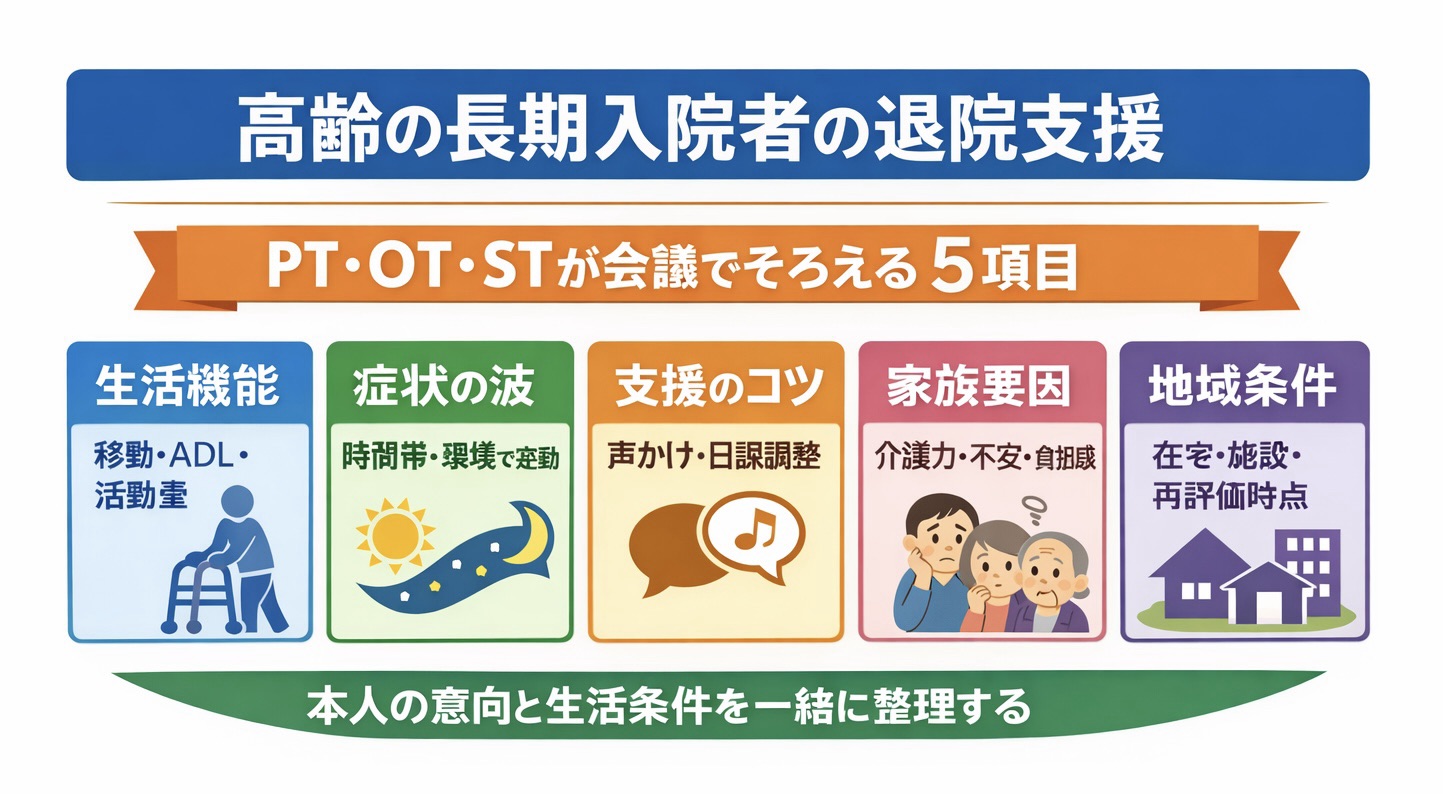
会議で PT・OT・ST がそろえたい 5 つの情報
高齢の長期入院者の退院支援で、 PT ・ OT ・ ST が価値を出しやすいのは退院支援会議です。ただし、情報が多すぎると結局使われません。おすすめは、生活機能、症状の波、支援のコツ、家族要因、地域側に渡す条件の 5 つに絞ることです。
会議では、「この人はまだ難しい」で終わらせないことが大切です。何が難しく、何なら可能で、どこに支援を足せば進むのかまで具体化すると、退院支援が一歩進みやすくなります。 BPSD を伴う症例では BPSD 評価の進め方 を合わせて見ると整理しやすくなります。
| 共有項目 | 見るポイント | 一言での伝え方 |
|---|---|---|
| 生活機能 | 移動、セルフケア、活動量、日中の過ごし方 | 病棟内では移動可でも、生活の組み立てに見守りが必要。 |
| 症状の波 | 時間帯、刺激量、環境変化で不安定になるか | 午前は安定、午後は疲労で注意が落ちやすい。 |
| 支援のコツ | 声かけ、環境調整、日課設定で安定する条件 | 予定を先に示すと混乱が減る。 |
| 家族要因 | 理解度、負担感、見守り力、受け入れ意向 | 家族の不安が強く、施設側との役割分担整理が必要。 |
| 地域条件 | 在宅か施設か、必要な介護量、再評価の時点 | 退院後 2 週で生活状況の再確認が必要。 |
入院中に身体機能低下をどう防ぐか
高齢の長期入院者では、精神症状の安定だけでは十分ではありません。入院が長くなるほど、活動量の低下、廃用、食事量の低下、睡眠覚醒リズムの崩れ、口腔機能の低下が重なりやすく、退院支援そのものを難しくします。
そのため、 PT ・ OT ・ ST の関わりは「リハを実施した」で終わらず、活動量を落とさない工夫、食事・栄養・口腔の情報共有、日課づくり、離床と過ごし方の安定化まで含めて考える方が実務に合います。退院支援会議でも、身体機能低下を防ぐ視点を共有しておくと、退院先の調整が現実的になります。
| 項目 | 確認したいこと | 会議での一言 |
|---|---|---|
| 活動量 | 日中の離床時間、歩行量、座位時間 | 日中活動が少なく、退院後の生活維持に不安がある。 |
| セルフケア | 更衣、整容、食事、排泄の自立度と場面差 | 声かけがあれば実施できるが、自発性が低い。 |
| 食事・栄養 | 食事量、食形態、体重変化、食事中の様子 | 食事量が不安定で、栄養面の見直しが必要。 |
| 口腔 | 口腔清潔、義歯管理、食後の口腔ケア状況 | 口腔ケアの定着が弱く、支援方法の統一が必要。 |
| 生活リズム | 睡眠、昼夜逆転、日課の維持 | 夜間覚醒が多く、日中活動の低下につながっている。 |
退院前に地域へ渡す情報
地域へ渡す情報は、長いほどよいわけではありません。高齢の長期入院者では、精神症状と生活機能と介護ニーズが混ざるため、特に「何が安定していて、何が崩れやすく、どんな支援が有効か」を短く整理して渡すことが重要です。
退院前には、症状の整理、生活機能、支援のコツ、家族支援、再評価時点の 5 つを短文化して渡すと、地域側で支援を始めやすくなります。心理・メンタル評価の全体像は 心理・メンタル評価ハブ にまとめています。
| 項目 | 最低限入れたい内容 | 避けたい書き方 |
|---|---|---|
| 症状の整理 | 不安定になりやすい場面、誘因、安定条件 | 「認知症あり」「不穏あり」だけで終える |
| 生活機能 | ADL 、活動量、睡眠、日課、外出可否 | 点数のみを並べる |
| 支援のコツ | 有効だった声かけ、環境調整、日課の工夫 | 「適宜対応」でまとめる |
| 家族支援 | 理解度、困りごと、連絡方法、介護負担 | 家族状況に触れない |
| 再評価 | 再評価の時期、担当、比較条件 | 見直し時点を書かない |
現場の詰まりどころ
高齢の長期入院者の退院支援では、病状が安定しても進まないことがあります。よくある詰まりは、本人の希望と家族の不安がずれる、介護ニーズの整理が遅い、身体機能低下が見落とされる、地域へ渡す情報が抽象的すぎる、の 4 つです。
大きな仕組みを変える前に、共有語、会議で出す 5 項目、身体機能低下のチェック、退院前の短文化テンプレをそろえる方が進みます。
| 詰まりどころ | 起こりやすい理由 | 最小の対策 |
|---|---|---|
| 希望と現実がずれる | 本人の意向と生活機能の整理が別々に扱われるためです。 | 希望と現状を同じ表に載せて会議で確認します。 |
| 介護ニーズの整理が遅い | 精神症状の安定が優先され、介護量の見立てが後回しになるためです。 | 見守り量と介助量を早めに共有します。 |
| 身体機能低下が見落とされる | 精神症状に注目が集まり、活動量や廃用の進行を追えていないためです。 | 活動量、食事、口腔、睡眠を固定で見ます。 |
| 地域へ渡す情報が抽象的すぎる | 尺度や印象だけでまとめてしまうためです。 | 支援のコツと再評価時点を必ず添えます。 |
30 日でそろえたい運用チェック
最初の 30 日でやるべきことは、退院先を急いで決めることではなく、退院支援の型をそろえることです。次の 5 項目がそろうと、会議と引き継ぎの再現性が上がります。
全部を一気に変えなくても大丈夫です。まず 1 病棟、 1 テンプレから始めると回しやすくなります。
| 確認項目 | 見るポイント | 実務メモ |
|---|---|---|
| 共有語 | 症状、生活機能、介護量の言い方がそろっているか | 曖昧語より観察語を優先します。 |
| 会議テンプレ | 5 項目で話せる書式があるか | 長文より箇条書きが実用的です。 |
| 身体機能チェック | 活動量、食事、口腔、睡眠を固定で見ているか | 週単位で確認すると変化が見えやすいです。 |
| 退院時短文化 | 地域へ渡す情報が短くまとまるか | 5 行前後を目安にします。 |
| 次回確認 | 退院後の再評価時点が決まっているか | 退院前に次回確認を固定します。 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
高齢の長期入院者の退院支援は PT ・ OT ・ ST に直接関係ありますか?
はい。精神症状だけでなく、生活機能、活動量、介護ニーズ、家族支援を整理する必要があるため、 PT ・ OT ・ ST が会議で果たせる役割は大きいです。
精神症状が安定していれば退院支援は進めやすいですか?
必ずしもそうではありません。高齢者では身体機能低下や介護ニーズが退院支援の詰まりどころになりやすく、精神症状の安定だけでは十分でないことがあります。
介護保険サービスを前提に考えてよいですか?
介護ニーズがある場合には在宅や施設サービスが受け皿になり得ますが、一律に利用するのではなく、本人の状態や希望に応じて考える必要があります。
退院前に何を最優先でそろえるべきですか?
生活機能、症状の波、支援のコツ、家族要因、再評価時点の 5 つです。点数だけでなく、生活へ翻訳された情報にすることが重要です。
身体機能低下の予防は退院支援と関係ありますか?
大いに関係します。活動量やセルフケアが落ちると退院後の選択肢が狭くなりやすいため、入院中から低下を防ぐ視点が必要です。
次の一手
制度の全体像を先に見直したい方は 精神疾患に係る第 8 次医療計画の見直し、会議で渡す情報の整理を先に見たい方は 精神科入退院支援加算、継続見直しの会議実務を確認したい方は 医療保護入院等診療料 2 を続けて読むと整理しやすくなります。
運用を整えても、教育体制や共有文化で詰まるときへ
退院支援の型を作ったうえで、職場環境の詰まりも点検したい場合は、面談準備チェックと職場評価シートを使うと整理しやすいです。
参考文献・一次情報
- 厚生労働省.精神疾患に係る第 8 次医療計画の見直しについて(報告).公式 PDF
- 厚生労働省.精神疾患に係る医療提供体制について(その 2).中医協資料 PDF
- 厚生労働省.中医協 総-1 7.10.24.中医協資料 PDF
- 厚生労働省.精神障害者の「地域移行」について.資料 PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



