遠隔心リハは「技術あり・制度未整備」を理解すると読みやすくなります
遠隔心リハは、機器承認や有効性データが進んでいる一方で、現時点では心大血管疾患リハビリテーション料としての遠隔実施ルールが整っていないテーマです。まずは「できること」と「まだ制度上むずかしいこと」を分けて考えると、現場の混乱を減らせます。
本記事では、遠隔心リハの是非を感覚的に語るのではなく、現行制度とどこがぶつかるのか、 PT ・ OT ・ ST が今から何を準備すると将来の導入に活きるのかに絞って整理します。
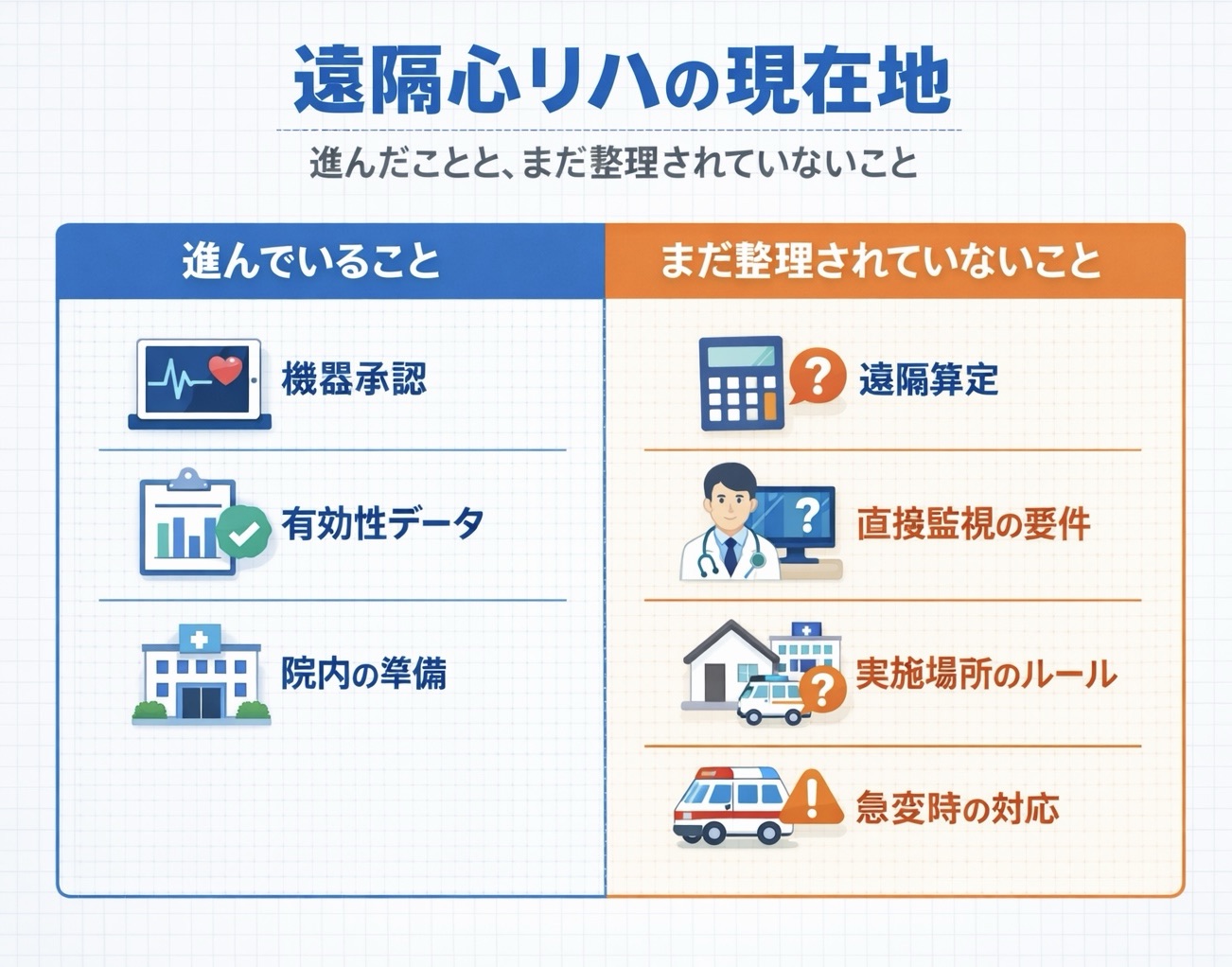
遠隔心リハは「技術あり・制度未整備」の段階です
結論からいうと、遠隔心リハは「まったく不可能」ではありません。実際には、遠隔実施を支援するプログラム医療機器が承認され、在宅での運動実施をモニタリングしながら支援する仕組みも具体化しています。
ただし、現場で本当に問題になるのは、技術があるかどうかではなく、現行の心大血管疾患リハビリテーション料の枠組みでどう扱うかです。いまは導入を急ぐより、制度上の前提を理解して「将来導入に備える準備」を進める段階と考えるほうが安全です。
スマホでは表を横スクロールしてご覧ください。
| 論点 | 現時点の整理 | 実務上の見方 |
|---|---|---|
| 技術開発 | 進んでいる | 機器・ソフト・心電図モニタリングの実装は具体化しています。 |
| 有効性データ | 一定の蓄積あり | 通院心リハとの比較で、運動耐容能の維持・改善を検討する材料があります。 |
| 院内準備 | 今から可能 | 対象選定、緊急時対応、説明文書、記録様式の整備は先に進められます。 |
| 心大血管リハ料としての遠隔算定 | 未整備 | 現行要件とのズレが大きく、安易に「算定できる」とは言えません。 |
| 完全在宅への置き換え | 慎重 | 安全管理と即時対応体制をどう担保するかが先に問われます。 |
なぜ 2026 改定で遠隔心リハの評価は付かなかったのか
いちばん大きい理由は、心大血管疾患リハビリテーション料がもともと「安全管理が強く求められる場」で設計されているためです。心電図や血圧、症状変化、緊急時対応を前提にした運用が基本にあり、単にビデオ通話ができれば代替できる構造ではありません。
そのため、遠隔支援の機器が承認されても、診療報酬として新しい評価を付けるには、対象患者、監視体制、ケアギバーの関与、異常時対応、記録責任などを制度文言として整理する必要があります。現場感としては「機器がある」ことと「算定ルールがある」ことは別物だと理解しておくのが大切です。
今の心大血管疾患リハ料と遠隔実施がぶつかるポイント
現行の心大血管疾患リハビリテーション料では、専任医師の指導管理の下で、医師が直接監視するか、同一建物内で常時連絡・即時対応できる体制が求められます。さらに、専用の機能訓練室や必要装置など、場としての要件も明確です。
つまり、遠隔心リハを考えるときに最初にぶつかるのは「運動処方」ではなく、「どこで・誰が・どう監視し、異常時に何分でどう対応するか」です。ここを曖昧にしたまま導入の話だけ進めると、制度面でも安全面でも止まりやすくなります。
スマホでは表を横スクロールしてご覧ください。
| 項目 | 現行制度の前提 | 遠隔実施で詰まりやすい点 |
|---|---|---|
| 監視体制 | 医師の直接監視、または同一建物内での常時連絡・即時対応 | 在宅患者に対して「同一建物内」の考え方をどう扱うかが曖昧です。 |
| 場所 | 専用の機能訓練室を前提 | 患者自宅をリハ実施場所としてどう位置づけるかが未整理です。 |
| 安全管理 | 必要装置や即時対応体制を整備 | 急変時に家族・同居者・救急搬送との連携をどう組むかが課題です。 |
| 対象患者 | 心大血管疾患リハの適応患者 | 低リスク患者から始めるのか、除外基準をどう定めるのかが必要です。 |
| 記録責任 | 計画・実施・反応を診療録に記録 | 在宅側データを誰が確認し、どこに残すかを決める必要があります。 |
PT・OT・ST が今から準備したい 5 つの項目
遠隔心リハの制度化を待つだけでは、実際に動き始めたときに院内が回りません。いま必要なのは、算定可否の議論より前に、「もし始めるなら最低限これが要る」という土台を作っておくことです。
特に PT は運動処方とモニタリング、 OT は生活行為への落とし込み、 ST は呼吸・嚥下やセルフモニタリング支援の観点で関わりやすく、多職種で役割分担を先に決めておくと将来の制度化に対応しやすくなります。
1.対象患者の線引きを決める
最初から全員を候補にしないことが重要です。症状が不安定な患者や急変リスクが高い患者ではなく、病状が比較的安定し、自己管理や家族支援が見込める患者から考える方が現実的です。
2.異常時対応の流れを先に作る
胸痛、息切れ増悪、不整脈感、血圧変動、機器トラブルが起きたときに、患者本人・家族・療法士・医師がどう動くかを決めておかないと、遠隔実施は止まります。観察項目だけでなく、連絡先、連絡順、運動中止基準までセットで決めるのがコツです。
3.記録様式を「比較しやすい形」で整える
遠隔では、データが取れることより「比較できること」が大事です。運動時間、負荷、心拍、症状、 Borg 、回復までの時間を同じ順で記録し、介入の前後比較がしやすいフォーマットに寄せると運用が安定します。
4.患者教育とセルフモニタリングを強化する
通院心リハよりも、自宅で患者自身が気づく力が重要になります。体重、浮腫、息切れ、疲労感、運動後の回復、受診が必要なサインを、患者が言語化できる状態にしておくと安全性が上がります。
5.多職種と役割分担を揃える
遠隔心リハは、療法士だけで完結しません。循環器医、看護師、臨床工学技士、地域連携、場合によっては訪問看護まで含めて、「誰が監視し、誰が説明し、誰が異常時に拾うか」を決めておくと、導入可否の判断がしやすくなります。
心不全再入院予防継続管理料との違い
ここは混同しやすいポイントです。心不全再入院予防継続管理料は、再入院予防のための継続管理や退院後支援の設計が中心であり、心大血管疾患リハビリテーション料そのものとは役割が違います。
制度を整理するときは、「運動療法をどう実施・監視するか」と「再入院予防のためにどう継続管理するか」を分けて考えると見通しが良くなります。心不全再入院予防継続管理料の要件や流れは、心不全再入院予防継続管理料の記事で別に整理しています。
| 比較項目 | 遠隔心リハ | 心不全再入院予防継続管理料 |
|---|---|---|
| 主目的 | 運動療法の継続とモニタリング | 退院後の再入院予防と継続支援 |
| 中心になる論点 | 監視体制、安全管理、運動負荷 | 指導、連携、自己管理、再診・受診行動 |
| 制度上の位置づけ | 心大血管リハ料との整合が論点 | 管理料としての要件整理が中心 |
| PT・OT・ST の役割 | 運動・活動・症状反応の把握と支援 | 再入院予防につながる教育・記録・共有の実装 |
現場の詰まりどころ
遠隔心リハの話題は、どうしても「新しい」「便利そう」に寄りやすいですが、実際に詰まるのは地味な運用です。患者選定、同意、異常時連絡、データ確認、家族の関与、記録先の統一が揃わないと、制度が整っても現場では回りません。
先に派手な導入議論をするより、小さく「誰なら候補になるか」「中止基準をどう伝えるか」「遠隔で拾った情報をどこに残すか」を決めるほうが、将来の制度対応に直結します。
| 詰まりどころ | 起きやすい理由 | 対策 |
|---|---|---|
| 対象患者が広すぎる | 安全側の除外基準が決まっていない | 初期は低リスク群から始め、除外基準を文章化します。 |
| 急変時の動きが曖昧 | 誰に何分以内で連絡するか未決定 | 連絡順、救急要請基準、運動中止基準を一覧にします。 |
| 記録が散らばる | 機器ログと診療録が別管理 | 診療録へ転記する最小項目を固定します。 |
| 患者教育が不足する | セルフモニタリング前提が共有されていない | 体重、浮腫、息切れ、 Borg 、受診目安を事前に練習します。 |
| 家族の協力が得られない | ケアギバーの役割が見えていない | 付き添いが必要なケースを事前に線引きします。 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
遠隔心リハは今すぐ算定できますか?
少なくとも、現行の心大血管疾患リハビリテーション料は、医師の直接監視や同一建物内での即時対応体制などを前提にしており、遠隔実施を前提にした規定は整理されていません。現時点では「遠隔心リハを一般化して算定できる」とは言いにくい状況です。
機器が承認されていれば、すぐ臨床で広く使えますか?
機器承認と診療報酬上の位置づけは別です。承認は技術面の前進ですが、保険診療としてどう実施・算定するかは別途制度整理が必要です。
オンライン診療の仕組みで代用できますか?
診察や指導の一部と、心大血管疾患リハビリテーション料としての運動療法の扱いは分けて考える必要があります。オンライン診療があることと、遠隔心リハがそのまま算定できることは同義ではありません。
PT・OT・ST は今の段階で何を整えるべきですか?
対象患者の線引き、異常時対応、記録様式、患者教育、多職種連携の 5 つです。制度が動いたときに最短で対応できるのは、この土台が先に揃っている施設です。
通院心リハの代わりとして考えてよいですか?
現時点では「完全な代替」として単純に置き換えるより、対象患者を絞り、支援の一部をどう補完するかという視点の方が安全です。特に急変リスクや家族支援の有無は慎重に見たいポイントです。
次の一手
遠隔心リハは、今すぐ算定可否だけで判断するより、「制度が動いたときに院内で回るか」を先に整えるテーマです。まずは、再入院予防の運用と評価の最小セットを押さえておくと、遠隔の話が出たときにも迷いにくくなります。
参考文献
- 厚生労働省.中央社会保険医療協議会 総会資料 個別事項について(その 20).情報通信機器を用いた心大血管疾患リハビリテーション.https://www.mhlw.go.jp/content/10808000/001620460.pdf
- 厚生労働省.2025 年 12 月 24 日 中央社会保険医療協議会 総会 第 638 回 議事録.https://www.mhlw.go.jp/stf/newpage_69389.html
- 厚生労働省.特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて.令和 8 年 3 月 5 日.https://www.mhlw.go.jp/content/12400000/001668503.pdf
- PMDA.2025 年度承認品目一覧(改良医療機器(臨床あり)).リモハブ CR U.https://www.pmda.go.jp/files/000279141.pdf
- PMDA.プログラム医療機器の製造販売承認品目一覧.https://www.pmda.go.jp/files/000278749.xlsx
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下