- 深部腱反射のやり方と判定は「脱力・打鍵・左右差」で決まります
- 深部腱反射の記録シートを先に用意する
- 共通手順:体位・脱力・打鍵の基本
- 上肢 DTR: Biceps / BR(腕橈骨)/ Triceps
- 早見表:上肢 DTR の体位・打鍵ポイント(髄節つき)
- 下肢 DTR: KJ(膝蓋腱)/ AJ(アキレス腱)
- 早見表:下肢 DTR の体位・打鍵ポイント(髄節つき)
- 判定( 0〜4+ )と左右差・誘発条件の扱い
- 所見から次に何をみるか(早見表)
- 出ない / 出すぎる時のトラブルシューティング
- 記録テンプレと SOAP(略記の統一)
- 禁忌・注意(安全第一)
- 現場の詰まりどころ(よくあるつまずきポイント)
- よくある質問
- 次の一手(関連:反射検査を体系で固める)
- 参考文献
- 著者情報
深部腱反射のやり方と判定は「脱力・打鍵・左右差」で決まります
深部腱反射( DTR )は、上肢・下肢の反射弓を短時間で整理しやすい基本検査です。本記事では、 Biceps / BR / Triceps / KJ / AJ の標準手順、 0〜4+ 判定、左右差の読み方、記録の残し方までを 1 ページでまとめます。
ここで答えるのは「どこを叩くか」「何を正常とみるか」「どう記録するか」です。反射生理の総論や病的反射の詳しい読み分けではなく、ベッドサイドで迷いにくい実施手順と運用に絞って整理します。
評価の型は、個人の努力だけで身につくとは限りません。教育体制がない、相談相手がいない、教材に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
PT キャリアガイドを見る深部腱反射の記録シートを先に用意する
実施手順を覚えても、記録欄が狭いと左右差や関連所見が残しにくくなります。今回の記録シートは、 DTR の採点、 JM(増強操作)、 Clonus 、 Babinski 、要点メモまで 1 枚で整理しやすい形に整えています。
プレビューを開く
共通手順:体位・脱力・打鍵の基本
もっとも重要なのは脱力位の確保です。被検側肢は検者が支え、腱のテンションは軽く張る程度にとどめます。打鍵器は腱に対しておよそ 45 °で当て、「強く叩く」よりも「軽快に弾ませる」イメージで 1 回打鍵します。
反応が乏しいときは、連打する前に体位・支持・腱の位置を作り直します。痛み、不安、寒冷、術後直後などの条件は反応を変えやすいため、検査条件として記録に残すと次回比較が安定します。
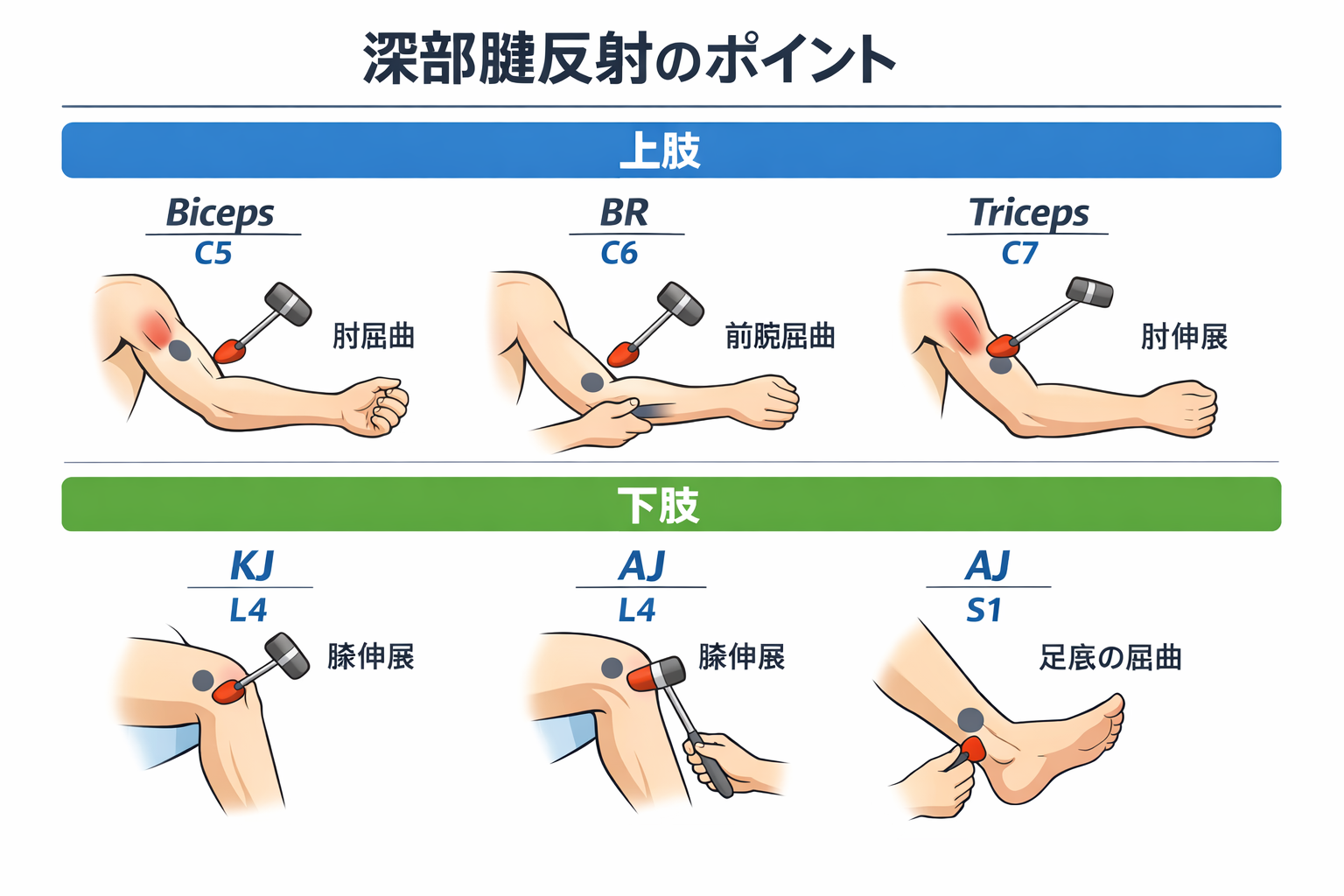
上肢 DTR: Biceps / BR(腕橈骨)/ Triceps
Biceps:坐位で肘を軽度屈曲し、前腕を回外位で支持します。上腕二頭筋腱を触診して腱直上を軽快に打鍵し、肘屈曲を確認します。
BR(腕橈骨):坐位で前腕中間位とし、橈骨遠位 1 / 3 付近を軽く打鍵します。期待反応は肘屈曲と軽い前腕回外です。
Triceps:肩外転 90 °前後・肘屈曲位で上腕を支持し、肘頭上の腱を打鍵します。期待反応は肘伸展です。
図版で位置関係を先に確認してから実技に入ると、ランドマークの触診と打鍵点のズレが減りやすくなります。特に新人のうちは、打鍵の強さよりも「腱を触れて位置を合わせる」ことを優先すると安定します。
早見表:上肢 DTR の体位・打鍵ポイント(髄節つき)
スマホでは表を横スクロールできます。
| 反射 | 代表髄節 | 体位 / 固定 | ランドマーク / 打鍵 | 期待反応 | コツ / 注意 |
|---|---|---|---|---|---|
| Biceps | C5–C6 | 坐位。肘軽度屈曲・前腕回外 | 上腕二頭筋腱を触診し、腱直上を軽快に打鍵 | 肘屈曲 | 肩の力みを外し、腱テンションを張りすぎない |
| BR | C5–C6 | 坐位。前腕中間位 | 橈骨遠位 1 / 3 付近を軽打 | 肘屈曲 + 前腕回外 | 上肢全体を跳ねさせない |
| Triceps | C7–C8 | 肩外転 90 °前後・肘屈曲位 | 肘頭上の腱を打鍵 | 肘伸展 | 上腕支持で脱力を保つ |
下肢 DTR: KJ(膝蓋腱)/ AJ(アキレス腱)
KJ(膝蓋腱反射):端座位で下腿を遊脚させ、膝蓋腱中央を軽快に打鍵します。期待反応は膝伸展です。仰臥位なら膝を軽度屈曲して下腿を支持し、同様に膝蓋腱を打鍵します。
AJ(アキレス腱反射):腹臥位または短坐位で足部を軽く背屈保持し、アキレス腱を打鍵します。期待反応は足関節底屈です。
下肢では、 KJ は下腿が遊脚になっているか、 AJ は足部が軽く背屈できているかで反応の見え方が変わります。位置は合っていても支持が不安定だと所見がぶれやすいため、体位の再現性を優先します。
早見表:下肢 DTR の体位・打鍵ポイント(髄節つき)
スマホでは表を横スクロールできます。
| 反射 | 代表髄節 | 体位 / 固定 | ランドマーク / 打鍵 | 期待反応 | コツ / 注意 |
|---|---|---|---|---|---|
| KJ | L2–L4(主に L4 ) | 端座位(遊脚)/仰臥位(膝軽度屈曲) | 膝蓋腱中央を軽快に打鍵 | 膝伸展 | 下腿を遊脚させて脱力を確保する |
| AJ | S1–S2(主に S1 ) | 腹臥位または短坐位。足部を軽く背屈保持 | アキレス腱を打鍵 | 足関節底屈 | 足趾把持を抑え、毎回同条件でみる |
判定( 0〜4+ )と左右差・誘発条件の扱い
スコアリングの基本は、 0=消失、 1+=減弱、 2+=正常、 3+=亢進、 4+=著明亢進( Clonus )です。ただし、数値だけで決めず、左右差、再現性、誘発条件の有無をセットでみます。
たとえば KJ が通常条件では 1+ でも、 JM で 2+ に上がるなら、「 KJ 1+ / 4 → 2+ / 4( JM + )」のように通常条件から順に書くと、次回比較しやすくなります。
所見から次に何をみるか(早見表)
スマホでは表を横スクロールできます。
| 所見 | まず確認すること | 次にみる項目 | 記録例 |
|---|---|---|---|
| 低下 / 消失 | 体位、脱力、腱の位置、疼痛 | 筋力、筋萎縮、感覚、末梢神経・神経根レベル | AJ 0 / 4、再定位でも変化なし |
| 亢進 / Clonus | 左右差、痙縮、疼痛、不安、寒冷 | 病的反射、筋緊張、歩行・バランス所見 | KJ 3+ / 4、 AJ 4+ / 4( Clonus 3 beat ) |
| 左右差が大きい | 肢位差、支持差、打鍵点のズレ | 同髄節の筋力・感覚・病的反射 | Triceps R 1+ / L 3+ |
| JM でのみ増強 | 通常条件の反応を先に記録したか | 増強操作の再現性、次回も同条件で比較できるか | KJ 1+ → 2+( JM + ) |
出ない / 出すぎる時のトラブルシューティング
| 状況 | よくある原因 | その場の対処 | 記録のコツ |
|---|---|---|---|
| 出ない | 脱力不足/腱テンション過多/打鍵点のズレ | 体位を作り直す → 腱を触診し直す → 1 回打鍵。必要時のみ JM を追加 | 通常条件と誘発条件を分けて書く |
| 出すぎる | 疼痛・恐怖による力み/支持位置不良/痙縮 | 説明を短く追加 → 呼気に合わせて軽打 → 支持位置を調整 | 疼痛・不安・寒冷など条件を併記する |
| 左右差が大きい | 肢位差/ランドマーク差/強度差 | 左右で同じ順序・肢位・打鍵点に統一して再測定 | 「何段階差か」を明記する |
通常条件で反応が乏しい場面だけを切り出して確認したい場合は、Jendrassik 操作の手順 を別記事で整理しておくと、 JM の使いどころがぶれにくくなります。
記録テンプレと SOAP(略記の統一)
略語凡例: Biceps / BR(腕橈骨)/ Triceps / KJ(膝蓋腱)/ AJ(アキレス腱)、 JM=増強操作、 Clonus=クローヌス。
記録例: Biceps 2+ / 4、 BR 2+ / 4、 Triceps R 1+ / L 2+、 KJ R 1+ → 2+( JM + )、 AJ 2+ / 4、 Clonus −。病的反射: Babinski − / −。
SOAP 例: S)検査への不安あり。 O) DTR 所見、左右差、 JM の有無、疼痛・筋緊張を併記。 A)下肢 DTR に軽度亢進傾向あり。歩行時の伸展優位パターンと整合。 P)転倒リスクと痙縮を継続評価し、 1 週間後に同条件で再評価する。
禁忌・注意(安全第一)
術後直後の部位、強い疼痛、皮膚損傷、深部静脈血栓症( DVT )が疑われる肢では、打鍵や把持で状態を悪化させないよう慎重に判断します。抗凝固療法中は皮下出血にも配慮し、転倒・転落のリスクがない体位を確保してから検査します。
高齢者や骨粗鬆症患者では、不用意な強打や極端な関節位置を避けます。意識障害や認知機能低下がある場合は、短時間で要点を絞り、過度な刺激を避けることが大切です。
現場の詰まりどころ(よくあるつまずきポイント)
新人のつまずきは、打鍵そのものよりも体位と脱力づくりに集中しきれていないことが多いです。端座位で足が床についてしまう、上腕を持ち上げすぎて肩に力が入る、検者が腱を押さえ込みすぎる、といった条件ズレが反応のブレにつながります。
もう 1 つは、スコアだけを追って「なぜその反応になったか」を残せていない点です。左右差、痛み、不安、寒冷、 JM の有無まで残すと、次回比較がかなり楽になります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
深部腱反射の手順は新人にはどう教える?
まず「体位と脱力づくり → ランドマークの触診 → 1 回打鍵 → 判定と記録」の 4 ステップで教えると整理しやすくなります。最初は KJ と Biceps など 2〜3 種類に絞り、毎回同じ順番で反復する方が定着しやすいです。
左右差が 1 段階あるときは、すぐ異常と考えていいですか?
左右差は重要な手がかりですが、 1 回の結果だけで断定しない方が安全です。まずは肢位、脱力、打鍵点、疼痛、不安、寒冷などの条件差を除き、そのうえで筋力・感覚・病的反射・歩行所見と組み合わせて解釈します。
JM はいつ使えばいいですか?
通常条件で反応が乏しく、体位と打鍵点を整えても評価しにくいときに使います。最初から増強操作に頼るのではなく、通常条件を先に確認し、その後に JM でどこまで変化するかを追加でみると記録が整理しやすくなります。
患者さんにはどう説明すると受け入れられやすいですか?
「神経の反射がうまく働いているかを、軽くトントンして確かめる検査です。痛みは最小限で、すぐ終わります」と短く伝えると受け入れられやすくなります。不安が強い場合は、先に反対側や正常側で見本を示すと脱力が作りやすくなります。
次の一手(関連:反射検査を体系で固める)
参考文献
- Rodriguez-Beato FY, De Jesus O. Physiology, Deep Tendon Reflexes. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2026 Jan-. PubMed
- Zimmerman B, Hubbard JB. Deep Tendon Reflexes. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2026 Jan-. PubMed
- Walker HK. Deep Tendon Reflexes. In: Walker HK, Hall WD, Hurst JW, editors. Clinical Methods: The History, Physical, and Laboratory Examinations. 3rd ed. Boston: Butterworths; 1990. PubMed
- Ertuglu LA, Karacan I, Yilmaz G, Türker KS. Standardization of the Jendrassik maneuver in Achilles tendon tap reflex. Clin Neurophysiol Pract. 2017;3:1-5. DOI
- Passmore SR, Bruno PA. Anatomically remote muscle contraction facilitates patellar tendon reflex reinforcement while mental activity does not: a within-participants experimental trial. Chiropr Man Therap. 2012;20(1):29. DOI
最終更新:2026-03-27
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下