離床プロトコルとは
離床プロトコルとは、ベッドアップ、端座位、立位、足踏み、歩行へと段階的に進めるための共通ルールです。目的は「早く動かすこと」ではなく、呼吸・循環・意識・症状を確認しながら、安全に離床レベルを上げることです。
特に急性期や回復期では、患者の状態が日ごとに変わります。そのため、離床前の確認、中止基準、次へ進む条件、病棟共有の型をそろえることで、リハビリ職だけでなく看護師・医師とも判断を共有しやすくなります。
離床前に確認する項目
離床前は、バイタルサインだけで判断せず、意識、呼吸、循環、疼痛、デバイス、医師指示を合わせて確認します。数値が許容範囲でも、冷汗、顔色不良、強い不安、呼吸苦がある場合は、段階を下げるか実施を見送ります。
逆に、数値だけを見て過度に消極的になると、活動量低下や廃用を進める可能性があります。重要なのは、患者背景と当日の変化を見ながら「どの段階までなら安全に試せるか」を決めることです。
| 確認項目 | 見るポイント | 判断の例 |
|---|---|---|
| 意識 | 覚醒、指示理解、反応性 | 指示が入りにくい場合は端座位までに留める |
| 呼吸 | SpO2、呼吸苦、呼吸数、酸素条件 | 酸素条件変更直後は慎重に進める |
| 循環 | 血圧、脈拍、冷汗、顔色 | 症候性低血圧があれば中断を考える |
| 疼痛 | 創部痛、胸部不快感、動作時痛 | 強い痛みで動作が崩れる場合は調整する |
| デバイス | 点滴、酸素、ドレーン、尿道カテーテル | ライン牽引リスクを確認してから動く |
離床開始基準は「数値」と「症状」で見る
離床開始の判断では、血圧、心拍数、SpO2 などの数値に加えて、表情、呼吸苦、冷汗、めまい、疲労感を確認します。施設で定めた基準や医師指示がある場合は、それを優先します。
臨床では「基準値内だから必ず歩行」ではなく、「今日は端座位まで」「立位保持まで」「歩行は短距離で反応を見る」など、段階を調整する視点が重要です。
| 領域 | 確認すること | 進め方の考え方 |
|---|---|---|
| 呼吸 | SpO2、呼吸苦、酸素流量 | 低下傾向があれば段階を下げる |
| 循環 | 血圧、心拍数、冷汗 | 症状を伴う変動は中止を考える |
| 意識 | 覚醒、指示理解 | 安全指示が入る範囲で実施する |
| 運動 | 座位保持、立位保持、ふらつき | 介助量が増える場合は無理に進めない |
離床中止基準
離床中止基準は、数値だけでなく症状と回復時間を合わせて判断します。SpO2 低下、血圧低下、著明な頻脈・徐脈、呼吸苦、冷汗、めまい、胸部不快感、膝折れなどがあれば、いったん中断して座位または臥位へ戻します。
中止した場合は「どの段階で」「何が起きて」「どのくらいで回復したか」を記録します。この記録があると、次回の離床レベルや看護師への申し送りが具体的になります。
| 観察項目 | 中止・中断を考える所見 | 次に行うこと |
|---|---|---|
| 呼吸 | 呼吸苦増悪、SpO2 低下、呼吸数増加 | 安静、酸素条件確認、医師・看護師へ共有 |
| 循環 | 血圧低下、著明な頻脈・徐脈、冷汗 | 臥位または座位へ戻し、回復を確認 |
| 意識 | 反応低下、強い眠気、指示理解困難 | 離床を中止し、状態変化を共有 |
| 症状 | めまい、胸部不快感、悪心、強い疲労 | 症状の消失と再発の有無を確認 |
| 運動 | 膝折れ、ふらつき増悪、立位保持困難 | 介助量を見直し、次回段階を下げる |
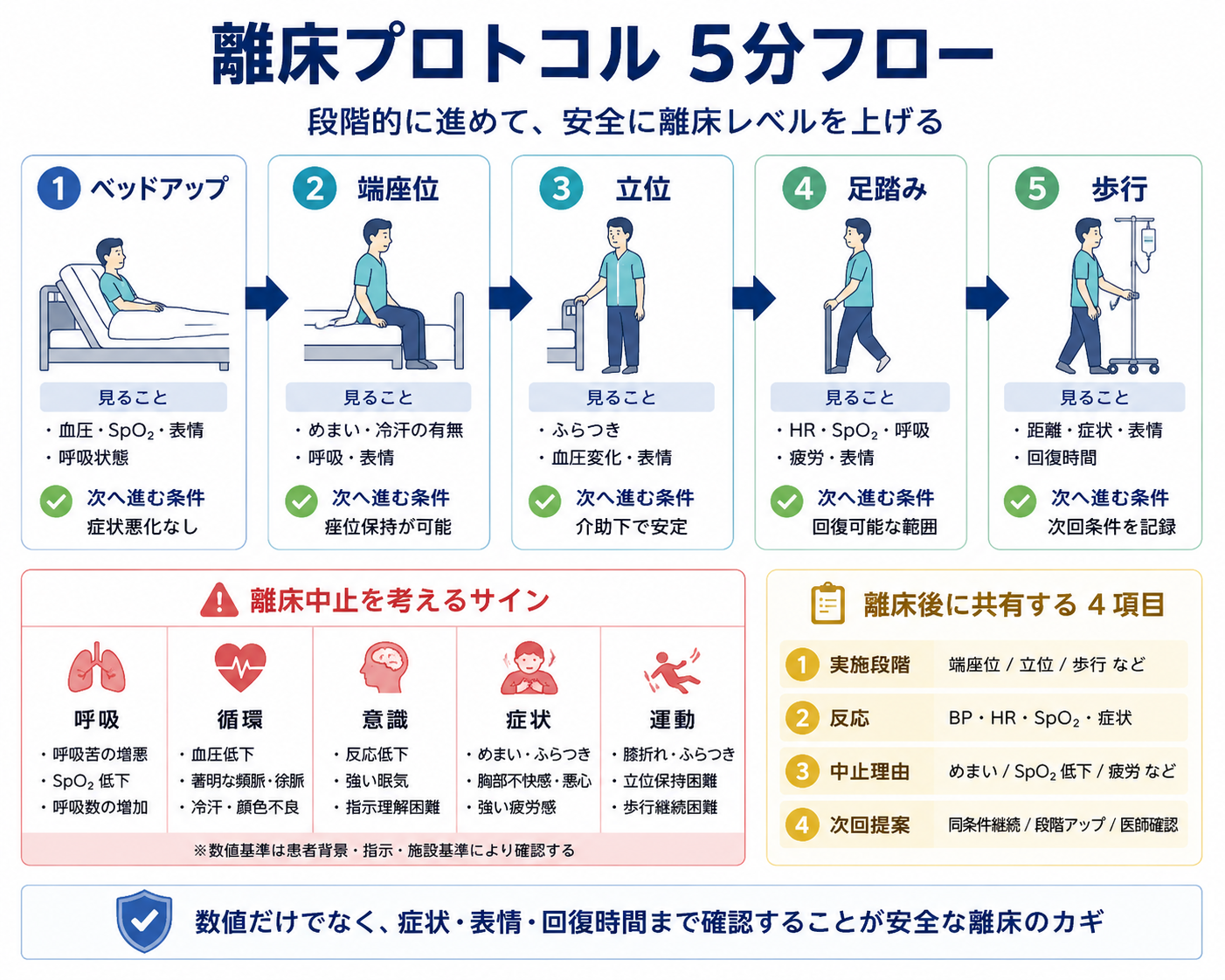
離床プロトコル 5 分フロー
離床は、ベッドアップから歩行までを一気に進めるのではなく、各段階で反応を確認しながら進めます。特に初回や状態変化後は、端座位、立位、足踏みの反応を見るだけでも十分な評価になります。
下の図版は、病棟で共有しやすい 5 分フローとして整理したものです。数値だけでなく、症状、表情、回復時間まで確認することで、次回の離床レベルを決めやすくなります。
現場の詰まりどころ
離床プロトコルでよく詰まるのは、「基準がないこと」よりも「基準が共有されていないこと」です。同じ患者でも、担当者によって端座位まで、立位まで、歩行までと判断が変わると、病棟全体で安全な活動量を積み上げにくくなります。
もう一つの詰まりどころは、記録が「歩行実施」「端座位実施」だけで終わることです。実施段階だけでなく、バイタル変化、症状、中止理由、次回提案まで残すと、次の担当者が判断しやすくなります。
| よくある失敗 | 起こる問題 | 対策 |
|---|---|---|
| とりあえず歩く | 中止判断が遅れる | 端座位・立位で反応を見る |
| 数値だけで判断 | 症状変化を見落とす | 顔色・冷汗・呼吸苦も確認する |
| 記録が短い | 次回条件が分からない | 中止理由と次回提案を書く |
臨床判断に迷う場面が増えている方へ
離床や安全管理は、職場の教育体制・記録文化・人員配置でも迷いやすさが変わります。今の働き方を整理したい場合は、キャリア全体の見直しも選択肢になります。
病棟共有で使う記録の型
離床後の記録は、実施内容だけでなく「次にどうするか」まで書くと実務で使いやすくなります。特に中止や段階ダウンをした場合は、理由と回復の経過を残すことが重要です。
記録の型は、実施段階、反応、中止理由、次回提案の 4 つで整理すると簡潔です。リハビリ記録だけでなく、看護師への申し送りにも使いやすくなります。
| 項目 | 記録する内容 | 記録例 |
|---|---|---|
| 実施段階 | 端座位、立位、足踏み、歩行など | 端座位 3 分、立位保持まで実施 |
| 反応 | BP、HR、SpO2、症状 | 立位でめまいあり、座位で軽快 |
| 中止理由 | 呼吸苦、血圧低下、疲労、ふらつき | 歩行前にふらつき増悪し中止 |
| 次回提案 | 同条件継続、段階アップ、医師確認 | 次回は立位保持まで、歩行は再評価後 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
SpO2 が下がったらすぐ中止ですか?
SpO2 低下が持続する、呼吸苦が強くなる、顔色不良や冷汗を伴う場合は中止または段階を下げます。一時的な低下でも、回復に時間がかかる場合は次回条件を見直します。
血圧が低い患者は離床しない方がよいですか?
血圧の数値だけで判断せず、めまい、冷汗、意識変化、立位保持の可否を合わせて確認します。症候性の低血圧がある場合は、端座位までに留める、弾性ストッキングや腹帯の使用を検討する、医師へ確認するなど段階的に対応します。
初回離床はどこまで進めるべきですか?
初回は、端座位や立位保持で反応を見るだけでも十分です。歩行距離を伸ばすことより、呼吸・循環・症状の変化を確認し、次回の安全な開始レベルを決めることが重要です。
ICU と一般病棟で同じプロトコルを使えますか?
考え方は共通しますが、ICU では人工呼吸器、鎮静、昇圧薬、ライン類などの影響が大きいため、より慎重な多職種判断が必要です。施設の ICU リハビリ基準や医師指示を優先してください。
次の一手
離床プロトコルを安全に運用するには、呼吸・循環・活動量の評価と合わせて考えることが重要です。まずは 評価ハブ で関連評価の全体像を確認し、次に起立性低血圧や呼吸評価の記事へつなげると、病棟での判断が整理しやすくなります。
今後は、酸素療法中のリハビリ、ICU-AW、転倒ハイリスク患者の対応プロトコルを追加すると、「安全管理プロトコル」クラスターとして強化できます。
参考文献
- 日本集中治療医学会. 重症患者リハビリテーション診療ガイドライン 2023. 日集中医誌. 2023;30(Suppl 2):S905-S930. PDF
- Mindsガイドラインライブラリ. 日本版重症患者リハビリテーション診療ガイドライン 2023. Minds掲載ページ
- 日本集中治療医学会. 集中治療における早期リハビリテーション:根拠に基づくエキスパートコンセンサス. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



