姿勢アライメント評価は「形」ではなく動作の前提条件を見る評価です
姿勢アライメント評価は、頭頸部・体幹・骨盤・下肢の位置関係を確認し、座位保持、立ち上がり、歩行、上肢操作などに影響する要因を整理する評価です。単に「猫背」「傾いている」と表現するのではなく、どの肢位で、どの部位に、どの方向の偏位があり、次に何を確認するかまで記録することが重要です。
この記事では、背臥位・座位・立位で見るポイント、部位別の観察項目、記録例、よくある失敗を整理します。A4 の記録シートも用意しているため、初回評価や再評価、申し送りの場面でそのまま使いやすい形にしています。
評価の全体像から確認したい方へ
姿勢評価は単独で完結させず、ROM、筋力、疼痛、動作分析へつなげると臨床判断が整理しやすくなります。
姿勢アライメント評価 記録シート PDF
姿勢評価では、観察した所見を「条件」「部位」「左右差」「動作への影響」「次に見る評価」までそろえて残すと、再評価やチーム共有がしやすくなります。以下の PDF は、背臥位・座位・立位の所見を 1 枚で整理できる記録シートです。
初回評価で詳細に書き込むだけでなく、再評価時に「前回と比べて骨盤後傾が軽減した」「立位の右荷重が増えた」など、変化を比較する目的でも使えます。
PDFプレビューを開く
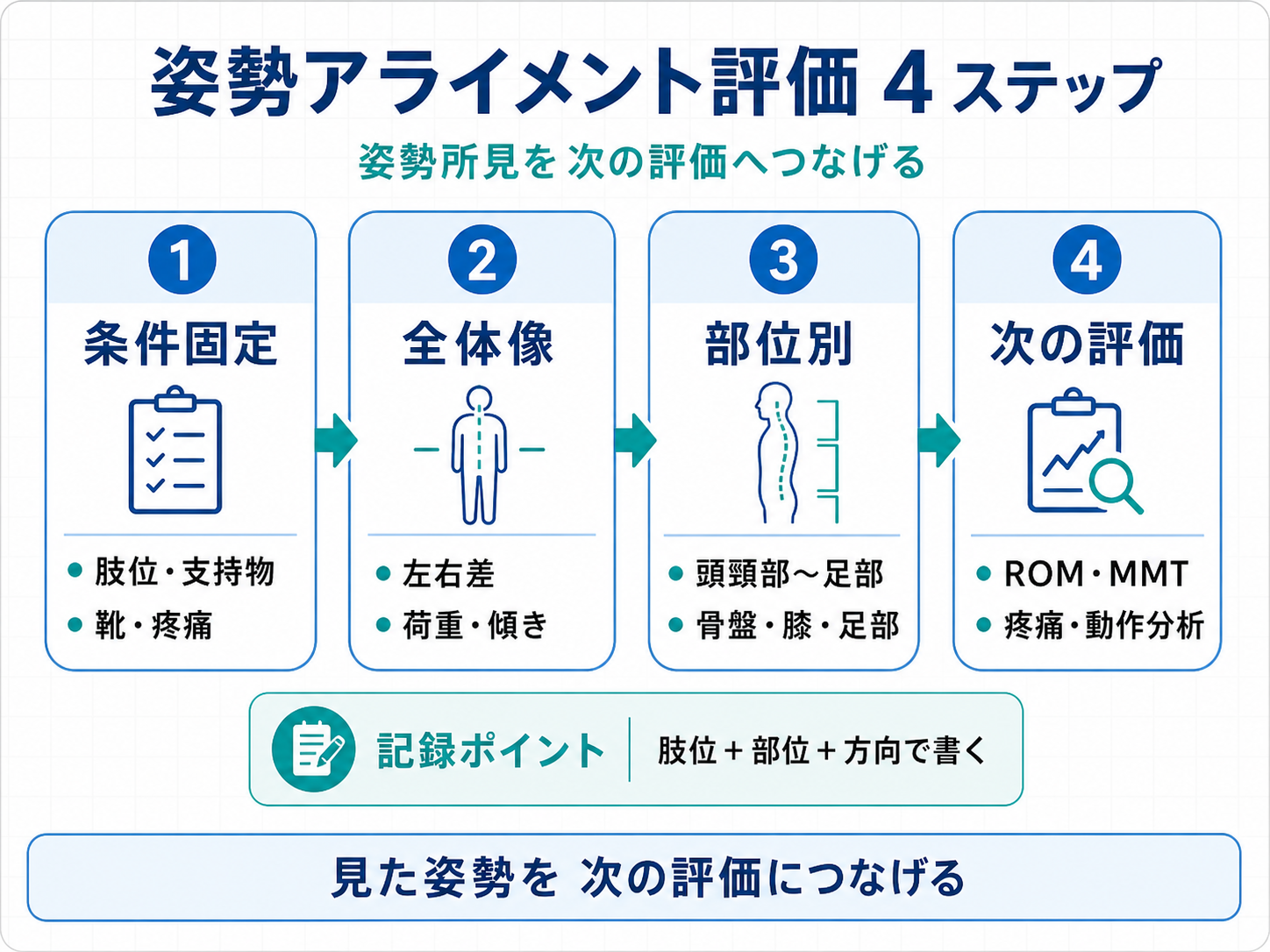
姿勢評価の基本フロー|条件固定から次の評価まで
姿勢アライメント評価は、最初から細かい部位だけを見ると所見が散らばります。まず評価条件をそろえ、全体像を見てから部位別に確認し、最後に ROM、筋力、疼痛、バランス、動作分析へつなげる流れが実用的です。
特に座面の高さ、靴の有無、支持物の使用、疲労、疼痛は姿勢に影響します。同じ患者でも、ベッド端座位、車椅子座位、立位、歩行前では見える所見が変わるため、「どの条件で見た姿勢か」を必ず記録します。
| ステップ | 見ること | 記録のポイント | 次につなぐ評価 |
|---|---|---|---|
| 1. 条件固定 | 肢位、支持物、靴、座面、疼痛、疲労 | 評価条件を具体的に残す | 再評価時の比較条件 |
| 2. 全体像 | 左右差、前後偏位、荷重偏位、支持面への依存 | 最初に目立つ所見を 1〜2 個に絞る | 座位保持、立位保持、歩行前評価 |
| 3. 部位別 | 頭頸部、肩甲帯、体幹、骨盤、膝、足部 | 部位名+方向+左右差で書く | ROM、MMT、疼痛評価 |
| 4. 動作への影響 | 立ち上がり、歩行、上肢操作、食事姿勢 | 姿勢所見が何に影響しているかを残す | 動作分析、ADL 評価 |
| 5. 次回確認 | 仮説、再評価項目、介入後の変化 | 原因を断定せず確認項目を残す | 介入計画、再評価 |
座位・立位・背臥位で見るポイント
姿勢評価では、背臥位、座位、立位を分けて観察します。背臥位では非荷重下の左右差や拘縮の影響、座位では骨盤・体幹・上肢操作への影響、立位では荷重左右差や歩行前のアライメントを確認しやすくなります。
同じ骨盤後傾でも、背臥位では目立たず座位で強く出る場合、座面条件や体幹保持、ハムストリングス短縮、股関節可動域などを追加で確認する必要があります。肢位ごとに所見を分けることで、姿勢の原因を早く決めつけるミスを減らせます。
| 肢位 | 主に見るポイント | 所見の例 | 臨床でつなぐ視点 |
|---|---|---|---|
| 背臥位 | 頭頸部の回旋、肩甲帯の高さ、骨盤の傾き、下肢の向き | 右股関節外旋位、骨盤右回旋傾向、頭部左回旋位 | 拘縮、筋緊張、疼痛、ベッド上姿勢の影響を確認する |
| 座位 | 骨盤後傾、体幹側屈、頭部前方位、上肢支持への依存 | 端座位で骨盤後傾、体幹右側屈、左上肢支持あり | 食事、整容、更衣、上肢操作、座位保持時間へつなげる |
| 立位 | 荷重左右差、骨盤側方偏位、膝屈曲、足部回内外 | 立位で右荷重優位、左膝軽度屈曲、左足部回内傾向 | 立ち上がり、歩行、方向転換、転倒リスクへつなげる |
部位別の観察ポイント|頭頸部・肩甲帯・骨盤・膝・足部
部位別に見るときは、頭頸部から足部まで順番を固定します。順番を固定すると、見る人による抜け漏れが減り、記録の形式もそろいやすくなります。特に肩甲帯、骨盤、膝、足部は、動作分析や歩行観察へつながりやすい部位です。
姿勢所見を書くときは、骨性ランドマークを基準にすると、曖昧な表現を減らせます。たとえば「骨盤がずれている」ではなく、「右 ASIS が左に比べて低位」「座位で骨盤後傾位」など、部位と方向をそろえるとチームで共有しやすくなります。
| 部位 | 見る方向 | 記録例 | 次に確認したいこと |
|---|---|---|---|
| 頭頸部 | 前方位、回旋、側屈 | 座位で頭部前方位、軽度右回旋あり | 頸部 ROM、視線、嚥下・食事姿勢、疼痛 |
| 肩甲帯 | 挙上、下制、外転、左右差 | 右肩甲帯挙上、左肩甲骨外転傾向 | 上肢挙上、リーチ、筋緊張、疼痛 |
| 体幹 | 前傾、後傾、側屈、回旋 | 端座位で体幹右側屈、前方リーチで増強 | 座位バランス、体幹筋活動、脊柱可動性 |
| 骨盤 | 前傾、後傾、側方傾斜、回旋 | 座位で骨盤後傾、右側方傾斜あり | 股関節 ROM、ハムストリングス短縮、座面条件 |
| 膝 | 屈曲位、過伸展、内外反 | 立位で左膝軽度屈曲位、荷重時に増強 | 膝伸展 ROM、疼痛、荷重時痛、大腿四頭筋機能 |
| 足部 | 回内、回外、接地、荷重位置 | 立位で左足部回内、内側荷重優位 | 足関節 ROM、靴、装具、歩行時の足部動態 |
姿勢所見から次に見る評価を決める
姿勢アライメント評価で重要なのは、所見を見つけることだけではありません。その所見が、可動域制限、筋力低下、疼痛、感覚障害、座面条件、靴・装具、疲労などのどれと関係していそうかを整理し、次に確認する評価を決めることです。
ただし、姿勢所見だけで原因を断定しないことが大切です。骨盤後傾を見たら「腹筋が弱い」と決めるのではなく、股関節可動域、ハムストリングス短縮、座面の高さ、疼痛、疲労、上肢支持の有無などを組み合わせて確認します。
| 姿勢所見 | すぐ決めつけないこと | 次に確認する評価 | 動作へのつなぎ方 |
|---|---|---|---|
| 骨盤後傾 | 体幹筋力低下だけで判断しない | 股関節屈曲 ROM、ハムストリングス短縮、座面条件 | 端座位、立ち上がり、リーチ動作を確認する |
| 体幹側屈 | 側腹筋低下だけで判断しない | 骨盤傾斜、疼痛、脊柱可動性、支持面 | 座位保持、移乗、方向転換時の崩れを確認する |
| 膝屈曲位 | 大腿四頭筋筋力低下だけで判断しない | 膝伸展 ROM、疼痛、ハムストリングス短縮、荷重時痛 | 立位保持、歩行立脚期、階段昇降を確認する |
| 足部回内 | 扁平足だけで判断しない | 下腿アライメント、足関節 ROM、靴、装具、荷重位置 | 歩行時の足部接地、膝・股関節の連鎖を確認する |
現場の詰まりどころ|姿勢所見だけで原因を決めつけない
姿勢評価でよくある失敗は、見た目の所見をそのまま原因として記録してしまうことです。たとえば「姿勢が悪い」「体幹筋力低下」「骨盤がゆがむ」だけでは、次に何を評価し、どの動作に影響しているのかが伝わりにくくなります。
記録では、原因を断定する前に、観察した事実と確認予定を分けます。「端座位で骨盤後傾位。股関節屈曲 ROM、座面高、ハムストリングス短縮との関連を次回確認」のように書くと、評価の続きが明確になります。
| よくある記録 | 問題点 | 修正例 |
|---|---|---|
| 姿勢不良あり | どの肢位で、どこが、どう崩れているか不明 | 端座位で骨盤後傾、体幹軽度右側屈あり |
| 体幹筋力低下により傾く | 原因を早く決めつけている | 端座位で体幹右側屈あり。骨盤傾斜、疼痛、支持面条件との関連を確認 |
| 立位バランス不良 | 姿勢所見とバランス所見が混在している | 静的立位で右荷重優位。左下肢荷重量低下と歩行立脚期への影響を確認 |
姿勢評価で見つけた所見は、次に見る評価と記録例までセットにすると、チーム内で共有しやすくなります。評価が属人的になりやすい職場では、記録シートや共通表現を使って見方をそろえることが重要です。
評価や記録の学び方に迷う方へ
新人教育や記録文化が整っていない環境では、評価の視点が属人的になりやすいことがあります。今の職場で学びにくさを感じる場合は、教育体制やキャリアの整理も並行して考えると判断しやすくなります。
姿勢アライメント評価の記録例
姿勢評価の記録は、「肢位」「条件」「部位」「方向」「左右差」「動作への影響」「次に見る評価」を入れると実用的です。長く書く必要はありませんが、後から読んだ人が同じ場面をイメージできる程度の具体性が必要です。
特に再評価では、前回との比較が重要です。「骨盤後傾あり」だけでなく、「前回より骨盤後傾軽減」「左荷重量が増加」「上肢支持なしで 30 秒保持可能」など、変化を残すと介入効果を説明しやすくなります。
| 場面 | 記録例 | 次に見ること |
|---|---|---|
| 背臥位 | 背臥位で頭部軽度左回旋、右股関節外旋位。下肢位置修正時に右股関節前面痛の訴えあり。 | 股関節 ROM、疼痛部位、寝返り時の下肢操作 |
| 端座位 | 端座位で骨盤後傾、体幹右側屈あり。左上肢支持で座位保持は安定するが、前方リーチで右側屈が増強。 | 座位バランス、体幹可動性、上肢操作時の姿勢変化 |
| 立位 | 静的立位で右荷重優位、左膝軽度屈曲位。左下肢荷重時に不安定感あり、歩行開始時に左立脚時間短縮。 | 下肢荷重量、膝伸展 ROM、歩行立脚期、疼痛 |
| 再評価 | 端座位で骨盤後傾は前回より軽減。上肢支持なしで 30 秒保持可能。前方リーチ時の体幹右側屈は残存。 | リーチ距離、体幹側屈の制御、ADL 場面での座位保持 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
姿勢評価は背臥位・座位・立位のすべてで行うべきですか?
すべてを毎回詳しく行う必要はありません。ただし、初回評価や原因が整理しにくい場合は、背臥位・座位・立位を分けて見ると所見が整理しやすくなります。背臥位では非荷重下の左右差、座位では骨盤・体幹、立位では荷重偏位や歩行前の条件を確認しやすいです。
「姿勢不良」と記録してもよいですか?
単独では避けた方がよい表現です。「姿勢不良」だけでは、どの部位がどの方向へ偏位しているのか、どの動作に影響しているのかが伝わりません。「端座位で骨盤後傾、体幹右側屈あり」のように、肢位・部位・方向を入れて記録します。
姿勢アライメントの左右差を見つけたら、すぐ介入してよいですか?
左右差を見つけた直後に原因を断定するのは避けます。ROM、疼痛、筋力、筋緊張、感覚、座面条件、靴・装具などを確認し、動作への影響を見たうえで介入を選びます。姿勢所見は、介入を決めるための入口と考えると安全です。
写真を使った姿勢評価は必要ですか?
必須ではありませんが、経時変化を比較したい場合やチームで所見を共有したい場合には有用です。ただし、撮影条件、カメラ位置、距離、服装、同意、個人情報管理をそろえないと比較が難しくなります。通常の臨床では、まず観察条件と記録表現を統一することが優先です。
座位姿勢はどの ADL と結びつけるとよいですか?
食事、整容、更衣、トイレ動作、車椅子座位、上肢リーチと結びつけると実用的です。たとえば、骨盤後傾と体幹側屈がある場合は、食事中の疲労、上肢操作時の崩れ、長時間座位の痛みなどを確認すると、姿勢評価が ADL につながります。
次の一手
姿勢アライメント評価は、単独で終わらせず、評価クラスターの中で使うと臨床判断が整理しやすくなります。まずは評価の全体像を確認し、そのうえで姿勢所見を動作分析や ROM 評価へつなげてください。
- 評価全体の流れを確認する:評価ハブ
- 姿勢から動作へつなげる:動作分析の進め方
- 関節可動域へつなげる:ROM 評価の進め方
参考文献
- World Health Organization. International Classification of Functioning, Disability and Health (ICF). WHO.
- Kimura Y, Kusumoto Y, Hayashi H, Kyuji N, Nasu A, Gima H. Reliability and construct validity of the Japanese version of the Posture and Postural Ability Scale in individuals with cerebral palsy. Physical Therapy Research. 2024;27(2):92-99. doi:10.1298/ptr.E10287.
- Saad KR, Colombo AS, Ribeiro AP, João SMA. Reliability of photogrammetry in the evaluation of the postural aspects of individuals with structural scoliosis. Journal of Bodywork and Movement Therapies. 2012;16(2):210-216. doi:10.1016/j.jbmt.2011.03.005.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下


