周径から体積(容積)を推定する方法:区間固定でブレない浮腫モニタリング(結論)
浮腫・腫脹の評価は、周径の「点」だけでは解釈が割れやすいです。周径を複数点で取得し、体積(容積)として追うと、増減の説明と共有が一気にしやすくなります。結論はシンプルで、区間長と条件を固定して反復することです。
計算式は裏方です。臨床で効くのは、同じランドマーク・同じ区間・同じ測定条件で回す運用設計です。ここが揃うと、体積差( ΔV )が「意味のある差」になります。
体積推定が効く場面(周径だけだと迷うとき)
体積推定は、点の周径だけでは判断が難しい場面で有効です。たとえば介入前後の比較、左右差の共有、局所変化と全体変化の切り分けで、共通言語として機能します。
- 全体として増えた/減ったを 1 つの数値で示したい
- 測定点が複数あり、どこを主指標にするか迷う
- リンパ浮腫や術後腫脹で、左右差を定量化したい
現場の詰まりどころ(先にここを整える)
体積推定が続かない主因は「計算の難しさ」ではなく、毎回の測定条件が揃わないことです。まずは比較可能性を担保してください。
切頭円錐法(体積推定)の考え方:数式より「同じ区間」
四肢をいくつかの区間に分け、各区間を切頭円錐として体積を合算します。必要なのは、区間長( h )と両端の周径( C1 / C2 )です。式そのものより、同じ条件で測り続けることが再現性の鍵です。
- 周径から半径への換算:
r = C / ( 2π ) - 区間体積:
V = ( πh / 3 ) × ( r1² + r2² + r1×r2 )
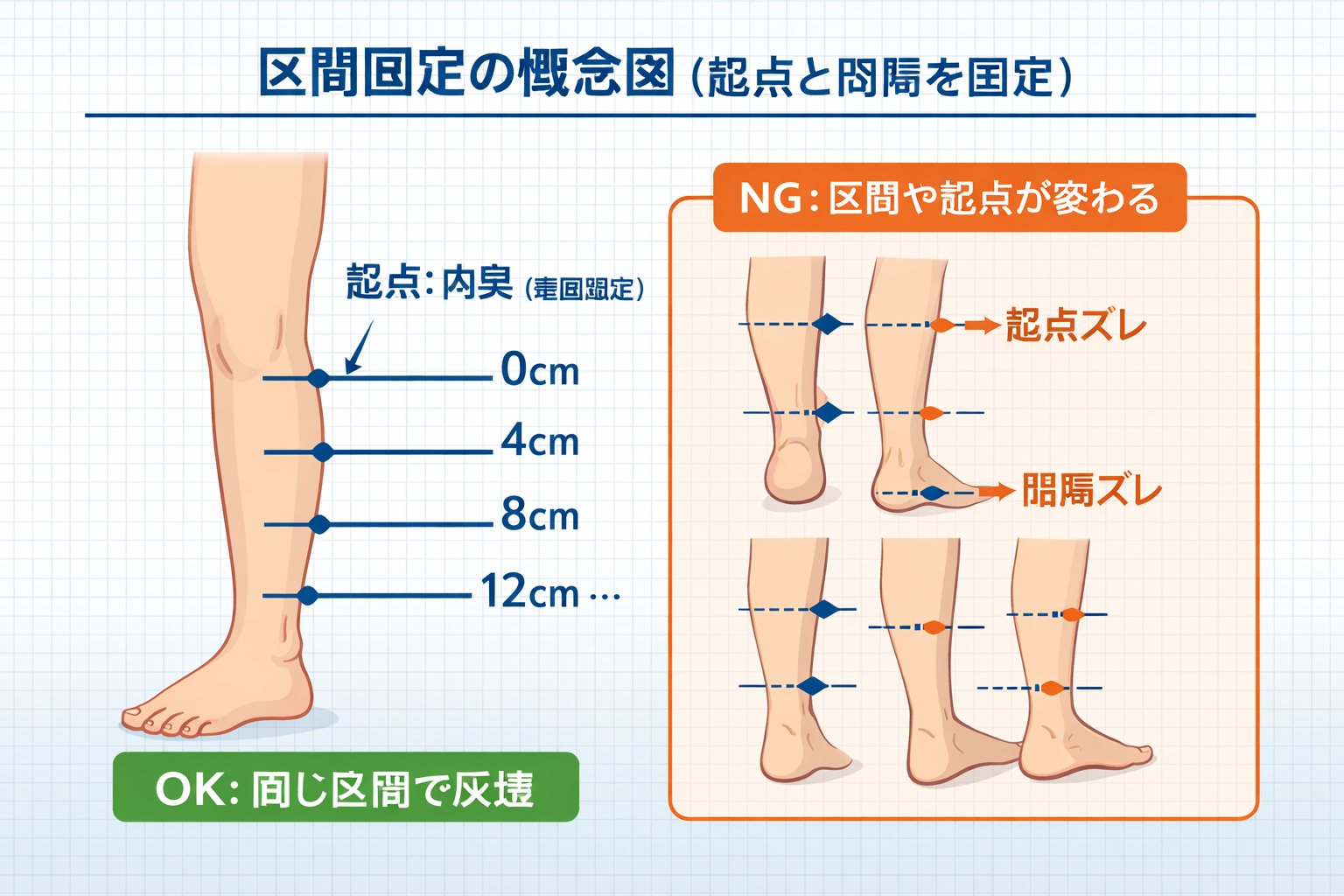
区間長(測る間隔)は何 cm がよいか(結論:まず 4 cm )
導入時は 4 cm 間隔を基本にすると局所変化を拾いやすく、判定の納得感が高まります。業務負荷が高い場合は 8 cm へ簡略化し、継続性を優先します。重要なのは、選んだ間隔を固定することです。
| 区間長 | メリット | 注意点 | 向く場面 |
|---|---|---|---|
| 4 cm | 局所変化を拾いやすい/標準として使われやすい | 測定点が増え、時間がかかる | 導入期、悪化/改善の判定が重要な時期 |
| 8 cm | 時間短縮しつつ、全体の増減を追いやすい | 局所の腫脹中心を取りこぼす可能性 | 外来で反復、在宅で継続、マンパワーが限られる場面 |
| 12 cm | 最短で運用できる | 変化に鈍感になりやすい(局所変化の見落とし) | 粗く全体の方向だけ見たいとき |
測定の準備:ランドマークと条件を先に固定する
体積推定は、周径測定のブレをそのまま引き継ぎます。時間帯・体位・安静条件・圧迫条件を固定し、測定の土台をそろえることが重要です。
| 項目 | 固定の目安 | 理由 |
|---|---|---|
| 時間帯 | 同じ時間帯(例:午前の介入前) | 日内変動(活動量・重力)で体積が動く |
| 体位 | 仰臥位/座位などを固定 | 静水圧の違いで末梢水分量が変わる |
| 安静 | 測定前に 5〜10 分の安静 | 直前活動の一時的影響を減らす |
| 圧迫条件 | 着衣・包帯の有無/外した場合は時間を記録 | 外した直後の値変動を解釈しやすくする |
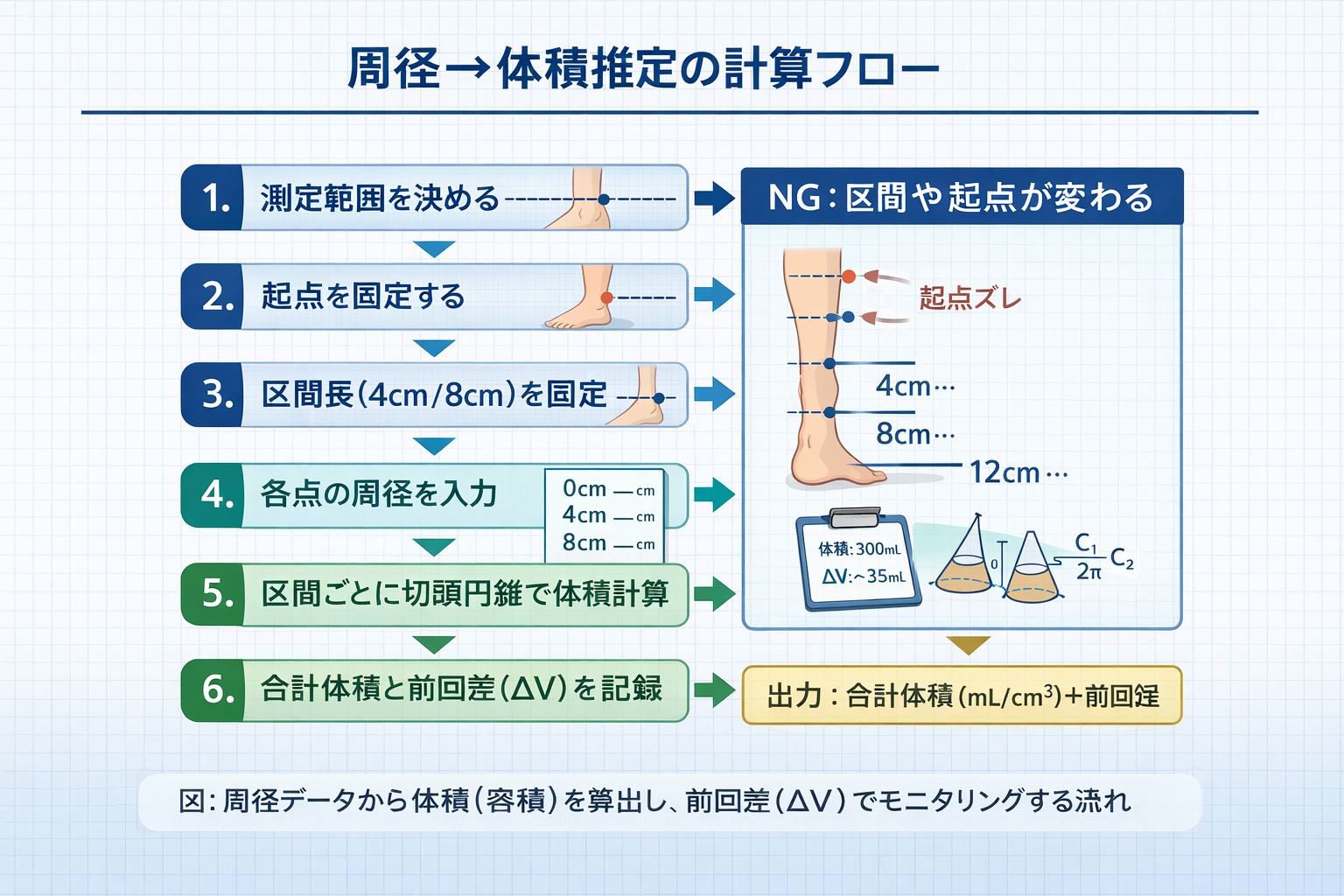
手順:体積推定を運用できる 6 ステップ
- 測定範囲を決める(例:足関節〜膝下、手関節〜肘)。
- 起点のランドマークを決める(例:内果、橈骨茎状突起)。
- 区間長( 4 cm / 8 cm )を決め、固定する。
- 起点から区間長ごとにマーキングし、各点で周径を測る。
- 各区間を切頭円錐として計算し、合計体積を出す。
- 次回も同条件で測り、体積差( ΔV )を評価する。
記録テンプレ(そのまま使える表)
周径の列と合計体積を同時に残すと、説明と引き継ぎが安定します。運用上は、主指標を「合計体積+前回差」に置くと継続しやすくなります。
| 日付 | 時間帯 | 体位 | 区間長 | 起点(ランドマーク) | 周径( cm ) | 合計体積( mL / cm³ ) | 所見メモ(圧痕・熱感・疼痛・圧迫) |
|---|---|---|---|---|---|---|---|
| ____/__/__ | 午前・午後 | 仰臥位・座位 | 4 cm / 8 cm | 例:内果 | 例: 0 cm=____.__ / 4 cm=____.__ / 8 cm=____.__ … | ____ | 例:圧痕 2+/包帯あり(外して 30 分後) |
| ____/__/__ | 午前・午後 | 仰臥位・座位 | 4 cm / 8 cm | (同上) | (同上) | ____ | 例:熱感なし/疼痛 NRS 2/離床後 |
よくある失敗と対策(OK / NG 早見)
| NG | 起きやすい問題 | OK(対策) |
|---|---|---|
| 区間長( 4 cm / 8 cm )が毎回違う | 同じ土俵で比較できない | 初回で固定し、変更日は明記する |
| 起点(ランドマーク)が曖昧 | 全点がズレ、差が誤差化する | 骨指標で固定し、必要時は図で共有する |
| テープの張力がバラバラ | 小差が積み上がり差を誇張する | 食い込みを避け、再測定ルールを持つ |
| 時間帯・体位が揃っていない | 改善/悪化を誤解する | 同条件を優先し、揃わない日は条件記録する |
| 腫脹中心を外している | 体積差が鈍く見える | 中心を起点化し、必要なら周辺区間を追加する |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 体積推定は毎回計算しないと意味がないですか?
A. 毎回でなくても問題ありません。先に「同じ区間・同じ条件で周径を取る」運用を安定させ、介入前後や週 1 回など必要頻度で体積計算を入れると、負担を増やさず有用性を高められます。
Q2. 4 cm と 8 cm はどう選べばよいですか?
A. 導入は 4 cm が無難です。継続負荷が高いなら 8 cm に簡略化し、固定して運用する方が有効です。変更時は変更日を記録し、以後は同一条件で比較してください。
Q3. テープ法と機器法はどちらがよいですか?
A. 機器法は再現性で有利な場面がありますが、導入コストがあります。テープ法でも区間・張力・条件を標準化すれば臨床フォローとして十分機能します。まずはテープ法の運用標準化が実用的です。
Q4. 体積が増えた時に最初に確認することは?
A. まず測定条件の差(時間帯、離床直後、圧迫解除直後など)を確認します。次に熱感・疼痛・圧痕性などの所見を合わせて解釈します。条件一致で増加が続く場合、介入量・圧迫・活動量の再調整を検討します。
次の一手
- 運用を整える:評価ハブで評価設計の全体像を確認する(全体像)
- 共有の型を作る:浮腫評価の実装フローを確認する(すぐ実装)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に『続ける/変える』の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- Lennihan R Jr, Mackereth M. Calculating volume changes in a swollen extremity from surface measurements. Am J Surg. 1973;126(5):649-652. doi:10.1016/S0002-9610(73)80014-5. DOI
- Sharkey AR, King SW, Kuo RY, et al. Measuring Limb Volume: Accuracy and Reliability of Tape Measurement Versus Perometer Measurement. Lymphat Res Biol. 2018;16(2):182-186. doi:10.1089/lrb.2017.0039. DOI
- Jönsson C, et al. Circumferential Measurements to Calculate Lower Limb Volume in Persons with Lymphedema: What Segment Length Is to Be Recommended? Lymphat Res Biol. 2023. doi:10.1089/lrb.2022.0032. DOI
- Tidhar D, Armer JM, Deutscher D, et al. Measurement Issues in Anthropometric Measures of Limb Volume Change in Persons at Risk for and Living with Lymphedema: A Reliability Study. J Pers Med. 2015;5(4):341-353. doi:10.3390/jpm5040341. DOI
- Hidding JT, Viehoff PB, Beurskens CHG, et al. Measurement Properties of Instruments for Measuring of Lymphedema: Systematic Review. Phys Ther. 2016;96(12):1965-1981. doi:10.2522/ptj.20150412. DOI
著者情報
rehabilikun(理学療法士)

rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下