- AVPU スケールは「 30 秒で意識レベルを分類し、次の行動を決める一次評価」です
- AVPU を使う場面は「一次評価」と「経時変化の確認」に絞ると迷いません
- 判定手順は「観察 → 声かけ →(必要時のみ)痛み刺激 → 最良反応」を固定します
- A と V の境界は「呼名が必要なら原則 V」でそろえるとブレが減ります
- 痛み刺激の目的は「反応確認」です:短時間・最小限・標準化が基本です
- AVPU で異常( V / P / U )なら、次は「詳細評価+原因評価」へ進みます
- 記録のコツは「 AVPU だけで終わらせず、反応の中身を 1 行残す」ことです
- AVPU のフロー記録シートを使うと、判定と共有がそろいます
- 小児・挿管・失語・難聴では「声への反応」だけで決めません
- 現場の詰まりどころ:評価者差と「刺激の暴走」を防ぎます
- よくある質問( FAQ )
- 次の一手
- 参考文献
- 著者情報
AVPU スケールは「 30 秒で意識レベルを分類し、次の行動を決める一次評価」です
AVPU は、意識レベルを A( Alert )/ V( Voice )/ P( Pain )/ U( Unresponsive )の 4 段階で素早く分類するスケールです。結論として、このページで押さえるべきは判定順序、A と V の境界、痛み刺激のそろえ方、記録の 1 行テンプレの 4 点です。
このページで答えること:AVPU の実務的な使い方と記録の型。このページで答えないこと:JCS / GCS の詳細配点や総論の深掘りです。異常があれば詳細評価へつなぐ前提で、一次評価に必要な最小セットに絞って整理します。
AVPU を使う場面は「一次評価」と「経時変化の確認」に絞ると迷いません
AVPU が最も活きるのは、急変対応やトリアージなど「その場で次の手を決める」一次評価です。4 段階なので、観察 → 刺激 → 記録までが速く、処置前後や 5 分ごとの再評価にも向きます。
一方で、重症度の細かな比較や神経学的な長期観察には情報量が足りません。AVPU は入口として使い、異常があれば JCS / GCS などの詳細評価へつなぐ、という役割分担で使うと安全です。
判定手順は「観察 → 声かけ →(必要時のみ)痛み刺激 → 最良反応」を固定します
AVPU は、最良反応( best response )を 1 つだけ記録します。重要なのは、毎回同じ順番で刺激し、同条件で比較できる形にすることです。手順がずれると、変化なのか評価のブレなのか判断しにくくなります。
特に、いきなり痛み刺激に進む運用はブレの原因になりやすいです。まずは観察、次に呼名と簡単な指示、それでも不十分なときだけ刺激、という順番を固定しておくと申し送りもしやすくなります。
| 順番 | やること | ポイント | 記録の型(例) |
|---|---|---|---|
| 1 | 観察(見た目の覚醒) | 自発開眼、追視、会話の自然さをみる | A(会話明瞭) |
| 2 | 声かけ(呼名+簡単指示) | 「名前を呼ぶ」「握って」「開眼して」などで確認する | V(呼名で開眼、指示で握手) |
| 3 | 痛み刺激(必要時のみ) | 短時間・最小限・再現しやすい方法に固定する | P(爪床圧迫で逃避) |
| 4 | 最良反応で 1 つだけ決定 | A / V / P / U のどれか 1 つに絞る | AVPU:V |
A と V の境界は「呼名が必要なら原則 V」でそろえるとブレが減ります
AVPU で最も迷いやすいのが A( Alert )と V( Voice )の境界です。実務でブレを減らすコツは、呼名や声かけが“必要”なら原則 Vとそろえることです。安全側に寄せた方が、経時変化を読み取りやすくなります。
会話が成立し、見当識も保てているなら A に寄せて構いません。ただし迷うときは A を甘くせず、補足 1 行(例:呼名で開眼)を添える方が、引き継ぎの精度は上がります。
痛み刺激の目的は「反応確認」です:短時間・最小限・標準化が基本です
痛み刺激は、声かけで無反応のときに限り、必要最小限で行います。目的は「反応を確認して分類する」ことであり、強い刺激で無理に覚醒させることではありません。皮膚損傷や不要な侵襲を避け、短時間・再現性・安全性を優先します。
施設ごとの SOP がある場合はそれを優先し、部位・時間・順番を評価者間でそろえるのが実務的です。刺激条件がそろっていれば、次回の再評価や申し送りで「本当に変化したのか」を読みやすくなります。
| 観点 | OK(推奨) | NG(起きがち) | 記録ポイント |
|---|---|---|---|
| 部位 | 外傷部位を避け、評価者間で再現しやすい部位に固定する | 毎回部位が違う/関節痛を誘発する部位を押す | 例:爪床圧迫(右手第 2 指) |
| 時間 | 短時間(数秒)で反応確認し、深追いしない | 長時間刺激し続ける | 例:2–3 秒で反応確認 |
| 強さ | 必要最小限で一定に近づける | 弱すぎて U を誤判定/強すぎて侵襲が増える | 「刺激条件」を毎回そろえる |
| 順番 | 観察 → 声かけ → 刺激の段階を崩さない | いきなり痛み刺激/評価者ごとに順番が変わる | 段階を短文で残す |
AVPU で異常( V / P / U )なら、次は「詳細評価+原因評価」へ進みます
AVPU は「分類」なので、異常があれば次の行動を決めます。実務では、危ない原因を先に除外しつつ、意識スケールで詳細化して共有する流れが基本です。低酸素、低血糖、けいれん、ショック、薬剤などを同時に疑う視点が欠かせません。
評価がブレないようにするコツは、同じ刺激条件で再評価できる情報を残すことです。AVPU の文字だけで終わらせず、刺激条件と反応の中身を 1 行添えると、次の判断につながります。
図:AVPU は「入口」→ 異常なら詳細評価へつなぐ
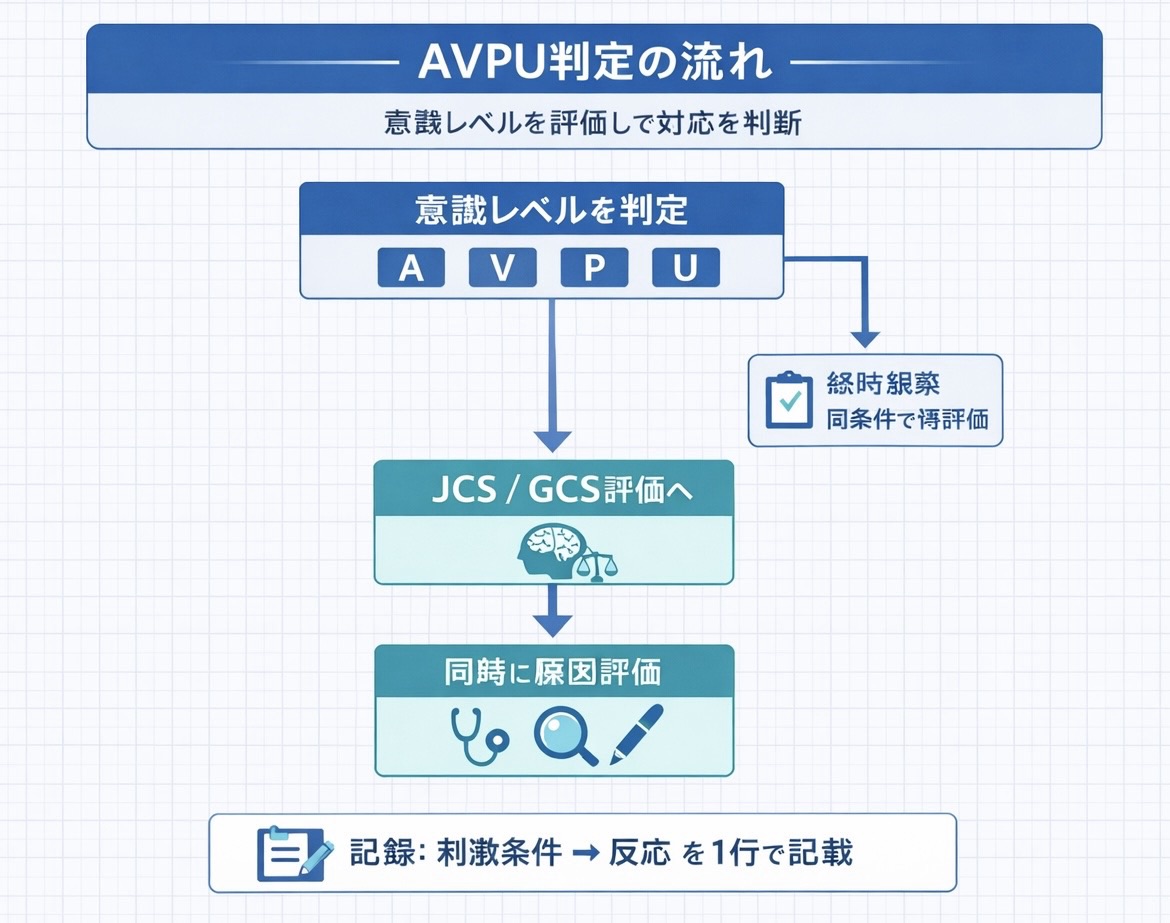
記録のコツは「 AVPU だけで終わらせず、反応の中身を 1 行残す」ことです
AVPU は単純な分、申し送りで情報が薄くなりがちです。そこで、刺激条件 → 反応の順に、反応の中身を 1 行だけ添えると再現性が上がります。判定そのものよりも、「どう反応したか」が次の評価者の助けになります。
経時変化( A → V など)が出たら、同じ刺激条件で再確認し、急変の可能性を疑って共有します。分類だけで終わらせず、反応様式まで残すことが、AVPU を現場で使える評価に変えるポイントです。
- 例:V(呼名で開眼、指示で握手)
- 例:P(爪床圧迫で上肢逃避、発声なし)
- 例:U(声かけ・痛み刺激とも無反応)
AVPU のフロー記録シートを使うと、判定と共有がそろいます
文字だけで運用をそろえるのが難しいときは、判定順序・刺激条件・記録欄がまとまった 1 枚物を使うとブレが減ります。今回の PDF は、AVPU の一次評価 → 異常時の次アクション → 記録メモまでを 1 枚で確認できる形にしています。
急変時や申し送り前の確認用として使いやすいように、上段はフロー、下段は記録欄中心の構成です。印刷して使いたい方は、下のボタンから開けます。
AVPU フロー記録シートのプレビューを開く
小児・挿管・失語・難聴では「声への反応」だけで決めません
AVPU の V は「言葉が出るか」ではなく、声刺激に対する何らかの反応を拾う分類です。開眼、追視、四肢の動き、従命など、反応様式を広くみると誤判定を減らせます。
発語が難しい状況では、反応の様式(眼・運動)を 1 行で補足しておくと、P / U に落としすぎるのを避けやすくなります。特に小児や挿管中では、この補足が重要です。
小児の注意:睡眠・覚醒状態の影響を先に見ます
乳児や小児では、医療者の声に反応しにくく、保護者の声で反応することがあります。また「寝ているだけ」を U 寄りに誤判定しやすいため、睡眠 / 鎮静の影響を確認し、必要に応じて覚醒させたうえで判定します。施設手順がある場合はそちらを優先します。
挿管・失語・難聴での誤判定回避(記録の型)
- 挿管(発声できない):開眼、追視、手で合図、従命で V を拾う
例:V(呼名で開眼、指示で右手握る / 挿管中で発声なし) - 失語(言葉が出ない):「言えるか」ではなく「従命・追視」で拾う
例:V(呼名で開眼、指示理解あり / 発語困難) - 難聴(声刺激が届きにくい):声で無反応でも即 P / U にせず、視覚・触覚でも確認する
例:V(肩への軽い接触で開眼、追視あり / 難聴の可能性)
現場の詰まりどころ:評価者差と「刺激の暴走」を防ぎます
AVPU のつまずきは大きく 2 つです。① A と V の境界で評価者差が出る、② 痛み刺激が強すぎる / 弱すぎる / 毎回違う、の 2 点です。どちらも「順番」と「刺激条件」を固定するとブレが減ります。
逆に、判定者ごとに呼名の強さや刺激部位が違うと、改善なのか評価差なのか分からなくなります。AVPU は簡単な尺度だからこそ、条件をそろえる運用が結果の質を決めます。
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある失敗( OK / NG 早見 )
| NG(起きがち) | なぜ問題? | OK(修正) | ひと言メモ |
|---|---|---|---|
| 呼名が必要なのに A にする | 境界が曖昧になり、経時変化が読みにくい | 呼名が必要なら原則 V | 迷ったら安全側 |
| いきなり痛み刺激に進む | 刺激条件がそろわず、侵襲も増える | 観察 → 声かけ →(必要時のみ)刺激 | 段階を固定 |
| 刺激部位が毎回違う | 改善 / 悪化なのか条件差なのか不明になる | 部位・時間を固定する | 記録に残す |
| AVPU だけで終わる | 原因評価や詳細評価が遅れやすい | 異常なら詳細評価へつなぐ | 入口と割り切る |
ブレを減らすチェック(短い版)
- 毎回、同じ順番(観察 → 声かけ → 刺激)で実施できている
- 刺激は短時間・最小限で、部位と時間をそろえている
- A と V で迷ったときは「呼名が必要なら V」で統一している
- AVPU に 1 行だけ「刺激条件 → 反応」を添えている
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. A( Alert )と V( Voice )の境界は、実務ではどう決めますか?
呼名や声かけが「必要」なら、基本は V とするとブレが減ります。会話が成立し見当識も保てているなら A に寄せますが、迷うときは A を厳しめ(安全側)にし、補足 1 行(例:呼名で開眼)を添えるのがおすすめです。
Q2. 痛み刺激は、どれくらいまでやってよいですか?
声かけで無反応のときに限り、短時間で必要最小限にします。施設手順に従い、皮膚損傷や不要な侵襲を避け、同じ方法で繰り返せる刺激を選びます。刺激方法(部位・時間)は記録に残すと再現性が上がります。
Q3. AVPU と GCS は同じように扱ってよいですか?
同じではありません。AVPU は迅速な一次評価に向き、GCS や JCS は異常時の詳細化に向きます。AVPU で異常( V / P / U )を拾ったら、詳細評価へ進む使い分けが実務的です。
Q4. 記録は「 AVPU:V 」だけで十分ですか?
結論として、AVPU だけだと引き継ぎ情報が薄くなりやすいです。「刺激条件 → 反応」を 1 行だけ添えると再評価が安定します。例:V(呼名で開眼、指示で握手)。
Q5. 挿管中や失語があると、 V を拾えずに P / U に落ちませんか?
落ちやすいです。発語できない状況では「声刺激に対する反応様式(開眼、追視、四肢の動き、従命)」で拾い、記録に 1 行補足します。例:V(呼名で開眼、従命あり / 挿管中で発声なし)。
次の一手
- 全体像を整理する:意識・鎮静・せん妄の評価ハブ(入口)
- すぐ実装する:JCS の評価方法(刺激条件の標準化)
参考文献
- McNarry AF, Goldhill DR. Simple bedside assessment of level of consciousness: comparison of two simple assessment scales with the Glasgow Coma scale. Anaesthesia. 2004;59(1):34-37. doi: 10.1111/j.1365-2044.2004.03526.x
- Kelly CA, Upex A, Bateman DN. Comparison of consciousness level assessment in the poisoned patient using the alert/verbal/painful/unresponsive scale and the Glasgow Coma Scale. Ann Emerg Med. 2004;44(2):108-113. PubMed
- Hoffmann F, Schmalhofer M, Lehner M, Zimatschek S, Grote V, Reiter K. Comparison of the AVPU Scale and the Pediatric GCS in Prehospital Setting. Prehosp Emerg Care. 2016;20(4):493-498. doi: 10.3109/10903127.2016.1139216
- Romanelli D, Flannery AH. AVPU Scale. StatPearls. StatPearls Publishing. NCBI Bookshelf
- Royal Children’s Hospital Melbourne. Clinical Practice Guidelines: Altered conscious state. Guideline
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



