- 呼吸困難の主観的評価【運用に特化】NRS / VAS・D-12・CDS・MDP・RDOS
- 5 分で回す:主観的評価の実務フロー(病棟・在宅・外来)
- 全体像|量的・質的・観察で「何が欲しいか」を先に決める
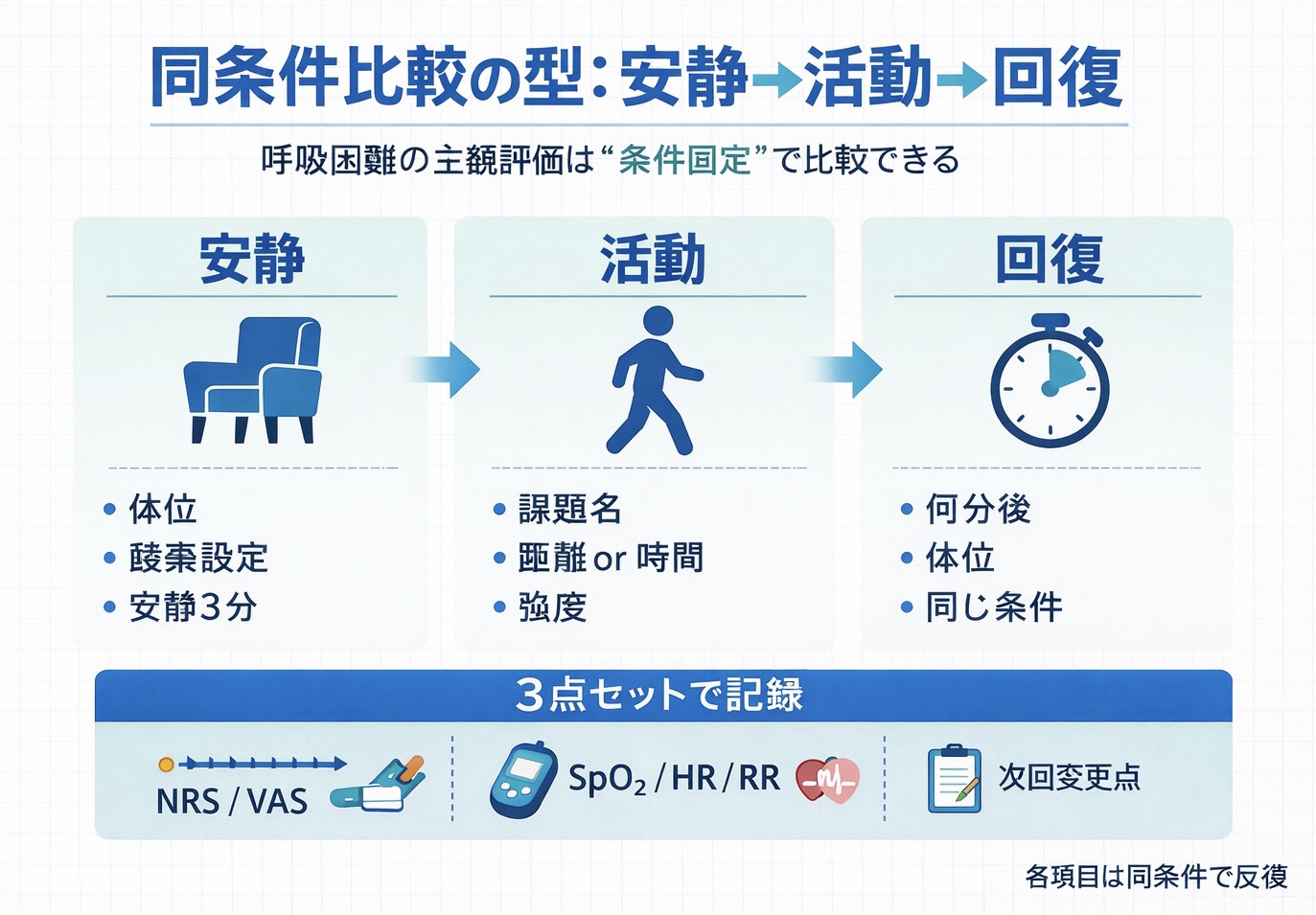
- 目的別:運用の型(同条件比較と記録の締め方)
- 現場の詰まりどころ(よくあるミス)
- 量的:NRS / VAS(呼吸困難)— 使い方
- 質的:D-12(Dyspnoea-12)— 概要と入手先
- 質的:CDS(Cancer Dyspnoea Scale)— 概要と入手先
- 質的:MDP(Multidimensional Dyspnea Profile)— 概要と入手先
- 観察:RDOS(Respiratory Distress Observation Scale)— 概要と入手先
- 症例(短例):同条件比較で「介入の効き方」を見える化
- 記録テンプレ(コピペ用)
- FAQ(PAA 対策)
- 次の一手
- 参考文献
- 著者情報
呼吸困難の主観的評価【運用に特化】NRS / VAS・D-12・CDS・MDP・RDOS
本ページは「呼吸困難(息切れ)の主観的評価」のうち、NRS / VAS・D-12・CDS・MDP・RDOS を “どう運用して記録に落とすか”に特化した実務ページです。
ポイントは、尺度の暗記ではなく同条件(安静→活動→回復)を固定し、主観(スコア)×客観( SpO₂ / HR / RR )×介入変更点の 3 点で締めることです。
5 分で回す:主観的評価の実務フロー(病棟・在宅・外来)
- 安全確認:意識/呼吸数/ SpO₂ /血圧/胸痛・失神・冷汗などの危険兆候を先に拾う。
- 同条件を決める:安静、活動(課題名)、回復(何分後)を固定して「比較できる」状態にする。
- 尺度を 1 つ選ぶ:最短で強さ= NRS / VAS 、質も見たい= D-12 、観察が必要= RDOS(必要時のみ MDP / CDS)。
- 3 点セットで記録:主観(スコア)×客観( SpO₂ / HR / RR )×介入変更点(次回どう変えるか)。
- 再評価で締める:同条件(安静→活動→回復)で「変化」を確かめ、方針を更新する。
全体像|量的・質的・観察で「何が欲しいか」を先に決める
主観的評価は、量(強さ)・質(不快 / 感覚 / 情動)・観察(自記困難 / 終末期)の 3 観点で整理すると迷いが減ります。
臨床ではまず「比較できる条件」を揃え、次に「強さだけで足りるか」「困り方まで掘るか」「観察が必要か」を決めると運用が安定します。
| 観点 | 何が分かるか | 代表 | 向いている場面 | 注意点 |
|---|---|---|---|---|
| 量的( Numeric ) | 「いま」の強さを短時間で数値化 | NRS / VAS | 病棟・在宅の初期評価/介入前後の比較 | 同条件(安静 / 活動 / 回復)を揃えないと比較できない |
| 質的( Qualitative ) | 不快・感覚の質・情動などを多面的に把握 | D-12 / MDP / CDS | 原因の見立て/症状の「困り方」を深掘り | 評価期間(例:最近 2 週間)や誘発条件を先に決める |
| 観察( Observed ) | 自記困難例で呼吸苦の強さを推定 | RDOS | 終末期/認知低下/意識障害など | 疼痛 / 不安 / せん妄などの併存と整合を取って解釈する |
目的別:運用の型(同条件比較と記録の締め方)
最短で回すコツは、取得タイミングを 3 点(安静→活動直後→回復)に固定し、毎回同じ順番で記録することです。
| 臨床の目的 | まず固定する条件 | 尺度 | 取得タイミング | 記録の型(例) |
|---|---|---|---|---|
| 「いま」のつらさを簡便に(初期評価 / 介入前後) | 安静 → 課題直後 → 回復 2 分(固定) | NRS / VAS | 3 点セットで毎回同じ順 | NRS 7 →(回復 2 分)3、 SpO₂ 92 → 95%、次回:WU 延長 |
| 息切れの「困り方」を把握(原因の見立て / 深掘り) | 評価期間(例:最近 2 週間)を明確化 | D-12 | ベースライン → 2〜4 週で再評価 | D-12 18 / 36(感覚 / 情緒の変化に注目) |
| 多次元で詳しく(研究 / 詳細評価) | 評価する状況(誘発条件)を統一 | MDP | 状況固定(同負荷・同課題) | A1(不快)+感覚 / 情動を分けて記録 |
| 腫瘍領域で症状負担を把握 | 治療ステージ / 介入タイミングを併記 | CDS | 治療イベントの前後で比較 | CDS 合計と「どの下位尺度が動いたか」を 1 行で残す |
| 自記困難・終末期など(観察から推定) | 観察条件(安静 / 体位 / 酸素設定)を固定 | RDOS | 観察 → 介入 → 観察 | RDOS 6 / 16、疼痛 / 不安の併存も同時に確認 |
現場の詰まりどころ(よくあるミス)
| よくあるミス | 何が起きるか | 対策 | 記録ポイント |
|---|---|---|---|
| 同条件(安静 / 活動 / 回復)が揃っていない | 数値が「比較不能」になり、介入効果が分からない | 課題名・距離・時間・回復分数を固定する | 「課題」「回復 ○ 分後」を必ず併記 |
| スコアだけで判断し、客観指標と整合を取っていない | 低酸素や循環負荷の見落とし、過負荷 / 過小負荷 | SpO₂・ HR ・呼吸数を“同じタイミング”でセット取得 | 主観×客観×介入変更点の 3 点締め |
| RDOS を数値だけで扱い、併存(疼痛 / 不安)を見落とす | 要因が混ざり、介入が噛み合わない | 疼痛・不安・せん妄の有無を同時に確認して解釈する | 「呼吸苦以外の苦痛」を 1 行で併記 |
量的:NRS / VAS(呼吸困難)— 使い方
目的:「いま」の息切れの強さを 0–10( NRS )または 10 cm 線分( VAS )で可視化します。
実施:基準( 0=全くない/ 10=想像できる最大)を 30 秒で共有し、安静→活動直後→回復で同条件比較します。
解釈:変化はスコア単独で決めず、 SpO₂・ HR・呼吸数と「次回の介入変更点」をセットで判断します。

質的:D-12(Dyspnoea-12)— 概要と入手先
用途:呼吸困難の不快と感覚の質を多面的に評価します。
運用:評価期間(例:最近 2 週間)を先に決め、ベースラインを取ってから 2〜4 週で再評価すると「困り方の変化」が追いやすくなります。
- American Thoracic Society:Outcome Measures( D-12 掲載)
- Mapi Research Trust( ePROVIDE ):翻訳版・利用手続き(サイト内で “Dyspnoea-12” を検索)
- 原著:Yorke J, et al. Thorax. 2010;65:21–26(開発・妥当性)
質的:CDS(Cancer Dyspnoea Scale)— 概要と入手先
用途:がん患者の呼吸困難を多面的に把握します。
運用:治療ステージやイベント(治療前後・症状悪化時など)を併記し、合計点だけでなく「どの下位尺度が動いたか」を 1 行で残すと実務で使いやすくなります。
質的:MDP(Multidimensional Dyspnea Profile)— 概要と入手先
用途:呼吸困難の即時の不快感、感覚の質、情動反応を分けて捉える多次元評価です。
運用:状況(誘発条件)を統一し、A1(不快)と感覚 / 情動を分けて記録すると、介入の当たり外れが振り返りやすくなります。
観察:RDOS(Respiratory Distress Observation Scale)— 概要と入手先
用途:自記困難例(終末期・ ICU など)で、観察所見から呼吸苦の強さを推定する尺度です。
運用:観察条件(体位・酸素設定・安静など)を固定し、介入(体位調整、環境調整、鎮静・鎮痛の影響など)の前後で同じ観察タイミングを作ると比較が安定します。
症例(短例):同条件比較で「介入の効き方」を見える化
例: COPD 既往。病棟内歩行で息切れが主訴。安静(座位 3 分)→病棟 50 m 歩行→回復 2 分で条件固定。 NRS 呼吸困難は 2 → 7 → 3、 SpO₂ 95 → 92 → 94%。
次回はウォームアップ延長と呼吸ペース配分を追加し、同条件で再評価して「どこが改善したか(強さ/回復時間/ SpO₂ )」を確認します。
記録テンプレ(コピペ用)
テンプレ例:「 NRS 呼吸困難=(安静)2 →(活動直後)7 →(回復 2 分)3。 SpO₂ 95 → 92 → 94%、 HR 78 → 102 → 86。課題:病棟 50 m。次回:WU 追加+ペース配分、同条件で再評価。」
運用では “数字+短文 1 行” をセットにし、次回の変更点(何を変えるか)まで 1 文で締めると、引き継ぎが崩れません。
FAQ(PAA 対策)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
「呼吸困難 主観的評価」と「評価スケール」は何が違いますか?
前者は概念(主観的評価の領域)を指し、後者は具体的な手段( NRS / VAS、 D-12、 MDP、 RDOS など)です。本ページは「いつ・どれを・どう運用して記録に落とすか」を中心に整理しています。
NRS / VAS はいつ測るのが良いですか?
臨床では安静 → 活動直後 → 回復の 3 点セットが扱いやすいです。比較ができるように、課題名・距離 / 時間・回復までの分数を固定して取得してください。
主観スコアと SpO₂ がズレるとき、どう記録しますか?
ズレ自体が重要な情報です。主観(スコア)と客観( SpO₂ / HR / RR )を同時刻で並べ、最後に「次回の変更点(負荷・休憩・呼吸ペースなど)」を 1 文で追記すると、介入の当たり外れが検証できます。
D-12 と MDP の違いは?
D-12 は比較的コンパクトに「困り方」をまとめて追いやすく、 MDP は不快( A1 )と感覚 / 情動を分けて深掘りしやすいのが特徴です。経時変化を追うなら D-12、原因や困り方を詳しく分解するなら MDP が向きます。
RDOS は何点以上なら強い呼吸苦ですか?
実務では「点数」だけで確定せず、観察条件(体位・酸素設定・安静)を固定したうえで、介入前後の変化と併存(疼痛 / 不安 / せん妄)を合わせて解釈します。まずは同じタイミングで繰り返し観察できる運用(観察 → 介入 → 観察)を作るのが最優先です。
次の一手
- 全体像を 1 ページで整理する:呼吸困難の評価スケール|総論と使い分け
- 運動中の運用を固める:Borg スケール実務| CR10 と 6–20 の使い分け
参考文献
- American Thoracic Society. Dyspnea: Mechanisms, Assessment, and Management. Am J Respir Crit Care Med. 2012;185(4):435–452. DOI:10.1164/rccm.201108-1575ST
- Yorke J, et al. The Dyspnoea-12: a new measure of breathlessness. Thorax. 2010;65:21–26. DOI:10.1136/thx.2009.118521
- Campbell ML, Templin T. Intensity of distress in respiratory failure: validation of RDOS. Res Nurs Health. 2010;33(5):467–475. PubMed
- Banzett RB, et al. Multidimensional Dyspnea Profile: validation and application. Chest. 2015;148(1):134–142. PubMed
- Tanaka K, et al. Development and validation of the Cancer Dyspnoea Scale. Br J Cancer. 2000;82(10):2007–2011. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下