リンパ浮腫の評価:鑑別 → 病期( ISL )→ 測定選択を 1 本化する
リンパ浮腫は「むくみ」と一括りにされやすいですが、背景にはリンパ循環の破綻があります。評価の順序が曖昧だと、介入方針や連携の判断がずれやすくなります。
本記事の結論はシンプルです。①鑑別の入口を固定し、② ISL 病期で状態の “質” を言語化し、③測定法を 1 つ選んで同条件で追う。この 3 ステップで、記録と再評価の一貫性が上がります。
まず最初:リンパ浮腫を疑う入口
最初の詰まりどころは「圧痕がある=リンパ浮腫」と短絡することです。まずは全身性/局所性を切り分け、次にリンパ系らしさを拾います。
| 観点 | リンパ浮腫を疑う所見 | 補足(解釈のコツ) |
|---|---|---|
| 分布 | 左右差が持続、末梢(手背・足背)に及ぶ | 全身性(心不全・腎・肝など)では左右差が小さいことが多いです |
| 圧痕性 | 初期は圧痕性のことがある | 慢性化・線維化で非圧痕性に寄ることがあります |
| 皮膚・軟部 | 皮膚の肥厚、硬さ、しわの変化 | 慢性化のサインとして拾いやすいです |
| Stemmer 徴候 | 足趾(第 2 趾)背側の皮膚をつまめない | 陽性は強い根拠になりやすい一方、陰性でも否定はできません |
ISL の病期( Stage )で「今どこか」を言語化する
病期の目的はラベル付けではなく、可逆性・線維化など浮腫の質を共有することです。重症度(量)とは切り分けて扱います。
| 病期 | 特徴(要点) | 現場での言い換え |
|---|---|---|
| Stage 0(潜在) | 自覚症状や違和感はあるが、明確な腫脹が目立たないことがある | まだ見た目は軽いが、リスクはある |
| Stage I | 圧痕性になりやすい/挙上や休息で改善しやすい | 戻りやすいむくみが中心 |
| Stage II | 挙上だけでは戻りにくい/線維化が混ざり始める(圧痕が減ることも) | 戻りにくさが出てきた段階 |
| Stage III | 皮膚変化が顕著、重度の腫脹、線維化が強い | 皮膚・軟部の変化が主役 |
よくある誤りは「 Stage =重症度」と決めることです。病期は質の整理、重症度は量の整理として、周径・体積・局所水分などを別軸で残すと、チーム内の説明が揃います。
測定方法の選び方:何で追うとブレにくいか
測定は「数を増やす」より「同じ方法を同条件で繰り返す」ことが重要です。時間帯・体位・測定点を固定してください。
| 方法 | 強み | 弱み(注意) | 向く場面 |
|---|---|---|---|
| 周径(テープ) | 安価・どこでも実装、経時変化を残せる | 測定点・張力・時間帯でブレやすい | まず始める、外来・在宅、導入期 |
| 体積推定(周径の連続) | 量(容積)の変化をまとめて見やすい | 区間・間隔の固定が必要、手間は増える | 左右差の定量、介入の前後比較 |
| BIS( L-Dex ) | 体液変化(細かな兆候)を拾いやすい | 機器が必要、基準(ベースライン)の扱いが重要 | 早期検出・フォロー(特に術後) |
| TDC(局所水分) | 局所の水分変化を点で捉えやすい | 測定点の固定が必須、部位で値が変わる | 局所の腫脹評価、部位別フォロー |
評価の手順:迷わない 5 ステップ
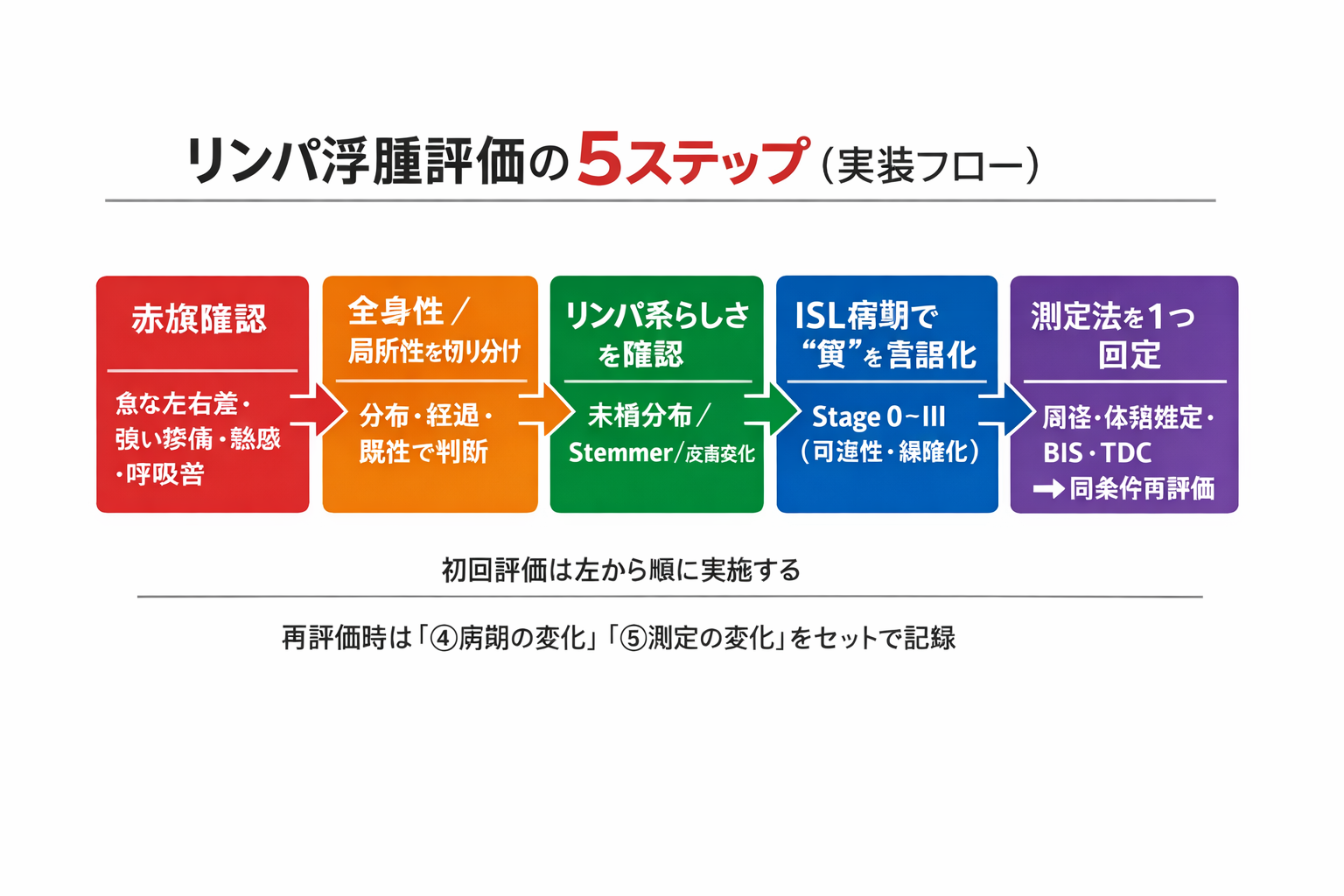
初回評価では左から順に進め、再評価では「病期の変化」と「測定値の変化」をセットで記録すると、判断がぶれにくくなります。
- 赤旗の確認(急な左右差、強い疼痛、熱感、呼吸苦など)
- 全身性/局所性の切り分け(分布・経過・既往)
- リンパ系らしさの拾い上げ(末梢分布、Stemmer、皮膚変化)
- ISL 病期で質を言語化( Stage I〜III )
- 測定法を 1 つ選ぶ(周径/体積推定/BIS/TDC)→ 同条件で再評価
現場の詰まりどころ
「忙しくて毎回同条件で測れない」「病期と重症度が混ざる」という詰まりが起きやすいです。先に失敗パターンを潰しておくと運用が安定します。
よくある失敗(OK / NG)
| NG | なにが起きる? | OK(修正) |
|---|---|---|
| 圧痕性だけで判断する | リンパ以外(静脈・低栄養など)を取り違える | 分布(末梢・左右差)+皮膚変化+Stemmer で総合する |
| 病期と重症度を混ぜる | 説明が噛み合わず、記録が散らばる | 病期=質(可逆性・線維化)、重症度=量(周径・体積等)で分ける |
| 測定法を毎回変える | 増減が読めず、次の判断が遅れる | 測定法は 1 つ選び、条件(時間帯・体位)も固定する |
| 測定点が曖昧 | わずかな誤差で改善/悪化の解釈が逆転する | ランドマーク+距離(例:骨指標から 10 cm )で固定する |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. Stemmer 徴候が陰性ならリンパ浮腫ではない?
A. 陰性でも否定はできません。陽性は根拠になりやすい一方、初期や部位によって陰性のことがあります。分布、皮膚変化、経過、同条件の測定結果を合わせて判断してください。
Q2. 周径と BIS( L-Dex )、どちらを優先する?
A. リソースで決めて問題ありません。周径は導入しやすく量の追跡に向きます。BIS は早期変化を拾いやすい一方で、ベースライン運用が重要です。まずは周径の運用固定から始めるのが現実的です。
Q3. ISL 病期は毎回つけるべき?
A. 毎回厳密でなくても大丈夫です。初回で病期を明確にし、その後は変化時に見直すだけでも記録の一貫性は高まります。病期(質)と量(周径など)を分けて残すのがポイントです。
Q4. いつ紹介(専門外来など)を考える?
A. 急な増悪、強い疼痛・熱感、感染を疑う皮膚所見、生活機能を大きく落とす腫脹は、早めの相談が安全です。連携時は同条件での測定記録が役立ちます。
次の一手
- 運用を整える:評価ハブで全体像を確認する(全体像)
- 共有の型を作る:測定誤差を減らす記録の型をそろえる(すぐ実装)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に「続ける/変える」の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- International Society of Lymphology. The Diagnosis and Treatment of Peripheral Lymphedema: 2023 Consensus Document of the International Society of Lymphology. Lymphology. 2023. PDF
- Brauer WJ, et al. Stemmer Sign: Record and Interpret Correctly. J Clin Med. 2021. PMC
- Seward C, et al. A comprehensive review of bioimpedance spectroscopy as a diagnostic tool for the detection and measurement of breast cancer-related lymphedema. J Surg Oncol. 2016;114(5):537-542. doi:10.1002/jso.24365. DOI
- Birkballe S, et al. Can tissue dielectric constant measurement aid in differentiating lymphoedema from lipoedema? Br J Dermatol. 2014. doi:10.1111/bjd.12589. DOI
- Jayaraj A, et al. Diagnostic Unreliability of Classic Lymphedema Signs. J Vasc Surg Venous Lymphat Disord. 2019. PDF
著者情報
rehabilikun(理学療法士)

rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



