- 身長・体重測定は「方法選択 → 条件固定 → 記録」で安定します
- 最初に決めること|今日は立位・臥位・推定のどれで追うか
- コピペで使える|身長・体重測定の記録テンプレ(最小セット)
- ダウンロード|身長・体重測定記録シート PDF
- 身長はどう決める?|立位 → 臥位 → 推定の順で切り替えます
- 体重はどう追う?|機器・付属品・背景をセットで固定します
- 推定値はどう扱う?|実測と混ぜない共有ルール
- 現場の詰まりどころ|「今日はどう測るか」を 30 秒で整理する
- よくある失敗( NG )と対策( OK )|数値がブレる原因はだいたいここです
- よくある質問( FAQ )
- まとめ|条件をそろえるだけで、身長・体重は「使える評価」になります
- 次の一手|全体像に戻る → 栄養運用へつなぐ
- 参考文献
- 著者情報
身長・体重測定は「方法選択 → 条件固定 → 記録」で安定します
身長・体重測定で大事なのは、完璧な 1 回を取ることではありません。臨床で本当に使えるのは、「今日は立位・臥位・推定のどれで測るか」を安全に決め、次回も同じ条件で追えるように残した数字です。立位が難しい方、車椅子の方、臥床が長い方でも、方法と条件をそろえれば、 BMI や GNRI につながる“読める数字”にできます。
このページで答えるのは、身長・体重の方法選択、条件固定、推定の扱い、記録テンプレです。反対に、体重が取れない日の代替指標セットや栄養診断全体は深掘りしません。ここでは「今日はどう測り、どう書くか」を決める実務に絞って整理し、本文中で使える A4 記録シート PDF も掲載します。
この分野をまとめて見る:栄養・嚥下ハブ(スクリーニング → 計画 → モニタリング)
関連(総論):身体計測(形態測定)まとめ|目的別“最小セット”と標準化
関連(各論):在宅で体重が測れないときの栄養評価|代替指標と記録の型
最初に決めること|今日は立位・臥位・推定のどれで追うか
身長・体重が「使えない数字」になる一番の理由は、測定条件が毎回変わることです。誤差をゼロにするのは難しくても、同じ方法で、同じ条件で、繰り返すだけで、経時変化( Δ )はかなり読みやすくなります。
最初に決めるのは「どう測るか」です。立位で無理があるのに毎回方法が変わると、変化なのか誤差なのか分からなくなります。まずは下の早見表で方法を決め、その方法に合わせて条件を固定してください。
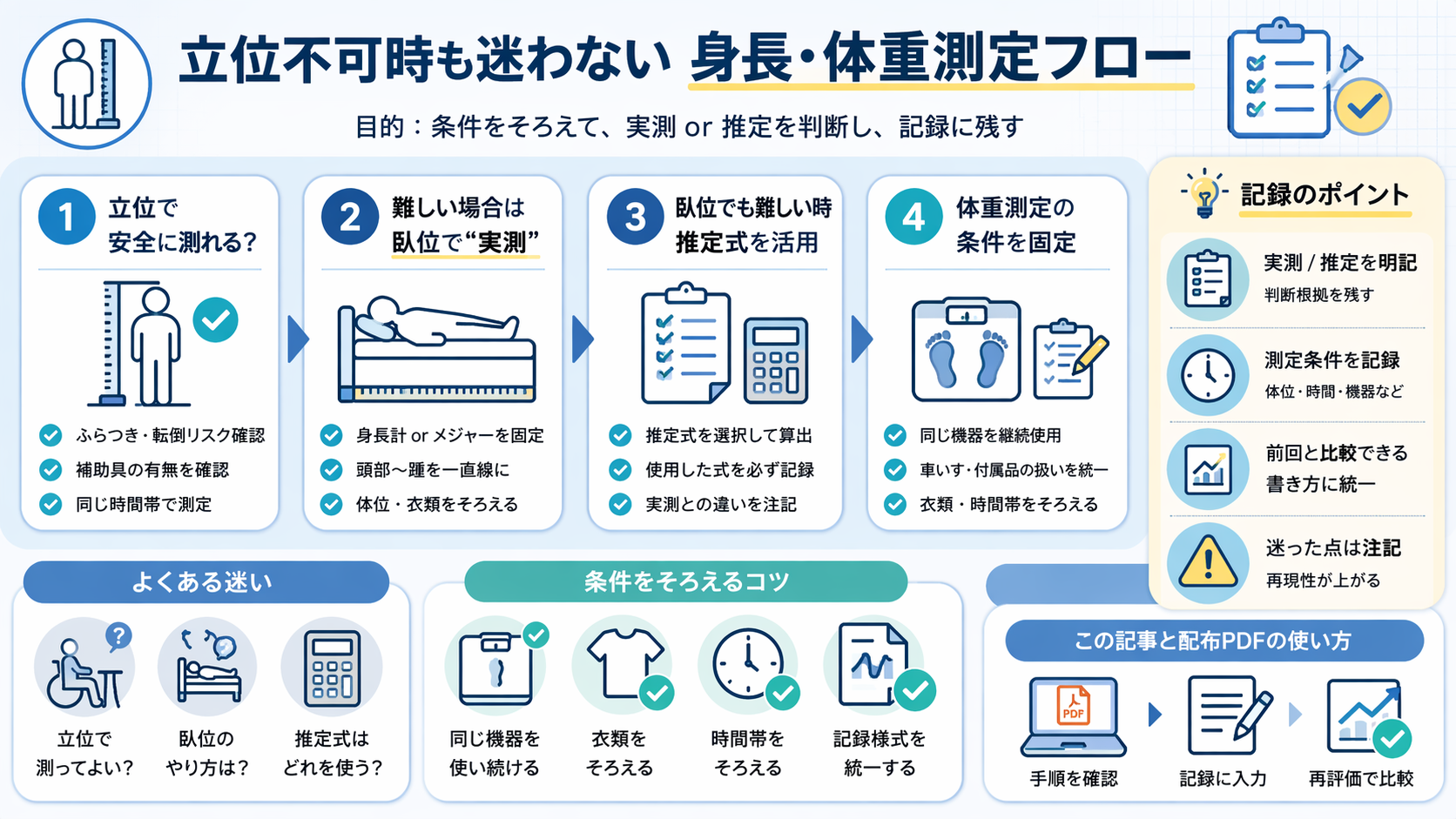
図版では、立位で安全に測れるか → 難しければ臥位実測 → さらに難しければ推定 → 体重の条件固定 → 記録に残すという流れをまとめています。本文を読む前に全体像をつかみたいときや、現場で判断順を思い出したいときに使ってください。
※スマホでは表を左右にスクロールできます。
| 状況 | まず選ぶ方法 | 最低限残すこと | 実務のポイント |
|---|---|---|---|
| 立位が安定し、安全に保持できる | 立位実測 | 時刻、衣類、支持、機器 | 毎回同じ時間帯と支持条件でそろえると、体重変化を読みやすくなります。 |
| 立位は不安定だが、臥位で伸展が取れる | 臥位実測 | 臥位であること、膝位、疼痛や拘縮 | 伸ばせない条件を無理に消さず、そのまま記録に残すことが再現性につながります。 |
| 臥位でも伸展困難、円背・拘縮が強い | 推定身長 | 推定であること、推定法、姿勢 | 実測と混ぜないことが最重要です。先頭に「推定」を入れます。 |
| 体重機器が使えない、離床できない | 欠測+代替へ切替 | 欠測理由、次回の手配、代替指標 | 欠測を隠さず、「なぜ測れないか」と「何で追うか」をセットで残します。 |
コピペで使える|身長・体重測定の記録テンプレ(最小セット)
身長・体重は「正しい 1 回」より、次回も同条件で再現できるログが臨床判断に効きます。テンプレでは、時刻・衣類・付属品・支持・機器・背景を最小セットとして残し、数字の読み違いを減らす形にしています。
使い方はシンプルです。下のテンプレをそのままコピペし、空欄を埋めるだけで、「今日はどう測ったか」が残ります。忙しい日は短縮版でも十分ですが、身長だけは実測か推定かを必ず明記してください。
※スマホでは表を左右にスクロールできます。
| 区分 | テンプレ(コピペ用) | 記入例 | ポイント |
|---|---|---|---|
| 体重(詳細) | 体重:___.__ kg(____法)/時刻:__:__/衣類:___/付属品:___/支持:___/機器:___/背景:___ | 体重:54.2 kg(車椅子体重計)/時刻:08:30/衣類:薄手上衣+ズボン/付属品:クッションあり・ブランケットなし/支持:背もたれ座位・手すり把持なし/機器:○棟 車椅子体重計/背景:点滴あり(維持)・利尿薬変更なし | 同条件で再測できる情報だけを残します。背景は「浮腫 → 点滴 / 利尿 → 排泄」の順で書くと迷いにくいです。 |
| 身長(詳細) | 身長:___ cm(実測/推定:____)/姿勢:___/制限:___/出所:___ | 身長:158 cm(推定:膝高より算出)/姿勢:座位/制限:伸張困難(円背・疼痛)/出所:当日測定 | 推定や代替を使う場合は、先頭で「推定」と明記します。実測と混ざるのが最大の事故です。 |
| 体重(短縮) | 体重:___.__ kg/方法:[立位][車椅子][ベッド][リフト]/時刻:__:__/付属品:[同一][変化あり](___)/背景:[浮腫][点滴][利尿][下痢・便秘](___) | 体重:54.2 kg/方法:[車椅子]/時刻:08:30/付属品:[同一]/背景:[点滴](維持) | 忙しい日は短縮版で OK です。「付属品=同一 / 変化あり」だけでも、ブレの切り分けが速くなります。 |
| 身長(短縮) | 身長:___ cm/種別:[立位実測][臥位実測][推定]/姿勢:___/注意:[拘縮][円背][疼痛](___) | 身長:158 cm/種別:[推定]/姿勢:座位/注意:[円背](伸張困難) | 短縮版でも、種別(実測 / 推定)だけは必ず残します。 |
ダウンロード|身長・体重測定記録シート PDF
本文の内容をそのまま実務で使いやすい形にした、A4 1 枚の記録シートです。実測 / 推定の区別、背景(浮腫・点滴・利尿・排泄)、前回との差分を書きやすい構成にしているので、病棟・外来・在宅の共有にそのまま使えます。
まずは 1 枚印刷して使ってみて、足りない欄がないか確認すると、施設内での標準化もしやすくなります。
プレビューを開く
身長はどう決める?|立位 → 臥位 → 推定の順で切り替えます
身長は「立位で測る」が基本ですが、痛み、円背、拘縮、起立性低血圧などで難しいことも多いです。重要なのは、無理に立たせることではなく、安全に測れる方法へ切り替えることです。
実務では、立位が取れるなら立位実測、立位が危ういなら臥位実測、臥位でも伸展が取れないなら推定へ進む、と順番を固定すると迷いにくくなります。 BMI や GNRI に使う可能性がある数字ほど、方法をはっきり残してください。
- 優先 1:立位実測(姿勢が取れて、安全に測れる場合)
- 優先 2:臥位実測(ベッド上で伸展が取れる場合)
- 優先 3:推定(膝高など、実測が困難な場合)
臥位で測るときのコツ|短く出やすい条件を残します
臥位でも、円背、股関節屈曲拘縮、膝屈曲拘縮が強いと、伸展が取れず短く出やすくなります。大切なのは、無理に伸ばして“きれいな数字”を作ることではなく、どの条件で測ったかを残すことです。
- 骨盤の後傾が強い場合は、可能な範囲で中間位へ寄せる
- 膝が伸びない場合は「膝屈曲位で測定」と条件を記録する
- 痛みが強い場合は中止し、推定へ切り替える
無理に測らない目安|延期や切替を先に決めておきます
身長・体重測定は低侵襲ですが、方法選択を誤ると転倒、疼痛増悪、ライン事故の原因になります。次の条件では、立位実測にこだわらず、臥位・推定・欠測へ切り替えたほうが安全です。
- 立位でふらつき、冷汗、失神前症状がある
- 疼痛や拘縮で肢位保持が難しい
- ドレーン、点滴、創部、装具で安全確保が難しい
- 介助量が大きく、荷重や姿勢が毎回変わってしまう
体重はどう追う?|機器・付属品・背景をセットで固定します
体重は「測れる環境」と「付属品」でブレやすい項目です。理想は、同じ曜日、同じ時間帯、同じ付属品、同じ機器で測ることです。これだけで、数値の意味がかなり安定します。
車椅子体重計、ベッドスケール、立位体重計のどれを使う場合でも、重要なのは機器名そのものより、同じ条件で続けることです。体重だけ見て解釈せず、背景まで 1 行で残してください。
- 車椅子体重計:車椅子+付属品が固定できれば、運用が安定します
- ベッドスケール:離床できないときの第一選択です。寝具や点滴条件を残します
- 立位体重計:支持で荷重が抜けると軽く出やすいので、支持条件を明記します
浮腫・点滴・利尿があるときの読み方|「栄養」と「体液」を分けて考えます
浮腫や点滴があると、体重は「栄養」だけでなく「体液」の影響を強く受けます。ここで起きやすいのは、体重増加をそのまま「栄養が戻った」と解釈してしまうことです。背景(浮腫 / 点滴 / 利尿 / 排泄)を 1 行で残すだけで、読み違いはかなり減ります。
- 浮腫の所見(下腿、仙骨部など)を簡単に添える
- 点滴量や利尿薬変更がある場合は「あり / なし」でよいので明記する
- 排泄前後で変動が大きい人は、測定タイミングを固定する
推定値はどう扱う?|実測と混ぜない共有ルール
身長・体重は、測れない状況があって当然です。大切なのは、測れないこと自体ではなく、推定値を“実測”として扱ってしまうことです。推定を使うなら、推定であることと方法名を残し、次回も同じ方法で追えるようにします。
膝高などの推定法は便利ですが、推定式には前提があります。方法を変えると BMI や GNRI の解釈もぶれやすくなるため、改善の方向を見る場面では同一方法での連続性を優先してください。
※スマホでは表を左右にスクロールできます。
| 項目 | 最低限書くこと | 例 | 次回の改善ポイント |
|---|---|---|---|
| 身長 | 実測 / 推定、方法、姿勢 | 推定身長:膝高より算出(座位) | 拘縮の評価、別法の検討 |
| 体重 | 測定機器、条件(車椅子・寝具)、タイミング | 車椅子体重計、同一クッション、朝食前 | 条件固定、排泄後の測定へ |
| 欠測 | 測れなかった理由、代替指標 | 離床不可のため欠測。周囲径で経過観察 | ベッドスケール手配など |
現場の詰まりどころ|「今日はどう測るか」を 30 秒で整理する
詰まりやすいのは、「立位が危ない」「臥位でも伸びない」「体重は取れたが読み方が分からない」の 3 パターンです。ここでは難しい理屈より、判断を止めない順番を先に固定しておくほうが役立ちます。
迷ったら、次の 3 つを上から確認してください。失敗を先に潰し、記録をそろえ、必要なら総論へ戻る流れにすると、現場で止まりにくくなります。
- ① まずは失敗パターンを確認:よくある失敗( NG )と対策( OK )へ
- ② 今日の記録が揃っているか確認:コピペ用テンプレ(最小セット)へ
- ③ 全体像を整理し直す:身体計測(形態測定)まとめ
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制、共通フォーマット、相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある失敗( NG )と対策( OK )|数値がブレる原因はだいたいここです
身長・体重の運用が崩れるときは、原因が毎回違うように見えて、実はパターンが限られています。基準は、「次回、同条件で再測できるか」です。ここを満たすように NG を OK に置き換えると、数字が急に使いやすくなります。
特に多いのは、時刻が毎回違う、付属品が変わる、推定を実測扱いする、浮腫や点滴を無視して解釈する、の 4 つです。下の表だけでもチームで共有しておくと、再評価がかなり安定します。
※スマホでは表を左右にスクロールできます。
| よくある NG | 何が起きる? | OK(対策) | 記録の一言 |
|---|---|---|---|
| 測定時刻が毎回バラバラ | 排泄、補液、食事で日内変動が混ざる | 曜日 / 時間帯 / 前後条件(朝食前など)を固定する | 時刻:08:30(朝食前) |
| 付属品が毎回違う(クッション等) | 小さな変化がノイズに埋もれる | 「同一 / 変化あり」を固定し、変化時だけ列挙する | 付属品:変化あり(クッション変更) |
| 支持で荷重が抜けている | 実測より軽く出る / 再現できない | 支持条件を明記し、難しければ座位・臥位へ切り替える | 支持:手すり軽把持 |
| 推定値を実測として扱う | BMI などの解釈が崩れる | 先頭に「推定」を必ず入れ、方法も書く | 身長:推定(膝高) |
| 浮腫・点滴を無視して体重を解釈する | 「栄養が戻った」と読み違える | 背景(浮腫 / 点滴 / 利尿 / 排泄)を 1 行で残す | 背景:下腿浮腫あり、点滴維持 |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.テンプレは「詳細」と「短縮」、どちらを使えばいいですか?
基本は詳細ですが、忙しい日は短縮で十分です。短縮でも、方法(立位 / 車椅子 / ベッド)と付属品(同一 / 変化あり)、身長の種別(実測 / 推定)だけは残すと、次回比較が崩れません。
Q2.立位が危ない日は、測定を飛ばしてよいですか?
はい。ふらつき、冷汗、失神前症状、疼痛増悪、ライン類の安全確保が難しい場合は、立位実測にこだわらず、臥位・推定・欠測へ切り替えたほうが安全です。重要なのは「飛ばしたこと」ではなく、なぜ切り替えたかを記録に残すことです。
Q3.推定身長で BMI や GNRI を計算してもよいですか?
実務上は使う場面がありますが、推定であることと推定法を明記し、次回も同じ方法で追うことが前提です。実測と混ぜて比較すると解釈が崩れやすいので、「改善方向を見るための同一方法追跡」と割り切るのが安全です。
Q4.衣類や付属品を毎回厳密にそろえられません
厳密にそろえられない場合は、そろえられなかったことを残せば大丈夫です。たとえば「ブランケットあり」「クッション変更」など、差分が分かるだけで解釈はかなり安全になります。
Q5.体重が測れない日は、何でフォローすればいいですか?
欠測理由を明記し、代替として「周囲径( MUAC / 下腿周径など)」「浮腫」「摂取量」「機能」のセットで経過を追うと判断が止まりにくくなります。体重欠測時の追跡設計は、関連ページで詳しく整理しています。
まとめ|条件をそろえるだけで、身長・体重は「使える評価」になります
身長・体重は、測り方がぶれると「使えない数字」になりますが、方法と条件がそろえば「経時変化を読む武器」になります。まずは、立位・臥位・推定のどれで追うかを決め、時刻、衣類、付属品、支持、機器、背景の 6 つを固定してください。
そのうえで、コピペ用テンプレや記録シート PDF を使って「次回も同条件で再現できるログ」を残すと、チーム共有と再評価が一気にラクになります。数字だけで終わらせず、「今日はどう測り、どう書いたか」までセットで残すのが実務のコツです。
次の一手|全体像に戻る → 栄養運用へつなぐ
- 全体像に戻る:身体計測(形態測定)まとめ|目的別“最小セット”と標準化
- 栄養運用につなぐ:GNRI の使い方と運用手順【図解・記録 PDF 付き】
参考文献
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition: A consensus report from the global clinical nutrition community. Clin Nutr. 2019;38(1):1-9. DOI: 10.1016/j.clnu.2018.08.002
- Volkert D, Beck AM, Cederholm T, et al. ESPEN practical guideline: Clinical nutrition and hydration in geriatrics. Clin Nutr. 2022;41(4):958-989. DOI: 10.1016/j.clnu.2022.01.024
- Chumlea WC, Roche AF, Steinbaugh ML. Estimating stature from knee height for persons 60 to 90 years of age. J Am Geriatr Soc. 1985;33(2):116-120. PubMed: 3968366
- Myers SA, Takiguchi S, Yu M. Stature estimated from knee height in elderly Japanese Americans. J Am Geriatr Soc. 1994;42(2):157-160. PubMed: 8126329
- World Health Organization. Physical status: the use and interpretation of anthropometry. WHO Technical Report Series. 1995;854. WHO IRIS
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



