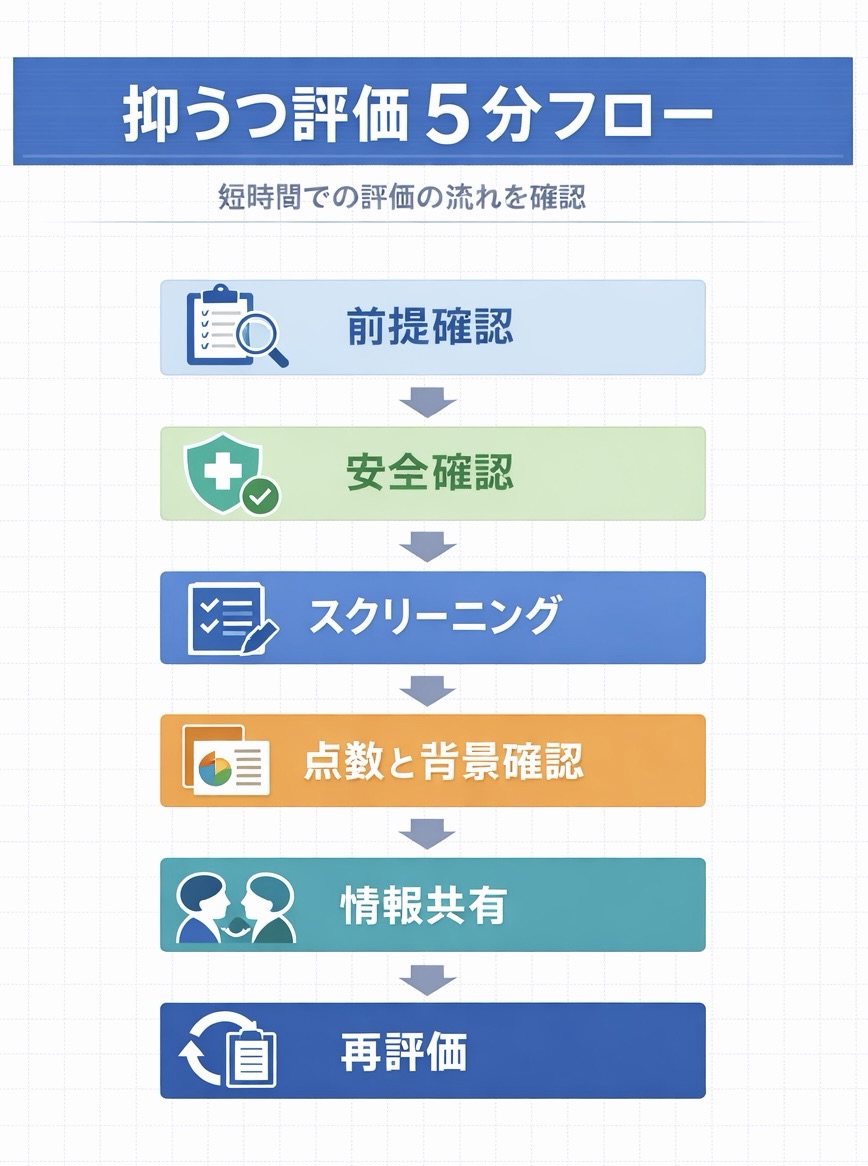
抑うつ評価の流れ(スクリーニング → 共有 → 再評価を現場で回す)
抑うつ評価で大事なのは、尺度名をたくさん覚えることよりも、「同じ条件で拾って、同じ条件で追う」ことです。臨床では、疼痛・息切れ・不眠・環境変化・薬剤調整などが重なり、気分低下が “ 見えづらい形 ” で出ます。だからこそ、点数を取って終わりではなく、解釈と共有まで含めた運用の型が必要です。
このページで答えるのは、①前提確認を含む最小フロー、②点数を “ 使える情報 ” に変える記録の型、③再評価条件の固定です。各尺度の細かな比較や採点基準までは抱え込まず、総論として「今日からどう回すか」が決まる形に絞って整理します。
同ジャンル回遊:まず全体像 → 次に標準手順 → 代表的な比較記事の順で読むと、運用が固まりやすいです。
- 標準手順(総論):抑うつ評価の流れ(本ページ)
- 代表的な各論(比較):PHQ-9/HADS/SRQ-D の違い【比較・使い分け】
結論:5 分で回す最短フロー
迷ったら、次の順で進めると詰まりにくいです。ポイントは 3 つです。①まず前提(疼痛・睡眠・薬剤・環境変化)をそろえる、②尺度は 1〜2 個に固定して “ 比較できる状態 ” を作る、③再評価条件(いつ・どこで・誰が・直前状態)を固定して “ 変化を説明できる記録 ” にすることです。
下の図版と表は、そのままチームの運用テンプレとして使える最小セットです。ここで決めるのは「何をどう回すか」までで、採点基準の細部は各尺度ページに分けます。
※スマホでは表を左右にスクロールできます。
| 手順 | やること(最小セット) | 記録に残す 1 行 | 次アクション |
|---|---|---|---|
| 1. 前提確認 | 疼痛・息切れ・睡眠・薬剤変更・環境変化(転棟 / 退院調整)・せん妄 / 見当識・重い失語 / 注意障害を確認 | 「疼痛 ○/10、睡眠中途覚醒あり、薬剤変更あり、環境変化あり」 | ノイズ要因が強い場合は、先に調整しつつ評価へ |
| 2. 安全分岐 | 希死念慮が疑われる、急性のせん妄、著しい拒否 / 不穏がある場合は “ 点数化より共有 ” を優先 | 「安全確認が必要な所見あり(理由:〇〇)」 | 主治医・看護・心理職へ即共有(リハは安全確保と段階づけへ) |
| 3. スクリーニング | 短時間で拾える尺度を 1 つ、必要時のみ補助で 1 つ足す(例: SRQ-D、HADS、GDS-15、PHQ-9 など) | 「尺度:〇〇、実施条件:場所 / 体位 / 時間帯」 | 現場の標準尺度を固定(コロコロ変えない) |
| 4. 点数化+背景メモ | 合計点だけでなく、「身体症状の影響(疼痛・不眠など)」と「上がっている背景」を短く併記 | 「点数:〇 点、背景:疼痛・睡眠・活動量」 | 点数を “ 意思決定 ” に変換する準備 |
| 5. 共有 | 点数+背景+リハ影響(離床 / 自主練 / 外出)を 1 セットで渡す | 「点数+背景+リハ影響」を 1 文で | 対応(負荷調整・環境調整・面談 / 連携)を決める |
| 6. 再評価 | 同条件で取り直し、変化要因(薬剤・痛み・睡眠・環境変化)と一緒に解釈 | 「再評価:同条件、変化要因:〇〇」 | 改善 / 悪化を “ 説明できる ” 記録にする |
まず前提をそろえる(スコアの “ ノイズ ” を減らす)
抑うつスコアが上がる背景には、気分そのもの以外の要因が紛れます。ここを押さえずに尺度だけ回すと、「点数が高い=進めない」と誤解しやすくなります。先に “ スコアを揺らす要因 ” を見ておくと、解釈と次の一手が速くなります。
特に、疼痛、睡眠、息切れ・易疲労、薬剤変更、環境変化は、点数と一緒に必ず併記したい項目です。点数だけを残すより、背景を 1 行足すほうがチームの判断はぶれにくくなります。
※スマホでは表を左右にスクロールできます。
| 要因 | 見分けポイント | まずやる対応( PT 側 ) | 再評価の条件固定 |
|---|---|---|---|
| 疼痛 | 動作で増悪、鎮痛薬調整直後、動作速度低下 | 評価直前の疼痛( 0–10 )を併記し、負荷を 1 段下げて成功体験を優先 | 実施前に疼痛を必ず確認(同じタイミング・同じ聞き方) |
| 睡眠 | 中途覚醒・早朝覚醒、昼夜逆転、日中の眠気 | 時間帯を固定し、環境(静かさ・照明)を整えて実施 | 同じ時間帯・同じ場所(睡眠状況を 1 行で併記) |
| 息切れ・易疲労 | 訓練前から疲労、活動量低下、息切れで課題が崩れる | 短時間 × 回数に分割し、休息と課題難度を調整 | 訓練前後どちらで測るか固定(前後の混在を避ける) |
| 薬剤変更 | 鎮痛薬・睡眠薬などの開始 / 増量 / 中止 | 変更日を残し、点数変化を “ 薬剤イベント ” とセットで解釈 | 変更前後で同条件の再評価を 1 回入れる |
| 環境変化 | 転棟、家族面談、退院調整、担当変更 | イベント名+日付を記録し、共有のタイミングを前倒し | イベント後は同条件で再評価(比較できる形に戻す) |
| せん妄・急性混乱 | 見当識の揺れ、日内変動、急な不穏・幻視 | 点数化より共有を優先し、安全確保と情報連携(医師・看護・心理) | 状態が落ち着いてから同条件で再評価(無理に連続測定しない) |
スクリーニング尺度の選び方(ここでは “ 選びすぎない ” を決める)
尺度はたくさんありますが、現場運用では「使い続けられる」が最優先です。迷ったら、現場の標準を 1〜2 個に固定し、同条件で繰り返すだけで精度は上がります。
ここでは細かな比較表までは抱え込みません。PHQ-9/HADS/SRQ-D の違いは、比較記事 で “ 何を見たい場面か ” から決めて、このページでは “ 選んだあとにどう回すか ” に戻るのが最短です。
点数を “ 使える情報 ” に変える記録の型(申し送りテンプレ)
点数だけを共有すると、「高い=中止」「低い=問題なし」に寄りやすくなります。おすすめは「点数+背景+リハ影響」を 1 セットで短文化することです。ここが決まると、多職種共有と再評価の精度が一気に上がります。
再評価では、時間帯・場所・体位・説明文・直前の疼痛や疲労を固定し、変化要因と一緒に読むことが重要です。点数の上下だけではなく、“ なぜ動いたか ” を説明できる形にして残します。
- 申し送り 1 行テンプレ:「(尺度)〇〇:〇 点。背景:疼痛 □/10・睡眠(中途覚醒あり)・薬剤変更(あり / なし)。リハ影響:離床 △、自主練 △。次アクション:負荷を 1 段下げて成功体験を優先、必要時は心理職へ相談。」
- 再評価の固定項目:時間帯(例:午前の訓練前)/場所(病室 or デイルーム)/体位/説明文(同じ言い回し)/直前の疼痛・疲労・服薬
現場の詰まりどころ(まず 3 つの導線で立て直す)
ここは “ 読ませるゾーン ” です。最初に、立て直しの近道だけ置きます。
よくある失敗と立て直し(点数が “ 判断 ” になってしまう)
抑うつ評価の失敗は、ほとんどが「点数だけで判断する」「尺度をコロコロ変える」「再評価条件がバラバラ」の 3 つに集約します。下の表を、立て直しテンプレとして使ってください。
※スマホでは表を左右にスクロールできます。
| よくある失敗 | 何が起きる? | 立て直し | 記録ポイント |
|---|---|---|---|
| 点数だけで判断する | 高値=中止、低値=問題なし、になりやすい | 点数+背景(疼痛・睡眠・活動量)+リハ影響を 1 セットで共有する | 疼痛、睡眠、息切れ、薬剤変更、環境変化を併記 |
| 尺度をコロコロ変える | 経時変化が読めず、議論が止まる | 現場の標準を 1〜2 個に固定し、同条件で繰り返す | 実施者、場所、説明文、直前状態を固定 |
| 再評価条件がバラバラ | 点数の上下が “ ノイズ ” になる | 実施タイミングと環境をテンプレ化(例:午前の訓練前) | 時間帯、体位、疲労、服薬、疼痛の直前値 |
| 共有が遅れる | 離床遅れ・活動低下が連鎖しやすい | 点数+背景+リハ影響を短文で即共有(申し送りの型を決める) | 「次に何をするか」を 1 つ添える |
回避の手順( “ 同条件で追う ” を固定するチェック)
- 尺度は 1〜2 個に固定(チームで同じ尺度)
- 実施条件を固定(時間帯・場所・体位・説明文)
- 点数と一緒に背景を固定(疼痛・睡眠・薬剤変更・環境変化)
- 再評価は目的で頻度を決める(まずは 1〜2 週単位が現実的)
- 変化要因(転棟・退院調整・薬剤変更)が入ったら “ 同条件で取り直す ”
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. スコアが高かったら、リハは中止した方がいいですか?
原則は「中止ありき」ではなく、安全を確保したうえで、負荷と合意形成(説明・段階づけ)を調整して進めます。点数は “ 判定 ” ではなく、共有と方針分岐の材料です。
ただし、希死念慮が疑われる、急性のせん妄が強い、著しい不穏・拒否で安全が担保できない場合は、点数化より共有を優先し、主治医・看護・心理職へ早めに連携します。
Q2. 拒否・不穏・涙が強いとき、どう始めるのが安全ですか?
まず環境(静かな場所・時間帯・姿勢)と説明(目的・所要時間・中止可)を整え、短時間で終わる形に段階づけします。評価の “ 正確さ ” より「安全に始められる」が優先です。
このときは点数だけで結論を出さず、背景(疼痛・睡眠・環境変化・薬剤)を併記し、チームで同じ言葉にそろえて共有します。
Q3. 失語・注意障害などで自己記入が難しい場合はどうしますか?
自己記入に固執せず、口頭での補助や観察情報(睡眠・食欲・活動性・会話量など)も含めて “ 共有できる形 ” を作ります。重要なのは、次回も同じ条件で追えることです。
実施者・場所・時間帯・説明文を固定し、直前の疼痛・疲労・服薬などをセットで残すと、経時変化の解釈がブレにくくなります。
Q4. 再評価はどれくらいの頻度が現実的ですか?
まずは 1〜2 週単位で十分です。目的が離床・自主練・生活拡大の進み方なら、過度に細かく回すより、同条件で比較できることを優先します。
薬剤変更、疼痛増悪、転棟、退院調整など “ 変化要因 ” が入ったときは、同条件で取り直すと解釈しやすくなります。
Q5. 疼痛・不眠・息切れが強いと、抑うつスコアは上がりますか?
上がることがあります。だからこそ、点数だけで断定せず、疼痛・睡眠・活動量・環境変化を同じセットで記録して解釈します。
背景要因が見えるほど、次の一手(負荷調整・環境調整・教育・連携)を選びやすくなります。
次の一手
- 全体像を整える:心理・メンタル評価ハブ(抑うつ・不安) で、院内の標準尺度と導線を確認する
- 尺度選びを固める:PHQ-9/HADS/SRQ-D の違い【比較・使い分け】 で、主尺度 1 つ+補助 1 つの考え方を決める
参考文献
- Kroenke K, Spitzer RL, Williams JBW. The PHQ-9: validity of a brief depression severity measure. J Gen Intern Med. 2001;16(9):606-613. PubMed
- Zigmond AS, Snaith RP. The hospital anxiety and depression scale. Acta Psychiatr Scand. 1983;67(6):361-370. doi:10.1111/j.1600-0447.1983.tb09716.x. PubMed
- Rush AJ, Trivedi MH, Ibrahim HM, et al. The 16-Item Quick Inventory of Depressive Symptomatology (QIDS), clinician rating (QIDS-C), and self-report (QIDS-SR): a psychometric evaluation in patients with chronic major depression. Biol Psychiatry. 2003;54(5):573-583. PubMed
- Yesavage JA, Brink TL, Rose TL, et al. Development and validation of a geriatric depression screening scale: a preliminary report. J Psychiatr Res. 1982-1983;17(1):37-49. PubMed
- US Preventive Services Task Force. Screening for Depression and Suicide Risk in Adults: Recommendation Statement. JAMA. 2023;329(23):2057-2067. doi:10.1001/jama.2023.9297. JAMA
著者情報
 rehabilikun(理学療法士)
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下