心不全再入院予防継続管理料|管理料 1 で先に決めること
心不全再入院予防継続管理料で最初に確認したいのは、「管理料 1 を算定できるか」だけではありません。実際には、対象患者・担当者・記録先・退院後へのつなぎ を入院中にそろえられるかで、運用の止まりやすさが大きく変わります。
本記事で答えるのは、管理料 1 を中心に「要件」「記録」「入院中 → 退院前 → 退院後の流れ」をどう決めるかです。退院前指導の詳しい説明項目や、心不全リハの評価セットそのものは兄弟記事に分け、このページでは制度と実装の軸に絞ります。
評価や記録の型は、個人の努力だけで安定するとは限りません。教育体制や相談環境を見直したいときは、学び方と環境の整え方も一緒に整理しておくと動きやすくなります。
PT キャリアガイドを見る最終更新:2026 年 3 月 21 日(医科全体版・留意事項・施設基準通知を確認)
改定の要点|管理料 1 が入口、管理料 2・ 3 が継続管理
令和 8 年度改定で、心不全再入院予防継続管理料が新設されました。管理料 1 は入院中 1 回 1,000 点、管理料 2 は外来で 6 回目まで 700 点・ 7 回目以降 225 点、管理料 3 は外来で 6 回目まで 400 点・ 7 回目以降 225 点です。
読み方の軸はシンプルです。まず入院中に管理料 1 を成立させる体制と記録を決め、その後に管理料 2・ 3 の継続管理へつなげます。最初から全部を細かく作るより、入院中の「最低限の型」を固定した方が実装しやすくなります。
| 区分 | 点数 | 算定場面 | 主な役割 | 先に決めること |
|---|---|---|---|---|
| 管理料 1 | 1,000 点 | 入院中 1 回 | 再入院予防の立ち上げ | 対象抽出、担当割当、記録様式 |
| 管理料 2 | 6 回目まで 700 点 7 回目以降 225 点 |
外来・月 1 回・ 1 年限度 | 退院後の継続指導 | 再評価頻度、指導時間、会計整理 |
| 管理料 3 | 6 回目まで 400 点 7 回目以降 225 点 |
外来・月 1 回・ 1 年限度 | 地域での継続管理 | 連携先、再評価、治療継続条件 |
管理料 1 の算定要件|患者側と施設側で分けて確認する
管理料 1 は、「急性心不全を主病として入院している患者」に対して、ガイドラインに基づく評価・治療を行い、リハと栄養又は薬剤の要素が入ってはじめて成立しやすくなります。つまり、患者条件だけでなく、施設側の届出やチーム体制も同時に見ておく必要があります。
現場では、患者側の条件と施設側の前提を同じ表で確認できるようにしておくと、抽出漏れや算定漏れを減らしやすくなります。
| 要件 | 実務での意味 | 確認する記録 |
|---|---|---|
| 対象患者 | 急性心不全を主病として入院している患者が対象 | 主病名、入院理由、病態整理 |
| ガイドラインに基づく評価・治療 | 心機能評価、原疾患の精査、リスク評価、必要な治療を実施している | 評価結果、治療方針、リスク因子 |
| リハ要件 | 入院中に早期離床・リハビリテーション加算又は心大血管疾患リハビリテーション料を算定している | 算定日、介入内容、負荷設定 |
| 栄養・薬剤要件 | 入院栄養食事指導料又は薬剤管理指導料のいずれか 1 つを算定している | 指導日、指導内容、理解確認 |
| 施設側の前提 | 届出病棟、心不全再入院予防チーム、常勤の薬剤師・理学療法士、心大血管疾患リハビリテーション料の届出などを確認する | 施設基準届出、担当表、研修記録 |
運用フロー|入院中 → 退院前 → 退院後で役割を固定する
運用が止まる原因は、制度理解そのものより「誰が何をどこに残すか」が曖昧なことです。そこで各フェーズで、担当、実施内容、記録先を固定します。管理料 1 は入院中の 1 回ですが、退院後の管理料 2・ 3 を見据えて流れをそろえると実効性が上がります。
特に心不全では、体重、症状、服薬、食事、活動量の管理が職種ごとに分かれやすいので、入院中の段階で「引き継ぐ項目」を決めておくことが重要です。
| フェーズ | 主担当 | 実施内容 | 記録ポイント |
|---|---|---|---|
| 入院中 | 医師・看護師・リハ・薬剤師・管理栄養士 | 心機能・リスク評価、療養・食事・運動の計画化 | 対象根拠、再入院リスク、介入目標 |
| 退院前 | 看護師・リハ・薬剤師・管理栄養士 | セルフモニタリング教育、家族説明、地域連携先の確認 | 指導実施日、理解確認、連携文書 |
| 退院後 | 外来チーム・地域連携 | 症状、体重、服薬、活動量のフォローと再評価 | 再評価日、増悪徴候、介入変更理由 |
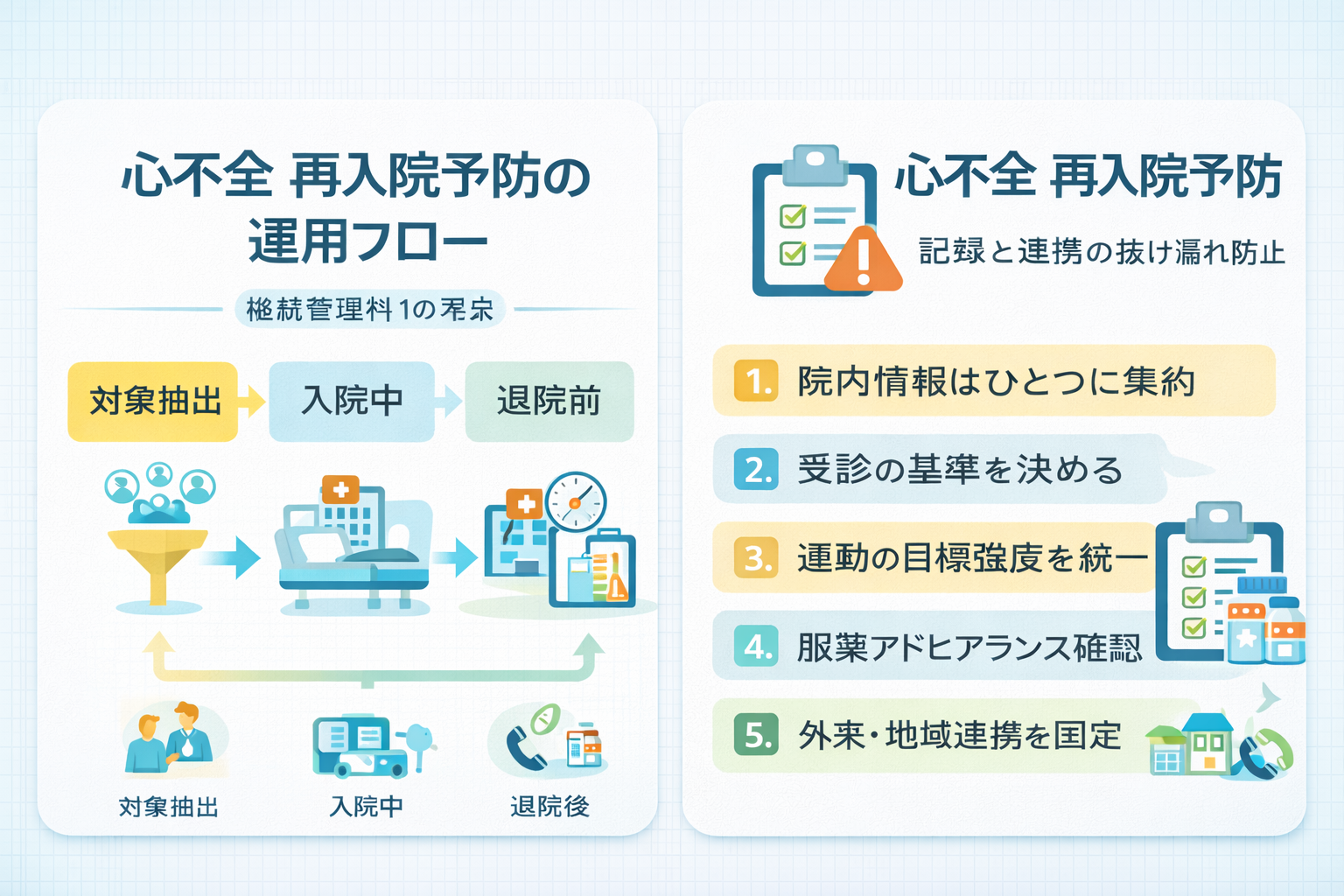
記録で外せないポイント|評価結果 → 指導計画 → 実施内容
留意事項で求められているのは、心不全のリスク要因に関する評価結果、その結果に基づく指導計画、実施した指導内容を、診療録・療養指導記録・栄養指導記録に添付又は記載することです。つまり、「説明した」だけでは弱く、なぜ対象か・何を計画したか・何を実施したか が追える形が必要です。
先にテンプレを固定しておくと、病棟や担当者が変わっても入力の粒度をそろえやすく、退院後の外来や地域連携にもつなげやすくなります。
| 欄 | 書く内容 | 記載例 |
|---|---|---|
| リスク評価 | 再入院に関わるリスク要因 | 体液管理不安、服薬理解不足、活動耐容能低下 など |
| 指導計画 | 職種ごとの介入方針と優先順位 | 体重記録、塩分管理、運動継続、受診行動を重点化 |
| 指導内容 | 実施した療養・食事・運動指導 | 体重測定手順、息切れ時対応、歩行量目安、食事調整 |
| 理解確認 | 本人・家族の理解や実演可否 | 復唱可、体重記録表の記入可、家族へ共有済み |
| 退院後導線 | 外来・地域連携先と確認予定 | 初回外来日、連携先、再評価項目 |
A4 記録シート
記録の粒度を院内でそろえたい場合は、A4 1 枚のフロー型記録シートを使うと運用を共通化しやすくなります。対象抽出、成立条件、指導計画、再評価までを 1 枚で見渡せる構成にしてあります。
病棟カンファレンス、退院前指導の事前整理、担当者間の申し送りで使いやすいように、チェック欄と記載例つきでまとめています。
記事内でプレビューを見る
同月算定の注意|管理料 2 に進む前に会計整理を固定する
現場で混乱しやすいのは、管理料 1・ 2・ 3 の流れそのものより、同月・同日の算定整理 です。ここを退院月のルールとして先に決めておくと、返戻や確認待ちで運用が止まりにくくなります。
特に管理料 2 は、同一月に算定できない項目、同一日に別算定できない項目が明確にあるため、病棟と外来の両方で共通理解を持っておくのが安全です。
| 場面 | 可否 | 整理のポイント | 現場で決めること |
|---|---|---|---|
| 管理料 1 を算定した同じ月に管理料 2 | 不可 | 同一の保険医療機関又は特別の関係にある保険医療機関の外来では、同一月に管理料 2 は算定できない | 退院月の会計確認フローを固定する |
| 特定疾患療養管理料(心不全を主病)との同月算定 | 不可 | 同月内の重複算定はできない | 心不全主病の患者を一覧で確認する |
| 地域包括診療料との同月算定 | 原則不可 | 慢性心不全以外の慢性疾患等も有する患者について算定する場合を除き、同月内の併算定はできない | 外来側の算定ルールを共有する |
| 管理料 2 の算定日と外来栄養食事指導料等 | 同日別算定不可 | 外来栄養食事指導料、集団栄養食事指導料、在宅療養指導料、心大血管疾患リハビリテーション料の指導は管理料 2 に含まれる | 外来予約枠と会計確認者を固定する |
現場の詰まりどころと対策
制度理解があっても、運用で詰まる場所はある程度決まっています。まずは 記録の型 と 同月算定の整理 を先に固定し、説明項目は 退院前指導(最小セット) にそろえると、ばらつきを減らしやすくなります。
特に、抽出漏れ、指導内容のばらつき、外来への引き継ぎ不足は、制度よりも運用ルールの不足で起きやすいので、対策は「人に頼る」より「型を作る」方向が有効です。
| 詰まりどころ | 起きる理由 | 対策 | 記録で残す項目 |
|---|---|---|---|
| 対象患者の抽出漏れ | 抽出基準が病棟ごとに不統一 | 入退院カンファで抽出チェックを固定する | 抽出日、抽出根拠、担当者 |
| 指導内容のばらつき | 職種ごとに説明項目が違う | 共通説明シートを導入する | 実施項目、理解確認、再指導要否 |
| 退院後フォローの中断 | 連携先への情報伝達不足 | 退院時サマリーを定型化する | 連携日、連携先、連携内容 |
| 同月の算定整理が曖昧 | 病棟と外来で算定ルールの認識がズレる | 退院月の会計確認フローを先に作る | 算定日、同月項目、確認者 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 管理料 1( 1,000 点 )は、まず何から準備すべきですか?
最初は「対象抽出基準」「多職種の担当割当」「記録様式」の 3 点を院内で統一してください。制度理解より、実装の型を先にそろえる方が運用は安定します。
Q2. 管理料 1 で外せない患者要件は何ですか?
急性心不全を主病として入院していること、ガイドラインに基づく評価・治療、入院中の早期離床・リハビリテーション加算又は心大血管疾患リハビリテーション料、さらに入院栄養食事指導料又は薬剤管理指導料のいずれか 1 つを満たすことです。
Q3. 施設側で先に確認しておくことは何ですか?
届出病棟、心不全再入院予防チーム、常勤の薬剤師・理学療法士、心大血管疾患リハビリテーション料の届出状況を先に確認してください。患者条件だけ見ても、施設側の前提が抜けると止まりやすくなります。
Q4. 管理料 2 は管理料 1 と同じ月に算定できますか?
同一の保険医療機関又は特別の関係にある保険医療機関の外来では、管理料 1 を算定した同じ月に管理料 2 は算定できません。退院月の会計確認フローを先に作っておくと混乱を減らせます。
Q5. 退院前指導や再評価の細かい中身はどこで整理すべきですか?
このページでは制度と運用の骨組みまでにとどめ、退院前の説明項目は 退院前指導(最小セット)、退院前後の評価と再評価は 評価(最小セット+再評価) に分けると、院内教育でも使いやすくなります。
次の一手
- A:改定全体の位置づけを確認する:2026 診療報酬改定ハブ
- B:退院前の運用をそろえる:退院前指導(最小セット)
参考文献
- 厚生労働省.令和 8 年度診療報酬改定について【医科全体版】.資料 PDF
- 厚生労働省.令和 8 年度診療報酬改定 13.重点的な対応が求められる分野(医学管理・リハビリテーション).資料 PDF
- 厚生労働省.診療報酬の算定方法の一部改正に伴う実施上の留意事項について(別添 1 医科診療報酬点数表に関する事項).資料 PDF
- 厚生労働省.特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて.資料 PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



