Mini-BESTest とは?(何が決まる評価か)
Mini-BESTest は、動的バランスを 14 項目・各 0〜2 点、合計 28 点で評価する尺度です。転倒場面の見立て、方向転換や二重課題での不安定さの把握、介入前後の変化確認に向いており、「どの場面で崩れるか」をドメイン別に整理しやすいのが強みです。
このページでは、現場で再現しやすい手順・採点・記録・解釈に絞って整理します。BBS との詳しい比較や BESTest 系の全体整理は別記事に譲り、ここでは「今日の評価をどう回すか」が決まる内容を優先します。
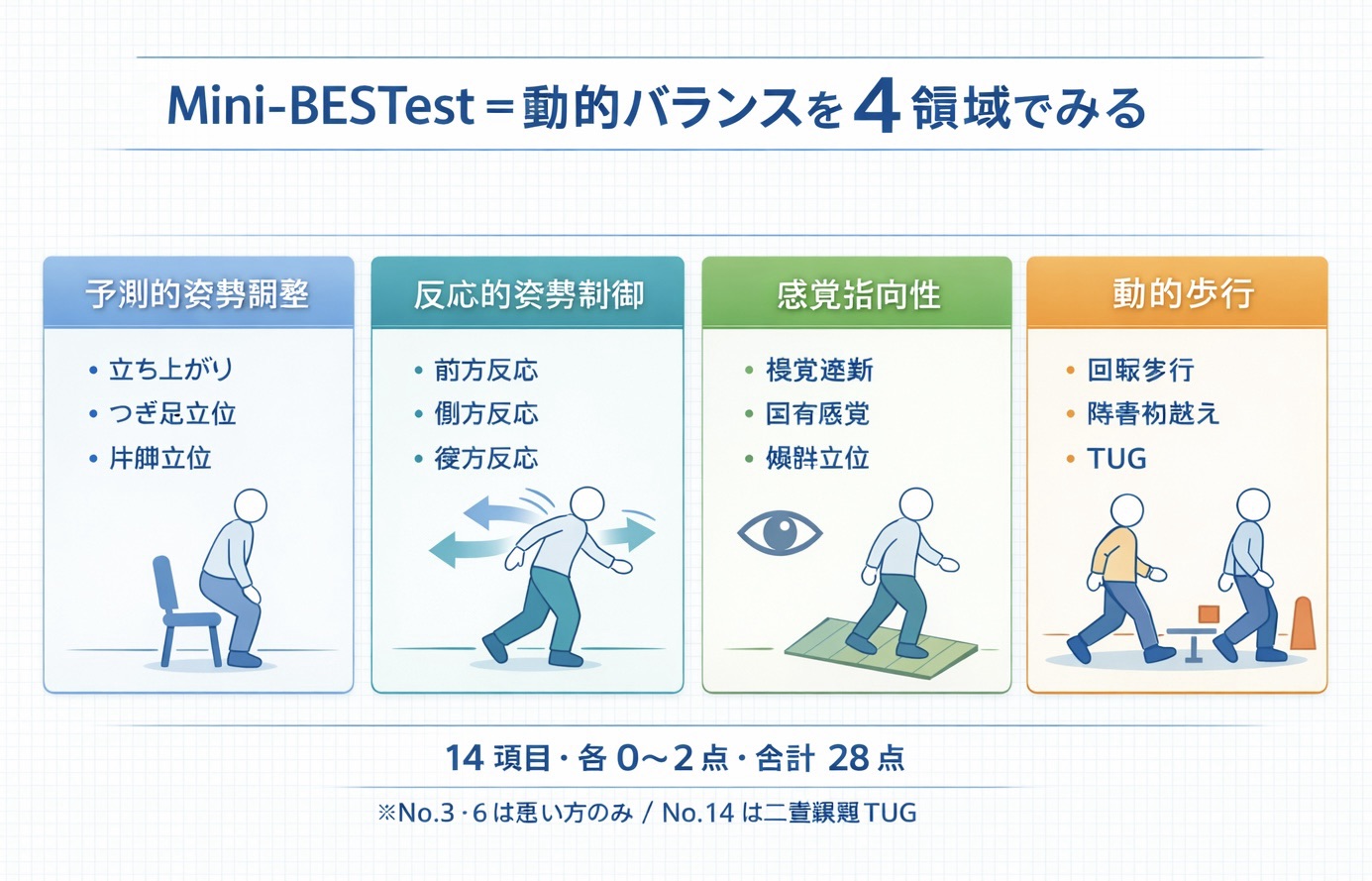
構成と採点の要点(全体像)
Mini-BESTest は、予測的姿勢調整/反応的姿勢制御/感覚指向性/動的歩行の 4 ドメインで構成されます。各項目は 0(重度障害)〜2(正常)で採点し、総点 0〜28 点で判定します。合計点だけでなく、どのドメインで崩れているかを残すと、次の介入方針が立てやすくなります。
スマホでは表を横スクロールできます。特に No. 3 と No. 6 は左右を実施しても、採点は悪い方のみです。ここを取り違えると、再評価の比較が崩れやすくなります。
| ドメイン | No. | 項目(要旨) | 見るポイント |
|---|---|---|---|
| 予測的姿勢調整 | 1 | 立ち上がり | 手の使用、立ち上がりの滑らかさ、立位の安定 |
| 2 | つま先立ち | 挙上の大きさ、 3 秒保持の安定性 | |
| 3 | 片脚立位(左右) | 左右実施・各側 2 試行。各側の最良値を見て、採点は悪い方のみ | |
| 反応的姿勢制御 | 4 | 補償ステップ:前方 | 1 歩で支えられるか、介助の要否 |
| 5 | 補償ステップ:後方 | 同上 | |
| 6 | 補償ステップ:側方(左右) | 左右実施し、採点は悪い方のみ | |
| 感覚指向性 | 7 | 閉脚立位(固い床・開眼) | 最大 30 秒の保持、ふらつきの有無 |
| 8 | 閉脚立位(フォーム上・閉眼) | 最大 30 秒の保持、代償の有無 | |
| 9 | 傾斜板立位(閉眼) | 30 秒保持の可否、重心修正の質 | |
| 動的歩行 | 10 | 歩行速度の変化 | 速い・遅い切り替え時の安定性 |
| 11 | 頭部回旋しながら歩行 | 頭部回旋下での逸脱、ふらつき | |
| 12 | 方向転換して停止 | 向き直りの歩数、停止の安定性 | |
| 13 | 障害物を跨ぐ( 23 cm ) | 接触の有無、減速の程度 | |
| 14 | 二重課題 TUG | TUG 比で 10 %超 遅くなれば減点の目安 |
準備物と安全管理(中止基準)
被験者条件は、平らな靴で実施するか、靴と靴下を脱いで統一します。毎回の条件が揺れると、点数の差が介入効果なのか条件差なのか判断しにくくなります。
準備物は、フォーム(厚さ約 10 cm )、肘掛けなし・キャスターなしの椅子、傾斜板、ストップウォッチ、 23 cm の箱、 3 m の歩行路です。中止基準は、胸痛、強い息切れ、失神前駆、血圧異常、失調やふらつきの増悪、疼痛増悪です。評価前に「気分不良・痛み・めまいが出たらすぐ伝える」ことを共有し、見守りはやや後側方で行います。
実施手順(現場で使える逐次プロトコル)
- 被験者条件を先に固定します。靴、補助具、歩行路、フォーム、箱、時間帯を記録し、再評価でも同じ条件に寄せます。
- デモ+口頭指示をセットで提示します。「何ができれば 2 点か」を先に共有すると、課題理解の差で点数がぶれにくくなります。
- 補助具使用は許可しますが、その項目は原則として 1 段階低く採点します。身体介助が必要な場合は、その項目は 0 点として扱います。
- No. 3・No. 6 は左右を実施します。No. 3 は各側 2 試行のうち良い方を見ますが、合計点に入れるのは悪い方のみです。
- No. 14 は通常 TUG と二重課題 TUG の両方を記録し、差分を % で残します。例: TUG 10 秒、二重課題 TUG 12 秒なら 20 %低下です。
カットオフ・基準値・MCID(目安として読む)
Mini-BESTest の数値は、対象疾患、重症度、転倒定義で変わります。したがって、単一の万能 cut-off として扱うより、集団ごとの目安として読む方が安全です。特に初回評価では、点数そのものより「どの課題で崩れるか」を優先して解釈します。
スマホでは表を横スクロールできます。下表は、臨床で使いやすいように「何に使う目安か」を整理したものです。
| 集団 | 目安 | 使いどころ | 読み方のコツ |
|---|---|---|---|
| パーキンソン病( PD ) | < 19 / 28 や 21.5 / 28 などの報告あり MCID はおおむね 4.0 点 |
転倒リスクの見立て、介入前後の変化確認 | 転倒定義や追跡条件で数値は動くため、合計点だけでなく崩れるドメインも見る |
| 脳卒中 | 慢性期脳卒中で MDC95 = 3.0 点 の報告 | 再評価での変化量の解釈、 fall history の補助 | universal cut-off を 1 本で決め打ちせず、前回差と転倒歴を合わせて読む |
| 地域在住高齢者 | 年齢帯で基準値が変動 | 加齢変化の把握、介入前後比較 | 「平均との差」より、本人の前回値と危険場面を優先して見る |
採点と判定( 0〜28 点 )
採点は 0=重度障害、 1=中等度、 2=正常です。予測的姿勢調整・反応的姿勢制御・感覚指向性は各 6 点、動的歩行は 10 点で、合計 28 点になります。まずは総点を出し、そのうえで最も低いドメインを優先課題として扱うと、次の介入がぶれにくくなります。
判定で重要なのは、合計点だけで終わらせないことです。再評価では「どの 1 項目を上げたいか」を決めておくと、練習内容と記録のつながりがはっきりします。
解釈と次のアクション(介入へつなぐ)
- 予測的姿勢調整が低い:立ち上がり、つま先立ち、片脚立位の課題設定を優先します。
- 反応的姿勢制御が低い:前後左右のステップ反応、外乱に対する立ち直りを重点化します。
- 感覚指向性が低い:フォーム立位、閉眼条件、足部入力の変化に対する姿勢戦略を見直します。
- 動的歩行が低い:速度変化、頭部回旋、方向転換、障害物、二重課題のどこで崩れるかを分けて練習します。
記録テンプレ(コピペ用)
以下は、電子カルテにも流用しやすい記録テンプレです。条件固定と差分 % の記録を優先しています。
【Mini-BESTest】合計 __ / 28 点(予測 __ / 6、反応 __ / 6、感覚 __ / 6、動的歩行 __ / 10) - No.3 片脚立位:右 __ 秒/左 __ 秒(各側 2 試行、採点は悪い方) - No.6 側方ステップ:右 __ /左 __(採点は悪い方) - No.14 TUG __.__ 秒/二重課題 TUG __.__ 秒(差 __ %) - 被験者条件:靴 __ /補助具 __ /介助 __ /歩行路 __ - 用具条件:フォーム __ /箱 23 cm /傾斜板 __ 所見:____(例:方向転換で歩数増加、頭部回旋で逸脱、フォームでふらつき増大) 介入:____(例:方向転換練習、反応的ステップ、フォーム立位、二重課題歩行) 次回比較ポイント:____
Mini-BESTest 記録シート PDF
採点結果に加えて、No. 3・ No. 6・ No. 14 の詳細、ドメイン別合計、所見まで 1 枚で残したいときは、下の A4 記録シートが使いやすいです。初回評価の型づくりにも、再評価時の比較にもそのまま使える構成にしています。
まずはボタンから PDF を開いてください。必要なときだけ下の折りたたみからプレビューも確認できます。
プレビューを開く
現場の詰まりどころ(よくあるミスと対策)
Mini-BESTest は、検査自体よりも採点の運用差でブレやすい尺度です。チームで先にそろえるべきなのは、下の 4 点です。
スマホでは表を横スクロールできます。
| 詰まりどころ( NG ) | 何が起きる? | 対策( OK ) | 記録の一言 |
|---|---|---|---|
| No. 3・No. 6 を左右で二重加算する | 重症度を過大評価し、前後比較も崩れる | 左右は実施、採点は悪い方のみに統一する | 「左右実施、悪い方のみ採点」 |
| 補助具使用でも満点扱いにする | 採点基準が甘くなり、再評価でぶれる | 補助具使用は原則 1 段階減点、身体介助は 0 点 とそろえる | 「補助具 __ 、介助 __ 」 |
| 二重課題を絶対時間だけで見る | 減点の根拠が曖昧になりやすい | TUG 比の % 差 を毎回残す | 「差 __ %( 10 %基準)」 |
| 用具・環境が毎回変わる | 点数差の意味が読めなくなる | フォーム、箱、歩行路、靴、補助具をできるだけ固定する | 「条件固定済」 |
| 安全確保より点数を優先する | 転倒リスクが上がり、評価継続が難しくなる | 中止基準を先に共有し、無理に 2 点を狙わない | 「中止サイン共有済」 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Mini-BESTest はどのくらいの頻度で実施するのがよいですか?
介入効果を見たい場合は、 2〜4 週に 1 回を目安にすると変化を捉えやすくなります。転倒、急性増悪、歩行レベルの変化があった前後では、臨時に実施してどのドメインが悪化したかを確認すると、方針の立て直しがしやすくなります。
Mini-BESTest だけで転倒リスクを判断してもよいですか?
Mini-BESTest は有用ですが、転倒歴、服薬、視力、認知、環境要因、自宅での移動状況とあわせて総合判断します。特に病棟内では安定していても、自宅の方向転換や障害物で崩れることは珍しくありません。
BBS と Mini-BESTest はどう使い分ければよいですか?
BBS は「どこまで安全に自立してできるか」を見やすく、Mini-BESTest は「どの場面で動的に崩れるか」を拾いやすい尺度です。転倒場面の特定や二重課題・方向転換を重視するなら Mini-BESTest、 ADL の安全確認を広く押さえたいなら BBS を軸にすると整理しやすくなります。
補助具を使った場合はどう採点すればよいですか?
補助具の使用自体は許可できますが、その項目は原則として 1 段階低く採点します。さらに身体介助が必要なら、その項目は 0 点です。再評価で条件が変わると比較が崩れるため、補助具の種類と使用状況は毎回残してください。
次の一手(迷ったらここへ)
参考文献
- Franchignoni F, Horak F, Godi M, Nardone A, Giordano A. Using psychometric techniques to improve the Balance Evaluation Systems Test: the mini-BESTest. J Rehabil Med. 2010;42(4):323-331. DOI: 10.2340/16501977-0537
- King L, Horak F. On the mini-BESTest: scoring and the reporting of total scores. Phys Ther. 2013;93(4):571-575. DOI: 10.2522/ptj.2013.93.4.571
- Tsang CSL, Liao LR, Chung RCK, Pang MYC. Psychometric properties of the Mini-Balance Evaluation Systems Test (Mini-BESTest) in community-dwelling individuals with chronic stroke. Phys Ther. 2013;93(8):1102-1115. DOI: 10.2522/ptj.20130035
- O’Hoski S, Winship B, Herridge M, Agha A, Brooks D, Beauchamp MK. Increasing the clinical utility of the BESTest, Mini-BESTest, and Brief-BESTest: normative values in Canadian adults who are healthy and aged 50 years or older. Phys Ther. 2014;94(3):334-342. DOI: 10.2522/ptj.20130104
- Mak MKY, Auyeung MM. The mini-BESTest can predict parkinsonian recurrent fallers: a 6-month prospective study. J Rehabil Med. 2013;45(6):565-571. DOI: 10.2340/16501977-1144
- Lopes LKR, Scianni AA, Lima LO, de Carvalho LR, Rodrigues-de-Paula F. The Mini-BESTest is an independent predictor of falls in Parkinson disease. Braz J Phys Ther. 2020;24(5):433-440. DOI: 10.1016/j.bjpt.2019.07.006
- Godi M, Franchignoni F, Caligari M, Giordano A, Turcato AM, Nardone A. Responsiveness and minimal clinically important difference of the Mini-BESTest in patients with Parkinson’s disease. Gait Posture. 2020;80:14-19. DOI: 10.1016/j.gaitpost.2020.05.008
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



